مطالب پزشکی - بیماری ها و داروها
دکتر حسین جعفری^ عضو هیئت علمی دانشگاه
مطالب پزشکی - بیماری ها و داروها
دکتر حسین جعفری^ عضو هیئت علمی دانشگاهTele medicine چیست ؟
مقاله شماره 100
Tele medicine چیست ؟ اهمیت آن در جهان امروز کدامست؟
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی گروه فارماکولوژی واحد پزشکی تهران مدرس فارماکولوژی بیمارستان بوعلی تهران
رَبِّ اشْرَحْ لِی صَدْرِی وَ یَسِّرْ لِی أَمْرِی وَ احْلُلْ عُقْدَةً مِنْ لِسانِی یَفْقَهُوا قَوْلِی
پروردگارا سینهام را گشاده دار، و کار را بر من آسان کن، گره از زبانم بگشاى تا سخنم را درک کنند.
......................................................................................................................................................................
با کلمات و اصطلاحاتی نظیرتلفن ،تلگراف ، تلسکوپ ، تلکا بین و غیره از دیرباز آشنا هستیم و مفهوم لغوی آنهارا میدانیم. در علوم tele education ( مثال آموزش دانشجویان در دانشگاه پیام نور در سال های اولیه پذیرش دانشجو)و tele consulation برایمان آشنا ست. در علوم پزشگی اصطلاحاتی نظیر tele medicine (، telepsycology ، telepharmacology و Telehealth و غیره تقریبا" تازگی دارد گه در این مقاله به تعریف ، کاربرد واهمیت آنها می پردازیم
تله مدیسین چیست؟
تابحال فکر کردهاید که اگر فضانوردان هزاران کیلومتر دورتر از زمین
دچار بیماری شوند چگونه درمان میشوند یا در حوادث طبیعی و مناطق جنگی دسترسی به
خدمات مشاورهای و تشخیصی باکیفیت درمانی از چه روشی قابل دسترسی است؟ یا مثلا
بهترین روش برای استفاده از دانش نخبگان پزشکی برای تشخیص و درمان تعداد زیادی از
بیماران در سراسر نقاط ایران و جهان چه میتواند باشد؟ تله مدیسین؛ واژه ای نه
چندان جدید اما کم کاربرد، حداقل در ایران
.
تله مدیسین یا «تأمین سلامت
از راه دور» در یک تعریف ساده عبارت است از ویزیت بیماران از
یک فاصله دور با استفاده از تکنولوژی های صوتی و تصویری و تجهیزات پزشکی مربوط به
آن. فناوری های ارتباطی در حوزه پزشکی بیش از نیم قرن است که در کشورهای پیشرفته مورد
استفاده قرار می گیرد و از ارایه خدمات در جنگ ها و مواقع بحرانی عبور کرده و هم
اکنون در بسیاری از کشورهای توسعه یافته، تقریبا تمامی خدمات پایش سلامتی و ویزیت
بیماران و حتی خدمات کلینیکی و پاراکلینیکی در بستر اینترنت قابل ارایه است و
علاوه بر نرم افزارهای گوناگون تعاملی بین پزشک و بیمار که به راحتی بر روی تلفن
های هوشمند در دسترس است، سخت افزارهای اختصاصی تشخیصی نیز ساخته و عرضه شده است
.jpg)
.
یکی از بهترین ابزارهای پزشکی ساخته شده نوعی گوشی هوشمند است که با تصویربرداری دقیق از دهانه رحم میتواند همانند تست پاپ اسمیر در تشخیص زودهنگام سرطان دهانه رحم عمل کند. با استفاده از این تکنولوژی هر گوشی هوشمند به یک کولپوسکوپی تبدیل شده است و این بخشی از فرآیند غربالگری است که به آسانی برای بسیاری از کلینیک ها در دسترس است. توسط سخت افزار این گوشی های هوشمند که به یک منبع نور و یک لنز دوربین با بزرگنمایی قوی مجهز شده است، پرستار یا یک شخص دیگر می تواند از دهانه رحم عکسبرداری کند و برای پزشک متخصص جهت بررسی و تشخیص ارسال کند. نرم افزار این گوشی هوشمند تصاویر و تفاسیر را برای پزشکان از راه دور میفرستند و توصیهها و تشخیصهای پزشکان را برای بیماران ارسال میکنند.
اهمیت عملکرد این دستگاه و پشتیبانی آنلاین پزشکان از طریق تله مدیسین زمانی آشکار می شود که بدانیم تشخیص به موقع سرطان دهانه رحم تا ۴۰ درصد از مرگ و میرهای ناشی از این عارضه را کاهش می دهد و بر اساس پژوهش های صورت گرفته بیش از نیمی از زنان در کشورهای توسعه یافته و ۸۵ درصد از زنان کشورهای در حال توسعه دسترسی لازم به تست پاپ اسمیر در زمان مناسب را ندارند اما با بکارگیری ابزارهای پزشکی- ارتباطی جدید تحولی بزرگ در ایجاد و گسترش این دسترسی قابل تصور است. در برخی از مراکز درمانی غربی، استفاده از ربات های پرستار و حتی اقدامات تهاجمی همچون اعمال جراحی توسط ربات ها نیز با موفقیت انجام شده و افق های پیش روی پزشکی و ارتباطات را بسیار گسترش داده است.

ر اساس مطالب ذکر شده، می توان دریافت که از بین بردن مرزها و فاصله
ها و سهولت دسترسی به خدمات باکیفیت بهداشتی و درمانی یکی از مزیت های بی رقیب تله
مدیسین است. این بستر در بلایای طبیعی و جنگ ها، توسعه بهداشت در نقاط صعب العبور،
کنترل بیماری های مزمن، ماموریت های فضایی و مسافرت های هوایی و دریایی، تشخیص،
درمان، کنترل، پیگیری و مشاوره و آموزش ارایه دهندگان و گیرندگان خدمات سلامت و
تهیه و اشتراک گذاری انواع بانک های اطلاعاتی و پرونده های سلامت افراد جامعه
بسیار کاربردی و پربازده است
.
استفاده از تله مدیسین به عنوان یک جایگزین برای روش فعلی و سنتی
ویزیت و درمان بیمار، علاوه بر تسهیل در دسترسی دارای مزایای بیشتری برای بیماران
و ارائه دهندگان است. کاهش هزینه های رفت و آمد و جلوگیری از اتلاف وقت بیماران
در مطب ها و کلینیک ها، افزایش زمان و کیفیت مراقبت از کودکان و سالمندان، افزایش
حریم خصوصی بیماران و گفتگو با پزشک در یک محیط دوستانهتر مانند اتاق نشیمن خانه
و محافظت از افراد در برابر مواجهه با سایر بیماری های واگیردار در اماکن درمانی
از جمله مواردی است که بیمارانی که از این بستر بهره می برند می توانند از آن برخوردار
شود از سوی دیگر افزایش درآمد، بهبود بهره وری اداری، کاهش تعداد بیماران
کنسلی، ارتقای سطح دسترسی ارائه دهندگان آنلاین به بیماران و بهره گیری از تجارب و
مشورت های سایر پزشکان متخصص از رشته های گوناگون و رسیدن به تشخیص درست بیماری از
جمله مزایای تله مدیسین برای ارایه دهندگان خدمات درمانی است
.
اگر چه اصطلاحTelemedicine (پزشکی از راه دور) و Telehealth (مراقبت سلامت از راه دور) اغلب به طور متناوب استفاده می شود اما تمایزی میان این دو وجود دارد؛ اصطلاح Telehealth شامل طیف گسترده ای از فنآوری ها و خدمات برای مراقبت از بیمار و بهبود کل سیستم سلامت است. در حالی که
تله مدیسین به طور خاص به خدمات بالینی از راه دور اشاره میکند، اما سلامت از راه دور میتواند به خدمات غیر بالینی از قبیل آموزش ارایه دهنده، جلسات اداری و ادامه تحصیلات پزشکی علاوه بر خدمات بالینی مرتبط شود. طبق گفته سازمان بهداشت جهانی، سلامت از راه دور شامل موارد زیر است: نظارت، ارتقاء سلامت و عملکرد عمومی بهداشت.
تشکیل پرونده سلامت الکترونیک و ثبت کلیه خدمات سلامت ارایه شده به بیماران در یک سیستم درمانی یکی از نمونه های تشکیل پرونده سلامت الکترونیک و ثبت کلیه خدمات سلامت ارایه شده به بیماران در یک سیستم درمانی یکی از نمونه های Telehealth است که در ایران نیز از مدتی پیش توسط معاونت بهداشتی وزارت بهداشت، در مراکز بهداشتی درمانی تحت عنوان « سامانه سیب » به کار گرفته شده است. در این سامانه کلیه خدمات تشخیصی، درمانی و دارویی ارایه شده برای بیماران پذیرفته شده، ثبت میشوند و سوابق بیمار با مراجعه به مراکز متصل به این سامانه قابل ردیابی بوده و نحوه درمان و بهبود بیمار به راحتی رصد میشود و از سوی دیگر از تجویز نسخ مشابه تشخیصی و درمانی اجتناب میشود.است که در ایران نیز از مدتی پیش توسط معاونت بهداشتی وزارت بهداشت، در مراکز بهداشتی درمانی تحت عنوان « سامانه سیب » به کار گرفته شده است. در این سامانه کلیه خدمات تشخیصی، درمانی و دارویی ارایه شده برای بیماران پذیرفته شده، ثبت میشوند و سوابق بیمار با مراجعه به مراکز متصل به این سامانه قابل ردیابی بوده و نحوه درمان و بهبود بیمار به راحتی رصد میشود و از سوی دیگر از تجویز نسخ مشابه تشخیصی و درمانی اجتناب میشود.
پزشکی از راه دور شامل استفاده از ارتباطات الکترونیکی و نرم افزاری
برای ارایه خدمات بالینی به بیماران بدون بازدید شخصی است. تکنولوژی تله مدیسین
اغلب برای معاینه وضعیت سلامت بیمار، مدیریت بیماریهای مزمن، مدیریت دارو، مشاوره
تخصصی و تعدادی از خدمات بالینی دیگر که میتواند از راه دور ارایه شود، مورد
استفاده قرار میگیرد.
Telehealth و تله
مدیسین به طور حتم آینده ارایه خدمات سلامت و مدیریت بهداشتی و
درمانی را رقم خواهند زد و رشد متوازن و توام بسترهای ارتباطی و پزشکی و درمانی در
کنار اولویت بخشی به این حوزه در سیاستگزاریهای کشور، میتواند دستاوردها و
تحولات بزرگی در ارتقای سلامت مردم به همراه داشته باشد.
در عصر حاضر اکثر علوم، وابستگی خود را به IT احساس می کنند. علم پزشکی نیز از این قانون مستثنی نیست . این دو رشته کاملا از یکدیگر جدا هستند و باید به گونه ای آنها را به یکدیگر پیوند داد. مدیریت تکنولوژی به عنوان یک علم میان رشته ای نقش پیوند دهنده را ایفا می کند. در این مقاله تلاش بر این است که ابا ادبیات تله مدیسین و HIS آشنا شویم و سپس به کاربردها و مشکلات بر سر راه این دانش بپردازیم.
در تعریف عبارت اختصاری HIS با دو تعبیر مواجه می شویم . health information system
به معنای "سیستم اطلاعات سلامت " برخی آن را hospital information system که به معنای
" سیستم اطلاعات بیمارستانی " است می دانند. حال اگر بخواهیم تعریفی جامع تر را در نظر بگیریم همان تعبیر اول
پذیرفتنی است.
(telemedicine ) تله مدیسین در ادبیات موضوع به معنای "پزشکی از راه دور " است و این کلمه در دهه 1970 میلادی توسط فردی به نام Thomas bird معرفی شده است .تعاریف بسیاری از این کلمه مطرح است. طبق تعریف ، تله مدیسین عبارتست از " عمل مراقبت پزشکی با استفاده از ارتباطات صوتی تصویری.
این عمل مشتمل بر نگهداری، مراقبت، تشخیص، مشاوره و معالجه بوده ضمن اینکه در این مرحله توجه به انتقال داده های پزشکی و مسائل آموزشی نیز وجود دارد" در نگاهی جامع تر و کامل تر می توان گفت " بطور عمومی تله مدیسن به کاربرد فناوری های پزشکی و ارتباطی جهت تبادل هر گونه اطلاعات، اعم از داده ، صدا یا ارتباطات تصویری بین پزشک و بیمار یا پزشک و متخصصان بهداشت و درمان در موقعیت های مجزای جغرافیایی و به منظور ایجاد امکان تبادل جهت مقاصد پزشکی ، بهداشتی درمانی ، تحقیقاتی و آموزشی تحصیلی اطلاق می شود.
انواع سرویس های تله مدیسین
سرویس های تله مدیسین به 3 گروه اطلاعات داده ای ، صوتی و تصویری تقسیم می شوند:
اطلاعات و سرویس های صوتی : این دسته از از سرویس ها بر مبنای اطلاع|رسانی به وسیله خطوط تلفن مهیا می شود. کم هزینه ترین نوع سرویس اطلاع رسانی پزشکی به وسیله تلفن است که در ایران هم تحت عنوان پزشک در منزل مورد استفاده قرار می گیرد. این سرویس به 2 گونه تقسیم بندی می شود:
گروه اول به صورت برون خط(off line) : به طور مثال صدای قلب بیمار برای پزشک ارسال و توسط دستگاه ضبط می شود ، تا مورد تجزیه و تحلیل قرار گیرد و گاهی هم خروجی به صورت منحنی کشیده شده و نتیجه به بیمار اعلام می شود.
گروه دوم به صورت بر خط(on line) : به طور مثال صدای بیمار از طریق خط تلفن مستقیم به پزشک
می رسد و پزشک همان جا روی آن تصمیم گیری کرده و اعلام نتیجه می کند. اطلاعات و
سرویس های تصویری از جمله این سرویس ها می توان به کنفرانس ویدئویی و انتقال
تصاویر و دورآ پرتو نگاری اشاره کرد. این سرویس ها هزینه بر هستند ولی کاربرد
فراوانی دارند.گاهی اوقات با دستگاه های اسکنر این اطلاعات به پزشک معالج می رسد و
گاهی هم بوسیله پرتونگاری دیجیتالی این اتفاق رخ می دهد که بطور مستقیم تصاویر به
صورت دیجیتالی تبدیل شده و انتقال می یابد. این روش امروزه در مراکز پرتونگاری
رایج است
.
اطلاعات و سرویس های داده ای این نوع از اطلاعات به 3 گروه تقسیم می شوند:
در راستای پیشرفت فناوری اطلاعات در ارائه خدمات درمانی یکی از مهم ترین این پیشرفت ها حوزه ی پزشکی از راه دور در زمینه های مختلف است
1- دسترسی on-line به پایگاه های اطلاعاتی که باعث می شود پزشکان و کاربران دیگر به راحتی از آخرین وضعیت بیمار مطلع شده و سریع تجویز کرده و بلافاصله بازخورد دهند.
2- اینترنت است که برای به روز رسانی اطلاعات پزشکی به کار می رود و باعث می شود پزشکان از آخرین اخبار جهان پزشکی مطلع شده و یا حتی بوسیله اینترنت از گوشه ای به گوشه دیگر اطلاعات را رد و بدل کرده و مراقبت های پزشکی انجام دهند .
3- دورا سنجی است که به مفهوم مطالعه و نمایش عملکردهای فیزیولوژیک انسان یا حیوان از مراکز دور یا سیار است . اولین تجربه دورآسنجی توسط NASA انجام شده است که از وضعیت فیزیولوژیک فضانوردان خود مطلع بود .
کاربردهای تله مدیسین بسیار گسترده و فراگیر است اما به 4 گروه کلی تقسیم می شوند که عبارتند از :
1- مشاوره از راه دور(tele consulation):که به وسیله ابزار گوناگونی اتفاق می افتد مثل تلفن ، پست و یا کنفرانس ویدئویی
2-آموزش از را دور(tele education): در جهان امروز این موضوع به اثبات رسیده است که توسعه هر علمی نیازمند آموزش گروه های متخصص آن علم استکه در 3 حوزه مطرح می شود :
- آموزش از راه دور( آموزش دانشجویان در دانشگاه پیام نور در سال های اولیه پذیرش دانشجو)
- دسترسی به اطلاعات از راه دور
- آموزش بهداشت از راه دور tele education دارای مزایای زیادی است از جمله اینکه به دلیل کاهش رفت و آمد بیماران و متخصصان مخارج عمومی کاهش یافته و دیگر اینکه میزان اطمینان به مراکز بهداشتی درمانی افزایش و تبادل اطلاعات بین مراکز درمانی بهبود می یابد .
3-فوریت های پزشکی و کمک به آسیب دیدگان : به دلیل اینکه در مواقع ضروری و حساس حوادث طبیعی و غیر مترقبه ، دسترسی به فوریت های پزشکی دشوار است .
با وجود تله مدیسین می توان راه را کوتاه کرده و عملیات کمک را با سرعت بیشتری انجام داد .
4-جراحی از راه دور(Surgery Remotely) : جراحی از راه دور توسط روبات ها (رباط های جراح)و سیستم های پزشکی پیشرفته انجام می شود ولی به دلیل هزینه بر بودن این روش هنوز در کشورهای در حال توسعه انتقال مناسب نیافته و محدود به کشورهای توسعه یافته شده است. 2 مشکل اساسی در جراحی از راه دور مطرح است: یکی عدم اطمینان لازم بیماران از روش های جراحی از راه دور است که باید با آموزش صحیح این مشکل حل شود و دیگری عدم لمس کردن پزشک به صورت مستقیم است که پیش بینی می شود به زودی کیفیت لمس کردن روبات ها بالا رفته و این مشکل برطرف شود. تله مدیسین دارای چه منافعی است تله مدیسین دارای منافع اجتماعی و اقتصادی فراوانی است که لزوم وجود این تکنولوژی را پررنگ می کند .
کاهش هزینه ها، کاهش فرصت های انتظار، کاهش مسافرت ها، بهبود مشاوره ها و استفاده از نقطه نظرات ثانویه، خدمات اجتماعی و...از اهم مزایای این سیستم است. HIS اولین بار در سال 1960 مورد استفاده قرار گرفت . HIS اولیه بسیار ساده بود و بیشتر برای primary care مورد استفاده قرار می گرفت. با گذشت زمان اطلاعات دیگری نیز به آن اضافه شد. HIS با ایجاد پیام های اخطار و یکسری یادآوری ها به پزشک در تشخیص بیماری کمک می کند زیرا علائم بسیاری از بیماری ها شبیه هم هستند و پزشک در هر لحظه فقط تعدادی از بیماری ها را به یاد می آورد و HIS به او کمک می کند که بهتر تشخیص دهد.
همچنین در موارد خطیر که پزشک به تشخیص فوری نیاز دارد و فرصت تصمیم گیری اندک است HIS به پزشک یاری می دهد . توسط HIS می توان به صورت خودکار گزارشی از اطلاعات تشخیصی و درمانی بیمار تهیه کرد. همچنین HIS در کاهش هزینه ها موثر است زیرا با توجه به آن از کارهای تکراری و اضافی جلوگیری می شود. همچنین پزشک با استفاده از یک pc می تواند از منزل و یا هر مکان دیگری به اطلاعات تشخیصی درمانی بیمار دسترسی داشته باشد . HIS یک administration مناسب در اختیار بیمار قرار می دهد تا وقت ملاقات خود با پزشک را از منزل هماهنگ کند .
ایجاد یک دیکشنری به منظور معنی کردن کدها از جمله مراحل مورد نظر است، همچنین ایجاد یک محیط مناسب برای work station
اطلاعات pharmacologic از مراجع pharmacology . افزایش اطمینان بیشتر برای سیستم مثلا با گذاشتن passwordا ،ایجاد پایگاه داده و پروتکلی برای ارسال پیام به منابع مختلف اطلاعاتی .دیکشنری جهت ترجمه اطلاعات ارسال شده بین منابع .واسطه و مفسری برای دریافت پیام ، ریشه یابی و نتیجه گیری و تشخیص درست و در نهایت ارائه تصمیم صحیح و درست از دیگر مراحل مورد نظر برای پیاده سازی این سیستم است.
Tele psychology
این لغت به معنی روان پزشکی از راه دور گفته شده است و عبارت است از :
ارائه ی مراقبت روان شناختی و تبادل اطلاعات مراقبت روانی با هدف فراهم اوردن خدمات روان پزشکی در مناطق دور افتاده و در زمان عدم دسترسی مستقیم به روان پزشک می باشد.
دلایل مقاومت نسبت به تغییر tele psychology
فنی نبودن روان پزشکان
عدم انعطاف پذیری روان درمانگر ها به عنوان یک گروه شناخته شده
فرم های ارتباطی بدون چهره باعث عدم توانایی برای خواندن زبان بدن
روان درمانی از طریق ویدیو کنفرانس
در واقع این روان درمانی از طریق یک کار آزمایی کنترل شده تصادفی در استرالیا صورت
گرفت افرادی که در مناطق روستایی و دور افتاده زندگی میکنند اغلب با دسترسی به
خدمات تخصصی بهداشتی روانی با مشکل مواجه
هستند. راه حل این مساله ارائه چنین خدماتی با استفاده از ارتباط از راه دور و
ویدیو کنفرانس است.
ارائه خدمات tele
psychology برای افراد سالخورده
اثبات اینکه tele
psychology نیز همانند شیوه ی سنتی ارائه
خدمات برای درمان افراد سالخورده که
ازاختلال روان رنج میبرند موثر است .

دلایل انتخاب جمعیت سالخورده برای انجام آزمایش
1-افزایش بزرگی در بیست سال آینده در جمعیت روستایی ،حس شرمساری در مشاوره ی سنتی
و چهره به چهره 2 -بیشترین آسیب های
روانی و کمترین امکان برای دریافت درمان
مزایای tele psychology
1- ارائه ی مشاوره و درمان به مناطق
دوردست 2- ارائه ی مشاوره ی روانپزشکی
از راه دور به کودکان
3- ارائه مشاوره و درمان به افراد زندانی 4- ارائه مشاوره در بلایا
5- آموزش کارکنان سامانه ی بهداشتی 6- کاهش صرف هزینه و زمان برای
افراد
Tele psychology در ایران
مشوق ها -وجود مناطق محروم در
کشور ، گستردگی جغرافیایی و پراندگی جمعیت
موانع: محرمانه ماندن و امنیت اطلاعات ، مسائل فرهنگی
لزوم نیاز به برسی به کارگیری یا عدم به کارگیری تله سایکولوژی در ایران:
بررسی وضعیت کنونی روانپزشکی از راه دور در کشورما بسیار مهم است.Abilify MyCite اولین داروی هوشمند جهان
Abilify MyCite اولین داروی هوشمند جهان
" برای هر چیز راهی است وراه بسوی بهشت دانش است. " رسول اکرم صلوت الله علیه وآله
سپاس خداوندی را که نه اول او را آغازی است و نه ازلی
بودن او را پایانی است. اول است و بی ازل و آخر است و بی اجل
**********************************************************************.
انجمن دارو و غذای امریکا مجوز استفاده از اولین قرص هوشمند به نام Abilify MyCite را در امریکا صادر کرد.
این قرص حاوی دارو و یک حسگر است و قادر به ارسال اطلاعات لحظه به لحظه از عملکرد و نحوه مصرف خود است.
این اطلاعات از طریق یک برنامه تلفن همراه قابل مشاهده است و در صورت مصرف دارو توسط بدن این اطلاعات نیز در برنامه یادشده در دسترس خواهد بود.
بیمار مصرف کننده این قرص از طریق برنامه مذکور پی خواهد برد که داروی موجود در آن چه زمانی با مایع معده در تماس قرار گرفته و وارد بافت بدن شده است.
قرص این اطلاعات را به یک وصله پوشیدنی منتقل می کند تا برای اطلاع افراد در یک برنامه تلفن همراه نمایش داده شود. در صورت رضایت بیمار ارسال این اطلاعات برای دکتر متخصص به منظور تشخیص بهتر وی و تسریع روند درمان ممکن است.
این فناوری با همکاری دو شرکت خصوصی در آمریکا ابداع شده است
اولین قرص هوشمند دنیا را موسوم به "Abilify MyCite" که قابلیت ردیابی شدن در بدن و اطلاع به پزشک مبنی بر مصرف یا عدم مصرف دارو دارد، صادر کرد.
به گزارش ایسنا و به نقل از انگجت، پزشکان در ایالات متحده آمریکا ممکن است به زودی شروع به تجویز یک قرص کنند که میتواند به آنها بگوید که آیا بیماران واقعا داروهایشان را مصرف کردهاند یا خیر.
با این حال نگرانی متخصصان پزشکی در مورد استفاده از قرصهایی که میتوانند ردیابی شوند، در حال افزایش است، به ویژه به این دلیل که داروی تایید شده، آنتی سایکوتیک یا ضد روانپریشی است که برای درمان اسکیزوفرنی و اختلال دو قطبی مورد استفاده قرار میگیرد.
داروهای ضد روانپریشی(Antipsychotic) برای مدیریت و درمان رفتارهای جنون مانند هذیان و توهم به خصوص در بیماریهای اسکیزوفرنی و اختلال دوقطبی ساخته شدهاند.
اینگونه داروها تاثیر آرامکننده یا آرامبخش زیادی دارند. بعضی از داروهای ضد روانپریشی مانند تورازین (Thorazine)توهم و هذیان بیمار را کاهش میدهند ولی سایر داروهای ضد روانپریشی مانند کلورازیل بیمار را سر حال میآورند و تقویت میکنند.
تاثیر اصلی اینگونه داروها کاهش یا حذف نشانههای روانپریشی از جمله توهم، هذیان، گوشهگیری و بیاحساسی است و برای آرام نگاه داشتن بیماران ساخته نشدهاند.
مکانیسم اصلی اغلب این داروها مهار گیرندههای دوپامینی در مغز است. داروهای آنتی سایکوتیک جدیدتر، اغلب عوارض آنتی کولینرژیک کمتری دارند.
قرص "Abilify MyCite" حاوی حسگر ساخته شده از مس، منیزیم و سیلیکون است که زمانی که اسیدهای معده شروع به فرایند هضم میکنند، یک سیگنال الکتریکی تولید میکند.
پچ همراه این قرص که باید روی قفسه سینه چسبانده شود، زمان و تاریخ را وقتی که سیگنال را شناسایی میکند به اپلیکیشن تلفن همراه ارسال میکند. سپس میتوان این اطلاعات را با پزشک یا اعضای خانواده به اشتراک گذاشت.
در حالی که انتخاب قرص دیجیتال به صورت داوطلبانه است، بدین معنی که شما باید به پوشیدن یک پچ رضایت داشته باشید.
ضمنا بعضی از متخصصان پزشکی نگران هستند که بیمهگران ممکن است انگیزهها و تبلیغات زیادی ارائه دهند تا مردم احساس کنند مجبور به استفاده از آن هستند.
این قرص همچنین ممکن است در نهایت به عنوان وسیلهای به عنوان وعده یا رهایی بیماران از بیمارستانهای روانپزشکی مورد نیاز باشد و به مقامات یک راه آسان برای ردیابی افراد داده میشود.
گفته میشود داروهایی که میتوانند ردیابی شوند، مزایای زیادی دارند. آنها میتوانند به متخصصان پزشکی کمک کنند تا بر مصرف داروی افراد سالخورده نظارت داشته باشند، چرا که آنها گاهی فراموش میکنند داروهای خود را مصرف کنند.
پزشکان میتوانند از این گونه قرصها استفاده کنند تا اطمینان حاصل شود که بیماران پس از جراحی، بیش از حد داروی آرامبخش شبه مخدر مصرف نمیکنند، چرا که میتواند به اعتیاد تبدیل شود.
محققان میتوانند از آنها استفاده کنند تا اطمینان حاصل شود که شرکتکنندگان در آزمایشهای بالینی به درستی برای دریافت دقیقترین نتایج ممکن از داروهای تجربی خود استفاده میکنند.آریپیپرازول چیست ؟
ابیلیفای (Abilify) یا
آریپیپرازول (aripiprazole)
از طبقه داروهای ضد جنون است. این دارو با تغییر اعمال
مواد شیمیایی در مغز کار می کند.
ابیلیفای برای درمان علائم روانی مانند اسکیزوفرنی (
شیزوفرنی) و اختلال دو قطبی (افسردگی شیدایی) استفاده می شود که آن نیز همراه با
دیگر داروهای مورد استفاده در درمان اختلال افسردگی بزرگسالان تجویز می شود.
ابیلیفای همچنین برای درمان نوسانات اخلاقی و نشانه های
پرخاشگری، کج خلق و خوی، و خودآزاری مربوط به اختلال اوتیسم در کودکانی که حداقل 6
سال سن دارند استفاده می شود.
توضیحات آریپیپرازول :
شکال دارویی: قرص، محلول خوراکی، قرص های حل شونده (در دهان)، تزریق
فرمول تجربی C23H27Cl2N3O2 است و وزن مولکولی آن 448.38
است.
ساختار شیمیایی آریپیپرازول :
قرص ابیلیفای در 2 میلی گرم، 5 میلی گرم، 10 میلی گرم، 15 میلی گرم،
20 میلی گرم و 30 میلی گرم در دسترس است.
مواد تشکیل دهنده فعال شامل آرد ذرت، هیدروکسی پروپیل
سلولز، منوهیدرات لاکتوز، منیزیم استارات و ریز سلولز.

اطلاعات مهم در مورد آریپیپرازول | ابیلیفای (Abilify)
با نمایان شدن علائم زیر٬ مصرف ابیلیفای را متوقف کرده و سریعا با اورژانس تماس گرفته و پزشک خود را در جریان قرار دهید :
کهیر ، مشکل تنفسی ، تورم صورت، لبها، زبان و یا گلو.
تب به همراه سفت شدن عضلات و ضربان سریع قلب، حرکات
کنترل نشده، نشانه هایی که به طور ناگهانی ظهور میکنند مانند بی حسی یا ضعف، سردرد
شدید، و مشکلات بینایی، گفتار، و یا تعادل می باشد.
تب بالا، عرق کردن ، گیجی، ضربان قلب سریع یا ناهموار،
لرزش ٬اضطراب شدید، پریشانی،
و یا احساس بی قرار .تشنج
؛
افکار خودکشی یا صدمه زدن به خودتان .
تعداد کم سلولهای خونی – ضعف
ناگهانی و یا احساس ناخوشی ، تب، لرز، گلو درد، لثه ها متورم ، زخم های دردناک دهان،
لثه قرمز و متورم ، زخم های پوست، علائم سرماخوردگی و آنفلوآنزا ، سرفه، مشکل در
تنفس٬ قند خون بالا٬ افزایش
تشنگی ، افزایش ادرار، گرسنگی، خشکی دهان، بوی نفس های میوه ای ، خواب آلودگی، خشکی
پوست، از دست دادن وزن .
مصرف آریپیپرازول در دوران بارداری
رده بندی بارداری : گروه C
مصرف داروهای ضد جنون در 3 ماه آخر بارداری ممکن است مشکلاتی را در
نوزاد شما به وجود آورد
اگر شما در زمانی که این دارو (ابیلیفای) را مصرف میکنید٬ باردار
شوید٬ نباید مصرف این
دارو را بدون مشورت پزشک خود قطع نمایید
از جمله علائم سندرم قطع این دارو در زمان بارداری می
توان به مشکلات تنفسی، مشکلات تغذیه، ایراد گیری کردن، لرزش، و انقباض و انبساط
عضلات اشاره کرد
با این حال، ممکن است پس از قطع مصرف دارو در شما علائم
دیگری نیز ظهور کند.
نکات مهم قبل از مصرف داروی آریپیپرازول | ابیلیفای
برای اینکه مطمئن شوید این دارو برای شما بی خطر است٬ اگر سابقه بیماری های زیر را دارید، حتما پزشک خود را در جریان قرار دهید :
مشکل کبد و یا بیماری کلیوی.
بیماری های قلبی، فشار خون بالا و یا پایین، مشکلات ریتم
قلب.
کلسترول بالا و یا تری گلیسرید (یک نوع چربی در خون)؛
سابقه کمبود سلول های سفید خون (WBC)، شمارش.
سابقه حمله قلبی یا سکته مغزی.
سابقه سرطان پستان.
تشنج یا صرع؛
سابقه بیماری دیابت ارثی یا شخصی
مشکل در بلعیدن.
به صورت مایع (محلول خوراکی) این دارو ممکن است تا 15 گرم قند در هر دوز داشته باشد. قبل از مصرف محلول خوراکی، اگر سابقه بیماری دیابتی دارید حتما با پزشک خود مشورت نمایید.
عوارض جانبی مصرفآریپیپرازول |ابیلیفای
افزایش وزن .تاری دید .سرازیر شدن آب دهان .سرگیجه، خواب آلودگی .مشکلات خواب ( بی خوابی).
در صورت مصرف بیش از حد این دارو یا overdose سریعا با اورژانس تماس گرفته و پزشک خود را در جریان قرار دهید.علائم مصرف بیش از حد (Overdose) ابیلیفای ممکن است شامل :
خواب آلودگی، استفراغ، پرخاشگری، گیجی، لرزش، ضربان قلب سریع یا آهسته، تشنج٬ مشکلات تنفسی و یا غش .
تداخلات مهم دارویی
زونیسامید٬ توپیرامات٬ فن
ترمین / توپیرامات٬ استامیآسپیرین
/ کافئین ٬ نوفن کلوزاپین٬ متوکلوپرامید٬ بوپروپیون
propoxyphene / tetrabenazine / metrizamide / iopamidol / iohexol
در حال حاظر اطلاعات این دارو در این وبسایت کامل نیست و ممکن است عوارض جانبی دیگری نیز برای فرد بیمار رخ دهد.
بعضی از متخصصان پزشکی نگران هستند که بیمه گران ممکن است انگیزه ها و تبلیغات زیادی ارائه دهند تا مردم احساس کنند مجبور به استفاده از آن هستند. این قرص همچنین ممکن است در نهایت به عنوان وسیله ای به عنوان وعده یا رهایی بیماران از بیمارستان های روانپزشکی مورد نیاز باشد و به مقامات یک راه آسان برای ردیابی افراد داده می شود. گفته می شود داروهایی که می توانند ردیابی شوند، مزایای زیادی دارند. آنها می توانند به متخصصان پزشکی کمک کنند تا بر مصرف داروی افراد سالخورده نظارت داشته باشند، چرا که آنها گاهی فراموش می کنند داروهای خود را مصرف کنند. پزشکان می توانند از این گونه قرص ها استفاده کنند تا اطمینان حاصل شود که بیماران پس از جراحی، بیش از حد داروی آرام بخش شبه مخدر مصرف نمی کنند، چرا که می تواند به اعتیاد تبدیل شود. محققان می توانند از آنها استفاده کنند تا اطمینان حاصل شود که شرکت کنندگان در آزمایش های بالینی به درستی برای دریافت دقیق ترین نتایج ممکن از داروهای تجربی خود استفاده میکنند
.................................................................................................................................................................
ذهن ما باغچه است .... گل در آن باید کاشت.
برگ در انتهای زوال می افتد...... ومیوه در انتهای کمال
بنگر چگونه می افتی ، چون برگ زرد یا سیبی سرخcybernife وسرطان
cybernife وسرطان
به نام خداوند گاری که نعمت نفس را بر ما ارزانی داشت باشد که در هر نفسی بجا آوریم شکر بی همتایی اش را
*********************************************************************
یکی از مهم ترین بیماری های حال حاضر و آینده پیش روی جهان چیست؟!
سرطان
سرطان یا چنگار یا کنسر یک بیماری نیست بلکه نوعی از بیماریست که در آن سلول های غیر طبیعی به صورت کنترل نشده تکثیر یافته و می توانند بافت های مجاور را درگیر کنند. بیش از ۲۰۰ نوع متفاوت از بیماری سرطان وجود دارد که هر کدام به شیوه های خاص ایجاد می شوند. چیزی که در همه ی آن ها مشترک است این است که همه آن ها به روشی مشابه شروع می شوند،
با تغییر در ساختار طبیعی یک سلول. سلول های سرطانی همچنین می توانند از طریق جریان خون یا لنف به سایر نقاط بدن گسترش یابند.
جسم انسان از میلیون ها سلول تشکیل شده است که
در کنار هم، بافت هایی مانند ماهیچه ها، استخوان و پوست را می سازند که هر کدام یک
عملکرد واحد دارند. سلول ها به طور طبیعی، با دو تا شدن به طریق منظم و کنترل شده
تکثیر می کنند و منجر به رشد و ترمیم بافت های بدن می شوند.
بعضی اوقات تقسیم سلول ها، بدون کنترل و به صورت غیر عادی انجام می شود. رشد غیر
عادی و بیش از حد سلول های بافت، تومور نامیده می شود که می تواند خوش خیم و یا
بدخیم باشد.
تقسیم سلول های غیر طبیعی تحت کنترل نیستند و معلوم نیست که چه زمانی متوقف می شود، یک دسته از سلول های غیر طبیعی یک تومور نامیده می شود. همه تومورها سرطان نیستند. دو نوع تومور وجود دارد: خوش خیم و بد خیم.
تومور بدخیم تومور خوش خیم
سری می زنیم به آمار ابتلا و مرگ و میر با سرطان در جهان ، طبق اطلاعیه سازمان بهداشت جهانی بیشترین آمار ابتلا و مرگ با این بیماری در آمریکای شمالی و کشورهای اروپایی به چشم می خورد، بر اساس این اطلاعیه در کشورهای آمریکای شمالی در هر یکصد هزار نفر، 650 نفر به سرطان مبتلا هستند و نزدیک 250 نفر از آنها در سال قربانی این بیماری می شوند.
اما آمار گزارش سازمان بهداشت جهانی نشان میدهند که ابتلا و مرگ با سرطان در ایران تقریبا در مردان و زنان مساوی است. در کشور ما در هر یکصدهزار نفر مرد حدود یکصد نفر و در هر یکصد هزار نفر زن کمتر از یکصد نفر به سرطان مبتلا هستند و مرگ با این بیماری هم در حدود یکصد مورد در یکصدهزار نفر گزارش شده است.
در دیاگرام زیر به انواع سرطان ها وآمار هر کدام عنایت بفرمایید. سرطان نای وریه بیشترین وسرطان کلیه کمترین می باشد.
درصد مرگ ومیر در زنان : ریه ونای 26 درصد، سینه 14 درصد ، کولون و رکتوم 7درصد ،تخمدان 5 درصد
خون 4 درصد ، لنف غیر هوجکین 3 درصد ، رحم 2درصد ، مغز واعصاب 2 درصد سایر 25 در صد

درمان با سایبر نایف :
پرتودرمانی یا رادیوتراپی (Radiation Therapy)
یکی از مهمترین شاخههای
فیزیک پزشکی است. پرتودرمانی به درمان بیماری با استفاده از پرتوهای نافذ مانند پرتوهای
ایکس، آلفا، بتا و گاما که یا از دستگاه تابیده میشوند یا از داروهای حاوی مواد
نشاندارشده ساطع میشوند، گفته می شود.
کاربرد اصلی پرتو درمانی در معالجه و یا تقلیل امراض سرطانی است. پرتودرمانی یکی
از درمانهای سرطان است که در آن با تابانیدن اشعه بر توده سرطانی، سلولهای
سرطانی کشته میشوند. پرتودرمانی با اهداف و شیوههای متنوع و متفاوتی انجام میشود.
یکی از اشکال نوین پرتودرمانی موسوم به سایبرنایف (Cyberknife) است. شاید از اسم سایبرنایف بتوانید، حدس بزنید که سایبرنایف چیست! با واژه سایبر که همه آشنا هستیم، (knife) هم به معنی چاقو است.
سایبرنایف، شیوهای از پرتودرمانی است که به وسیله دکتر جان آر آدلر، استاد جراحی مغز و اعصاب و پرتودرمانی دانشگاه استنفورد و همچنین پیتر و راسل شونبرگ از شرکت پژوهشی شونبرگ، بنیان نهاده شد. در این شیوه البته خبری از چاقوی واقعی نیست ولی پرتو تابانیده شده به مانند چاقویی دقیق و بدون درد، بدون اینکه نیاز به بیهوشی باشد، عرصه را بر سلولهای سرطانی تنگ میکند.
سایبرنایف دو جزء اصلی دارد:
۱- پرتوی که توسط یه شتابدهنده خطی ذرات تولید میشود.
۲- یک بازوی روباتیک که این باریکه انرژی تولید شده را به نقطه مورد نظر بدن،
هدایت میکند.
هدفگیری تومورها در سایبرنایف با دقت بیشتری، نسبت به شیوههای معمول صورت میگیرد. سایرنایف نخستین بار در سال ۱۹۹۰ معرفی شد. اولین بار از روبات «فانوک» ساخت ژاپن در سایبرنایف استفاده شد
پرتو اشعه ایکس تولیدی شش مگاوات، انرژی دارد، سایبرنایف میتواند هر دقیقه ششصد سانتی گری انرژی پرتو بتاباند، اما مدلهای جدیدتر میتواند هشتصد سانتی گری را منتقل کنند. این پرتوها با استفاده از موازیسازها یا collimatorهایی موازی میشوند و روی نقطه مورد نظر با اندازه دلخواه که مثلا میتواند از پنج میلیمتر تا شصت میلیمتر متغیر باشد، متمرکز شود.
نحوه کلی درمان به وسیله سیستم روباتیک سایبر نایف
مرحله اول: بسته به نوع تومور سرطانی از بیمار ام آر آی
و یا سی تی اسکن تهیه میشود.
مرحله دوم: اطلاعات سی تی اسکن و ام آر آی به سیستم کامپیوتری سایبر نایف جهت برنامه
ریزی درمان داده می شود. نرم افزار پیشرفته این سیستم روباتیک به صورت بسیار دقیق
برای نابود کردن تومور، نوع، مقدار و جهت تابش پرتو را برنامهریزی می کند. در این
مرحله با نظر متخصص مشخص می شود چند جلسه برای درمان تومور کافی است.
مرحله سوم: بیمار به اتاق سایبر نایف انتقال پیدا کرده
و بر روی تخت دراز می کشد و در حالی که ماسکی بر روی صورت دارد و به موسیقی گوش
مـی کنـد ، بـدون درد مـورد درمـان قـرار می گیرد. مـعـمـــولا هـــر دوره
کـمـتـــر از ۵۰ دقـیـقـــه بـــه طـــول میانجامد و بیمار می تواند بعد از آن به
محل اقامت خود بازگردد.
بسته به نوع تومور تعداد جلسات سایبر نایف مشخص می شود که به صورت معمول بین ۳ تا
۱۰ جـلـســه خــواهــد بــود ، هــر چـنــد در تــومـورهـای پیشرفته جلسات بیشتری
نیاز است.
دور بیمار، دوربینهای اشعه ایکسای قرار داده میشوند که موقعیت آناتومیک عضو هدف را به دقت مشخص میکنند، موقعیت بدن، با جایگاه توده که به وسیله سیتی یا MRI مشخص شده است، مقایسه میشود و یک برنامه کامپیوتری با دقت بازوی روبات را هدایت میکند، طوری که پرتو با دقت به توده تابانیده شود. روباتی که به روشی غیر تهاجمی و با هدف قرار دادن بسیار پر قدرت و دقیق تومورسرطانی و یا غیر سرطانی، به پرتو درمانی می پردازد که جایگزین بسیار مناسبی برای عمل های جراحی برای خارج کردن تومور است.
درمان تومورهای مغزی به وسیله سایبرنایف
سیستم سایبرنایف اثر فوقالعاده ای در درمان تومورهای مغزی داشته و تا کنون سابقه بسیار طلایی از خود برجای گذاشته است.
برای درمان تومورهای مغزی به وسیله سایبرنایف به تیم پزشکی کاملی نیاز است و در دوره درمان، بیمار باید تحت نظر متخصصانی همچون:
جراح مغز و اعصاب، انکولوژیست، رادیوتراپیست و دیگر کارکنان پشتیبانی پزشکی باشد.
به محض اینکه تیم پزشکی بیمار برای شروع درمان با سایبرنایف اعلام آمادگی کنند، درمان آغاز میشود. در کل سه مرحله در درمان وجود دارد:
۱- تنظیم و تصویربرداری ۲- طرح درمان ۳- درمان با سایبرنایف
مزایای استفاده از سایبرنایف
1- کیفیت بهتر زندگی در طول درمان و بعد از آن
2- دسـتــرســی بـهـتــر بــه تــومــورهــای بــزرگتـر، غیرقابل دسترسی و غیر قابل جراحی
3- تابش دقیق تر اشعه به تومور
4- تـوانـایـی درمـان تـومـورهـای مـتعدد در نقاط مختلف در طول جلسه درمان
5- عدم نیاز به بستری شدن در بیمارستان
6- در مــعـــرض حـــداقـــل تـــابـــش قــرار گــرفـتــن بافتهای سالم اطراف تومور
7- درمـان بـرخـی ضـایعات که قبلا تحت تأثیر حداکثر در مجاز اشعه درمانی سنتی قرار گرفتهاند.
8- عـدم نیاز به پیچ کردن سر هنگام درمان در مقایسه با تکنولوژی های قدیمی تر مانند گامانایف
9- عـدم نـیـاز بـه هیچگونه برش یا جراحی در هنگام درمان 10 - عدم از دست دادن خون در هنگام درمان 11- بـدون احسـاس هیچگونه درد در هـنـگـام درمان
12- بدون نیاز به بی حسی یا بی هوشی 13- بازگشت فوری بیمار به فعالیت های عادی و روزانه
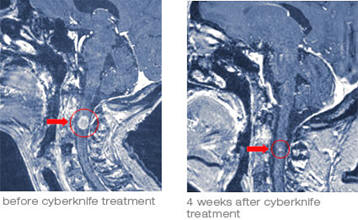
تصاویر فوق بیمار زنی ۴۶ ساله است که مبتلا به سرطان سینه و متاستاز(به گسترش و مهاجرت سلولهای سرطانی از یک بافت به بافتهای دیگر، گفته میشود.)
بــرای انـجــام فـراینـد سـایبـرنـایـف از شیـوههـای مختلفی استفاده میشود ، مثلا در مورد تودههای واقع در حفره جمجمه از سیستمی موسوم به 6D Skull اســتــفـــاده مـیشـود. بــا ایــن شـیــوه مـیــزان دقــت سایبرنایف به نیم میلیمتر میرسد.
اما در مورد تودههای نخاع یا ریه ، اوضاع اندکی مـتـفـاوت اسـت. از آنـجـا که مهرهها نسبت به هم حرکت میکنند و ریه هم در حین تنفس منبسط و مــنــقــبــض مـــیشـــود ، بـــر خـــلاف جــمــجــمـــه کـــه اسـتـخــوانهــایــش ثــابـت هستنـد، بـایـد از سیستـم دیگری استفاده شود، این سیستم Xsight نام دارد.
کار دیگری که برای تعیین محل دقیق ضایعه در بافت نرم میتوان انجام داد ، علامتگذاری محل با نشانههای طلایی است. طلا به خاطر سازگاری زیستی و چگالی بالا و در نتیجه مشخص شدن آسان با اشعه ایکس انتخاب میشود. این نشانگرها بـا رادیـولـوژی مـداخـلهای یا جراحی در بدن کار گذاشته میشوند. البته بین کاشت این راهنماها و اسـتـفـاده از سـایـبـرنـایـف نـباید فاصله زیادی بیفتد ، چون ممکن است این علایم حرکت کنند.
نکته مهم:
اگر از فناوری مناسبی استفاده نشود، در حین پـرتـودرمـانـی اعـضـای سـالـم مجاور توده، هم در معرض توده قرار میگیرند و میزان پرتودهی توده هم کاهش مییابد.
بـرای ایـن مـنـظـور، از سـیـسـتـمـی بـه نام سیستم همگامسازی استفاده میشود. در این شیوه الیاف اپتیکی روی پوست شکم قرار داده میشوند که حرکت شکم را حین پرتودهی مشخص میکنند، یـک الـگـوریتم کامپیوتری میزان حرکت شکم را محاسبه مـیکـنـد و بـه بـازوی روباتـیک دسـتـور میدهد که متناسب با حرکت شکم تغییر جهت دهد.
تصاویر زیر ام آر آی بیماری را نشان میدهد که از متاستاز مغزی با منشا کارسینوما (رشد بدخیم سرطان) ریوی رنج میبرده است.
تصاویرزیر مربوط میشود به درمان AVM(شریان و ورید مالفورماسیون)، یک بیمار ۱۵ ساله.
......................................................................................................................................................................
یک چند به کودکی باستاد شدیم یک چند به استادی خود شاد شدیم
پایان سخن شنو که ما را چه رسید از خاک در آمدیم و بر باد شدیم
الهی ! حجاب ها از راه بردار و ما را به ما وامگذار! به امید رحمتت یا عزیز یا غفار
بیش فعالی
بیش فعالی(adhd) ،آنژیوتانسین( ||) {Ang2}
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی گروه فارماکولوژی
دانشکده داروسازی و واحد علوم دارویی تهران ، مدرس فارماکولوژی بیمارستان بوعلی تهران
به نام خداوند لوح و قلم حقیقت نگار وجود و عدم
خدایی که داننده ی رازهاست نخستین سرآغاز آغازهاست
***********************************************************************************
 |
بدون شک شما نیز در میان اطرافیان و آشنایان خود کودکان پر جنب و جوش و بی قراری را سراغ دارید که به سختی میتوانند در جایی آرام بنشینند و بر چیزی تمرکز کنند .معمولاً این کودکان با وجود هوش بالا ، از نظر تحصیلی موفقیت های کمتری را کسب میکنند .
اختلال کم توجهی یا بیش فعالی(adhd) اختلالی مربوط به دوران کودکی است تا برخی موارد تا بزرگسالی هم ادامه پیدا میکند بیش فعالی در بزرگسالان در سال 2011 -11% از کودکان 4تا17 ساله در ایلت متحده ی آمریکا بیش فعالی تشخیص داده شدند اختلال بیش فعالی در کودکان می تواند در محیط های خاص یا حتی در زندگی روزمره آنها اثرات مخربی داشته باشد . این کودکان در کنترل احساسات و رفتار خود در مدرسه یا محیط های اجتماعی مشکل دارند. بیش فعالی میتواند در رشد و پیشرفت یا عملکرد تحصیلی شان تاثیر بگذارد.

کودک بیش فعال رفتار های زیر را دارند:
1-به راحتی دچار حواس پرتی میشوند
2-احساس بی حوصلگی و بی صبری دارند
3-بی قرار و نا آرام .
پزشکان معمولا داروهایی مانند دارو های محرک یا ضد افسردگی را برای درمان بیش فعالی تجویز میکنند .ممکن است که پزشک کودک را به متخصص مشاوره ارجاع دهد ولی علاوه بر این موارد درمان های دیگری وجود دارد که به کاهش نشانه های بیش فعالی کمک میکند .

دارو های درمان بیش فعالی با افزایش و متعادل کردن پیام رسان های عصبی به بهبود علائم بیش فعالی کمک میکند . پیام رسا های عصبی موادی شیمیایی هستند که سیگنال هایی را از میان نورون های مغز و بدن منتقل میکنند .
دارو های گوناگونی برای درمان بیش فعالی وجود دارد .
دارو های محرک مانند : آمفتامین یا آدرال که به فرد کمک میکند تمرکز بیشتری داشته باشد و عواملی را که باعث پرت شدن حواس او میشود نادیده بگیرد .دارو های غیر محرک مانند : اتوموکستین یا بوپروپیون در صورتی میتوان از این داروها استفاده کرد که عوارض جانبی دارو های محرک به اندازه ای زیاد باشد که کنترل شدنی نباشد یا تداخل دارویی وجود داشته باشد .
استفاده از گیاهان دارویی و مکمل های غذایی برای درمان بیش فعالی
درمان های جایگزین میتواند به کنترل بعضی از علائم مرتبط با پیش فعالی کمک کند از جمله :
• مشکل در توجه کردن ، مشکلات سازمانی
• فراموش کاری ، دائما حرف دیگران را قطع کردن
مکمل های غذایی مفید برای درمان بیش فعالی :
مواد غذایی سرشار از روی (زینک): مرغ" گوشت قرمز " لوبیا " غلات کامل " غلات غنی شده "محصولات لبنی ، ویتامین ب6
اسیدهای چرب امگا۳ بر چگونگی حرکت سروتونین و دوپامین (دو مورد از انواع هورمون شادی) در قشر جلویی مغز تاثیر میگذارند. دوکوزاهگزانوئیک اسید نوعی اسید چرب امگا۳ است که مصرف آن برای سلامت مغز ضروری است.
اسیدهای چرب امگا۳ در ماهیهای چرب وجود دارد، ازجمله:
ماهی سالمون؛ ماهی تن؛ شاهماهی
اسید چرب امگا۳ به کاهش علائم بیش فعالی کمک میکنند.
آهن:
بعضی از پژوهشگران عقیده دارند که میان بیش فعالی و کمبود آهن در بدن رابطه وجود داردکمبود آهن موجب افزایش احتمال بروز اختلالات سلامت روانی در کودکان و جوانان میشود. آهن برای تولید دوپامین و نوراپینفرین مهم است. این پیامرسانهای عصبی در تنظیم سیستم پاداش مغز، احساسات و استرس نقش دارند.
اگر کودک دچار کمبود آهن باشد، مصرف مکمل غذایی آهن برای او مفید خواهد بود. گاهی مکملهای آهن موجب کاهش علائم بیش فعالی در افرادی میشوند که دچار کمبود آهن هستند.
منیزیم
منیزیم نیز مادهی معدنی مهم دیگری برای سلامت مغز است. کمبود منیزیم موجب تحریکپذیری و کجخلقی، سردرگمی ذهنی و کوتاه شدن بازهی زمانی توجه میشود. ولی اگر کودک شما دچار کمبود منیزیم نباشد، مکملهای منیزیم کمکی به او نخواهند کرد. بهعلاوه درمورد چگونگی تاثیرگذاری مکملهای منیزیم بر علائم بیشفعالی، بررسیهای کافی انجام نشده است.

پیش از اضافه کردن مکملهای منیزیم به برنامهی درمانی کودک، حتما با پزشک مشورت کنید. زیرا منیزیم در دوزهای بالا سمّی میشود و باعث ایجاد حالت تهوع، اسهال و گرفتگی عضلات میشود. از رژیم غذایی نیز میتوان مقدار کافی منیزیم را دریافت کرد. موادغذایی سرشار از منیزیم عبارتاند از: محصولات لبنی؛ غلات کامل؛ لوبیا؛ سبزیجات برگدار.
سایر روشهای موثر در درمان بیش فعالی
۱. از مصرف رنگهای خوراکی و مواد نگهدارنده خودداری کنید
سعی کنید مواد غذایی تشدید کنندهی بیش فعالی را از رژیم غذایی فرزندتان حذف کنید. این مواد غذایی شامل خوراکیها و نوشیدنیهای دارای رنگهای مصنوعی و مواد افزودنی هستند، مانند نوشیدنیهای گازدار، آب میوه وغلات دارای رنگ روشن.
2. . بازخورد زیستی EEG را امتحان کنید.
نوعی نوروتراپی درمانی امیدوارکننده برای بیش فعالی است.
3. . در کلاسهای یوگا یا تایچی شرکت کنید. غلبه بر براضطراب
4. زمانی را در بیرون از خانه سپری کنید.
فضای سبز و طبیعت، بیشترین فایده را برای این کودکان دارد.
5.از رفتار درمانی یا درمان ازطریق والدین (Parental therapy)استفاده کنید.
6. از مواد آلرژیزا پرهیز کنید.
از مصرف موادغذایی زیر پرهیز کنید و تاثیر آن را بر کودک خود مشاهده کنید:
مواد افزودنی/ مواد نگهدارندهی شیمیایی مانند (BHT)بوتیلیتد هیدروکسی تولوئن بوتیلیتد هیدروکسی انیسول، که معمولا برای جلوگیری از پایین آمدن کیفیت روغن در محصولات استفاده میشود و در موادغذایی فراوریشدهای مانند: چیپس سیبزمینی، آدامس، ترکیبات خشک کیک، غلات، کره و پورهی سیبزمینی فوری یافت میشود؛
شیر و تخممرغ؛ شکلات
موادغذایی حاوی سالیسیلاتها شامل انواع توتفرنگی، پودر فلفل چیلی، سیب و آبسیب، انگور، پرتقال، هلو، انواع آلو، آلوخشک و گوجهفرنگی (سالیسیلاتها مواد شیمیاییای هستند که بهطور طبیعی در گیاهان یافت میشوند و مادهی اصلی موجود در بسیاری از داروهای ضددرد بهشمار میروند).

بیماری ADHD یا همان اختلال بیش فعالی از دسته بیماری های اعصاب و روان است که از دوران خردسالی خود را نشان می دهد و در کودک مشکلاتی چون پرخاشگری، عصبی بودن، عدم تمرکز بر روی کارها، مشکلات یادگیری ، تغذیه ای و بسیاری دیگر از عوارض جسمی و روحی را ایجاد می کند، براساس تحقیقات این بیماری حتی می تواند تا سنین بزرگسالی نیز ادامه پیدا کند و باعث مشکلاتی چون ترک تحصیل، عدم یادگیری مطالب درسی و مهارت های جدید، چاقی و اضافه وزن در افراد شود.
...................................................................................
آنژیوتانسین ||
اثرگزاری در : عضله صاف عروقی، قشر آدرنال،کلیه،قلب و مغز
سیستم رنین – آنژیوتانسین - آلدسترون
آنژیوتانسینوژن...........رنین..........آنژیوتانسین(ا)..........آنزیم مبدل ................ آنژیوتانسین (||)
آنژیوتانسین(||)................ آنژیوتانسین (ااا)
آنژیوتانسین(||)................ آلدسترون
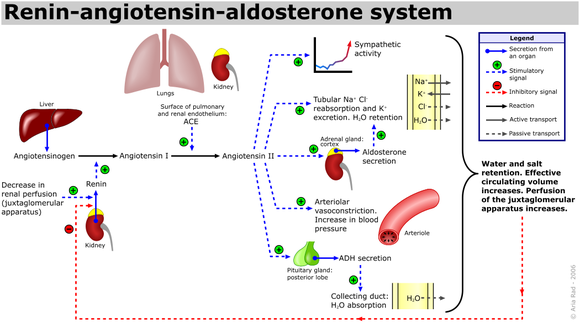
عملکرد سیستم رنین_آنژیوتانسین –آلدسترون
تنظیم تعادل مایع و الکترولیت بدن
اختلالات هوموستاز مایع و الکترولیت بدن
تنظیم فشارخون شریانی
آنژیوتانسینوژن : پیش ماده پروتینی که از کبد ترشح می شود.
آنزیوتانسین || اثرگزاری در : عضله صاف عروقی، قشر آدرنال،کلیه،قلب و مغز و
فشار خون بالا زیرا یک عامل تنگ کننده بسیار قوی از طریق اثر بر روی عضله صاف عروقی (تنگ کننده عروق) و تحریک عقده های خودکار ودر نتیجه رهاسازی اپی نفرین و نوراپی نفرین (ازمدولای آدرنال)
ودر قشر آدرنال تحریک آزاد شدن آلدوسترون
ودر کلیه ها تنگی عروق کلیوی و افزایش بازجذب سدیم از لوله پیچیده نزدیک
داروهایی که به طور اختصاصی بر سیستم رنین _آنزژیوتانسین اثر می گذارند:
1-مهار کنندگان آنزیم مبدل ACE (انالوپریل ، کاپتوپریل ، لیزینوپریل وپریندوپریل ، کوییناپریل و فوزینوپریل)
در درمان نارسایی قلبی و پس ازسکته قلبی بسیار مفیدند و و مقدار آن ها باید در مبتلایان به نارسایی کلیوی کاهش یابد.
2-مهارکننده رقابتی آنژیوتانسین (لوزارتان ، وارسارتان ، کاندسارتان ، آلزارتان ،اپروسارتان ، ایربسارتان ، تلمی سارتان ، اولمسارتان)
مکانیسم اثر: مهار گیرنده های AT1
کاربردهای بالینی : فشارخون بالا ، نارسایی قلبی
3-آنتاگونیست رنین (آلیسکایرین(
مهار فعالیت آنزیم رنین وکاهش آنژیوتانسین |و|| و آلدوسترون وکاهش فشار خون بالا
- مهارکننده های گیرنده آلدوسترون( آلداکتون یا اسپیرونولاکتون ، اپلرنون وتریامترنH )
اسپرونولاکتون داروی کمکی در کنترل حالات خیزدار مثل نارسایی احتقانی قلب،سیروزکبدی و...
................................................................................................................
انسان بزرگ نیست جز به وسیله فکرش ، شریف نیست جز به واسطه رفتارش و قابل احترام نیست جز به سبب اعمال نیک
تقدیم به انسان های بزرگ ، انسان های شریف و انسان های شایسته احترام .
ALS غم انگیز ترین بیماری دستگاه عصبی
ALS غم انگیز ترین بیماری دستگاه عصبی
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی گروه فارماکولوژی
دانشکده داروسازی و واحد علوم دارویی تهران ، مدرس فارماکولوژی بیمارستان بوعلی تهران
به نام آنکه خلاق جهان است امید بی پناه و بی کسان است
به نام آنکه یادآور او تسلی بخش عاشقان است و ...............
مقدمه: بیماری اسکلروز جانبی آمیوتروفیک (Amyotrophic lateral sclerosis) به صورت مخففALS یا بیماری لو گهریگ (Lou Gehrig's Disease) یک بیماری نورونهای حرکتی است که موجب تخریب پیشرونده و غیرقابل ترمیم در دستگاه عصبی مرکزی (نخاع) و دستگاه عصبی محیطی میشود. اسکلروز جانبی آمیوتروفیک شایعترین بیماری نورونهای حرکتی میباشد؛ بنابراین این بیماری هم علایم نورون محرکه فوقانی و هم نشانههای نورون محرکه تحتانی را ایجاد میکند. در حقیقت در ALS نشانههای فلج مرکزی و محیطی تواماً ایجاد میشود.
ALS یک بیماری پیش رونده است که به تدریج عملکرد تمام عضلات بدن را مختل کرده و ضعف عضلانی بیمار تا جایی پیش میرود که منجر به فلج کامل بیمار میشود.

ا این بیماری ممکن است ابتدا موجب فلج دستها، پاها یا هر دو عضو شود و کم کم با اختلال درسیستم عصبی کنترل کننده تنفس، بلع و تکلم بیمار، نفس کشیدن، غذا خوردن و صحبت کردن بیمار را مختل کند به طوری که فرد مبتلا بدون تجهیزات کمکی قادر به تنفس نیست و در مراحل حاد بیماری، علت مرگ و میر ناشی از این بیماری همین مشکلات تنفسی است. با فلج ماهیچههای کنترل کننده بلع، ریسک ورود غذا و نوشیدنیها به ریه افزایش یافته و بیمار علاوه بر سوء تغذیه و کم آبی شدید بدن، در معرض خطر خفگی نیز قرار میگیرد.
بیماری ALS با تمام هجوم وحشتناک و مخربی که روی عضلات حرکتی بدن دارد، هیچ آسیبی را متوجه تواناییهای مغزی بیمار نمیکند و فرد مبتلا کاملا آگاه و هوشیار است. بنابراین هیچ اختلالی در بینایی، شنوایی، چشایی و بویایی فرد به وجود نخواهد آمد و جالب این که اعصاب حرکتی مؤثر در حرکت چشمها و مثانه برای مدتهای طولانی از حمله عامل بیماری مصون خواهند ماند.

علت بیماری:
علت مشخصی برای این بیماری تاکنون یافت نشده است اما فرضیههای مختلفی از جمله جهش ژنی، حمله سیستم ایمنی بدن به سلولهای سالم و افزایش میزان گلوتامین (گیرندهای شیمیایی در مغز است که افزایش میزان آن برای سلولهای عصبی سمی است) در سلولهای عصبی نخاع مطرح شده است.
این بیماری ممکن است در اثر معیوب بودن ژن SOD1 بوجود آمده باشد.
تفاوت MS با ALS این است که در MSسیستم عصبی مرکزی در مغز درگیر میشود و احتمال درگیری نخاع در مراحل پیشرفتهتر بیماری وجود دارد اما در بیماری ای ال اس، بالعکس در مراحل اولیه نخاع درگیر میشود و درگیری مغز تقریبا غیرممکن است.
بهعلاوه، این بیماری مسری نیست و جزو سرطانها نیز به شمار نمیرود.
پژوهشگران برای بررسی منشاء ایجاد این بیماری نظریههای گوناگونی مانند عوامل عفونی، اختلال در دستگاه ایمنی بدن، علل وراثتی، مواد سمی، عدم تعادل مواد شیمیایی در بدن و همچنین سوءتغذیه را بررسی کردهاند. اگرچه پژوهشگران تاکنون به عامل ایجادکننده این بیماری در بیماران مختلف پی نبردهاند، اما در سال ۱۹۹۳ با شناسایی عامل ژنتیکی مؤثر در انتقال بیماری ALSبراساس عوامل وراثتی توسط گروهی از کارشناسان علوم ژنتیک و روان پزشکان بالینی یک قدم به شناسایی عامل ایجاد بیماری نزدیکتر شدند. این عامل ژنتیکی در به رمز درآوردن آنزیمی که از سلولها در برابر آسیبهای ایجاد شده توسط رادیکالهای آزاد محافظت میکند، نقش دارد.
این بیماری معمولا افراد 40 تا 60 ساله را هدف میگیرد و مردان کمی بیش از زنان در معرض خطر قرار دارند.
علائم بیماری:
.1 ضعف و تحلیل رفتن ماهیچهها در ناحیه دست و پا، ماهیچههای تنفسی و گلو و زبان. این ضعف معمولا از دست و پا شروع میشود و با گذشت زمان بدتر و بدتر میشود.
2.. انقباض، گرفتگی و کوفتگی ماهیچهای در کنار خستگی زودهنگام ماهیچهها
3. تکلم با سرعت کم چنان که رفتهرفته درکش برای دیگران سخت و سخت تر میشود.
4. دشواری در تنفس و بلع تا جایی که ممکن است به بروز حالات خفگی بینجامد.
5.. خندیدن یا گریستن بی اراده، ناگهانی و لاینقطع
6. تغییر شیوه راه رفتن و در نهایت از دست دادن توانایی راه رفتن
سیر و بروز بیماری: بروز بیماری دونفر در هر صد هزار نفر میباشد و اغلب افراد بین چهل تا شصت سال را درگیر میسازد. بیماری
ماهیت پیشرونده دارد و اغلب بیماران بعد از دو تا پنج سال فوت میکنند.
اغلب افراد بین چهل تا شصت سال را درگیر میسازد. بیماری ماهیت پیشرونده دارد و اغلب بیماران بعد از دو تا پنج سال فوت میکنند ولی گاه دورههای توقف بیماری وجود دارد؛ که باعث میشود 20 درصد این بیماران تا ۵ سال و ۱۰ درصد از بیماران تا ۱۰ سال زنده بمانند.
علت مرگ بیشتر مبتلایان به ALS ناتوانی در تنفس یا عفونت ریههاست. شاید جالب باشد بدانید یک استثنای عجیب بر قاعده سالهای زندگی پس از ابتلا به ALSوجود داشت و اتفاقا جزو نوابع نادر در تاریخ علم بشر نیز به شمار میرفت.
استیون هاوکینگ، فیزیکدان و کیهانشناس برجسته بریتانیایی، از سال 1963، یعنی از 21 سالگی که نخستین علائم بیماریاش بروز کرد تا 55 سالگی با این بیماری زندگی کرد و هر چند به لحاظ جسمانی کاملا ناتوان بود، اما قوای ذهنیاش تا آخرین لحظه نبوغآمیز به فعالیت ادامه داد.

تشخیص بیماری:
به دلیل ماهیت پیچیده و نیز برخی علائم مشابه با سایر بیماریهای عصبی، لازم است موارد متعدد و نیز جنبههای گوناگونی از زندگی و سلامت فرد بیمار بررسی شود.
ـ تحلیل رفتن ماهیچهها و نیز ضعف آنها، بویژه در دستها و پا هاعلامت بابینسکی: (Babinski) وقتی کف پا با یک جسم خارجی از پاشنه به سمت انگشتان تحریک شود، انگشتان پای فرد مبتلا به ALS به بالا حرکت میکند و از هم باز میشوند. در افراد سالم انگشتان به پایین یا به اصطلاح به داخل خم میشوند.
ـ دشواری در دم و بازدم عمیـق ، ضعف ماهیچههای صورت ، تکلم نامفهوم
هیچ آزمایش درست و درمانی وجود ندارد که علائم ALS را تایید کند. پزشک این بیماری را بر اساس آزمایش در یک فرآیند حذف گزینههای احتمالی تشخیص خواهد داد؛ زیرا بخشی از علائم این بیماری با برخی بیماریهای دیگر عصبی مشترک است. برای انجام این کار و رسیدن به نتیجه نهایی در تشخیص بیماری، گاهی
لازم است برخی روشهای معاینه و نیز آزمایشهایی دیگر به کار گرفته شود.
ـ آزمایش خون ،آزمایش و تجزیه و تحلیل مایع نخاع ـ اسکن MRIـ نوار عصب و عضله
مراقبت و نگهداری بیمار:
به علت شرایط فیزیکی بیمار و عدم تحرک او نگهداری از این بیماران بسیار دشوار است و خانواده و پرستار بایستی نسبت به موارد پیش رو کاملاً توجیه باشند و با پزشک و انجمنهای محلی و خانواده سایر بیماران مشورت نمایند. به عنوان مثال حمام رفتن که کاری ساده و روزمره برای بیشتر انسان هاست در این بیماران بایستی به دقت انجام گیرد تا مانع از اسیب دیدن پرستار یا بیمار شود.
همچنین مهمترین مانع پیش رو بیماران عدم توانایی تکلم یا برقراری ارتباط با محیط بیرون است. سادهترین روش استفاده از یک جدول حروف جلو تخت بیمار و گرفتن علامت چشم از او هنگام اشاره به حرف مورد نظر است. (مثلاً ایا در این ستون است؟ ایا در این سطر است؟) سپس با توجه تجربه، پرستار باید حدس بزند که بیمار چه میخواهد. البته این روش بیشتر برای کارهای ابتدایی پاسخ گو میباشد. سالهاست دستگاههایی برای حل این مشکل به بازار امده که میتوانند با ردیابی حرکت چشم آن را تبدیل به مختصات نموده و به کاربر اجازه تعامل ساده با رایانه را فراهم کنند.

درمان بیماری:
متاسفانه تاکنون هیچ راهی برای پیشگیری از ALS و نیز درمان آن پیدا نشده است. ولی به تازگی نیز استفاده از سلولهای بنیادی پیشنهاد شدهاست. دانشمندان هماکنون در تلاش هستند با انجام آزمایشهای بالینی تأثیر این روشهای درمانی در بیماران مبتلا به ALS را مورد بررسی قرار دهند. آنها امیدوارند با استفاده از نتایج این تحقیقات بتوانند به روشی برای درمان دیگر بیماریهای دستگاه عصبی مانند پارکینسون، آلزایمر و زوال عقل دست یابند.
برخی از پروتئینها مانند عوامل رشد به آسانی جذب بافت عصبی میشوند و بهنظر میرسد میتوانند از اعصاب حرکتی بدن نیز محافظت کنند. از آنجا که نمیتوان مولکولهای بزرگ را بهآسانی از طریق جریان خونی به دستگاه عصبی بدن منتقل کرد، برای استفاده از این مولکولها در فرایندهای درمانی باید آنها را بهطور مستقیم به عضلات تزریق کرد. علاوه بر این برخی از مولکولهای کوچک نیز نقش مهمی در تحریک دستگاه عصبی بدن دارند که میتوان آنها را براحتی به رگهای خونی منتهی به مغز منتقل کرد.

استفاده از سلولهای بنیادی نیز روش دیگری است که مانع از پیشرفت بیماری خواهد شد. سلولهای بنیادی همانند پمپهای زیستی عمل کرده و عوامل حیاتی مؤثر در رشد را به سلولهای عصبی آسیب دیده انتقال
میدهند.
آزمایشهای انجام شده در افراد مبتلا به این بیماری نشان میدهد که سلولهای بنیادی میتوانند بهطور دقیق خود را به محل سلولهای عصبی آسیب دیده انتقال دهند. همچنین ایجاد رشتههای RNA مصنوعی نیز میتواند نقش مؤثری در توقف تولید پروتئینهای سمی داشته باشد. این نوع RNA خود را به RNA پیک که انتقال اطلاعات ژنتیکی را بهعهده دارد متصل کرده و از ساخت پروتئینهایی که به سلولهای عصبی آسیب میرساند جلوگیری میکند. گروهی دیگر از پژوهندگان نیز در تلاش برای دستیابی به روش درمانی مؤثر برای این بیماری دریافتهاند که انجام فعالیتهای ورزشی مانع از گسترش بیماریهای اعصاب حرکتی بدن خواهد شد. در موشهای تحت بررسی آزمایشهای انجام شده، حرکت روی چرخهای گردان مانع از روند پیشرفت سریع
بیماری شدهاست.
براین اساس درمانهای ترکیبی میتواند تأثیر درمان انتخاب شده در بهبود وضعیت بیمار را به نحو چشمگیری تحت تأثیر خود قرار دهد. اگر چه بهترین روش این است که در مراحل اولیه بیماری از توسعه بیماری جلوگیری کنیم. دستیابی به این هدف نیز بیش از اینکه تحت تأثیر عوامل ژنتیکی باشد مستلزم دستیابی به راهکارهایی برای ایجاد تغییرات مناسب در زندگی افراد است که با انجام تمرینات ورزشی و انتخاب برنامه غذایی مناسب میتوان به اصلاح شیوه زندگی بیماران و ایجاد شرایط مناسب برای زندگی آنها امیدوار بود.

از طرفی، فیزیوتراپی می تواند گردش خون را بهبود بخشد و به طولانی تر شدن زمان استفاده از عضلات در مراحل اولیه این بیماری کمک کند.
در حال حاضر 3 دارو برای بیماری ALS وجود دارد
ریلوزول – CuATSM - اداراوون(رادیکاوا)
ریلوزول / Riluzole
موارد مصرف ریلوزول
محافظت کننده اعصاب (بنزوتیازول) ، آمیوتروپیک لترال اسکلروزیس(ALS)
مکانیسم اثر ریلوزول
مکانیسم دقیق عملکرد دارو مشخص نیست. به نظر می رسد دارو به عنوان یک آنتاگونیست گلوتامات سبب مهار ریلیز پره سیناپتیک گلوتامات و تداخل با اثرات پست سیناپتیک آن می شود.
با بلوک گیرندههای گلوتامات میتواند روند بیماری را کند نماید و طول عمر بیماران را افزایش دهد. .
فارماکوکینتیک ریلوزول
فراهم زیستی خوراکی دارو حدود 50% است. مصرف غذای پرچرب سبب کاهش جذب دارو می شود. دارو به میزان 96% به پروتئین های پلاسما متصل می شود. نیمه عمر دفعی دارو حدود 12 ساعت می باشد.
عوارض جانبی :دپرسیون، سرگیجه، سردرد، بی خوابی، پارستزی، واکنش های تهاجمی، هایپرتنشن، هایپوتنشن اورتوستاتیک، تپش قلب، تاکیکاردی، بی اشتهایی، خشکی دهان، تهوع، استفراغ، نفخ، کاندیدیازیس
دهانی،کاهش وزن، افزایش سرفه، آلوپسی، اکزما، اختلالات دندانی
تداخلات دارویی ریلوزول
-آلوپورینول،متیل
دوپا و سولفادیازین: خطر سمیت کبدی ریلوزول را افزایش می دهد.
-الکل و سایر تضعیف کننده های : CNS افزایش خطر بروز سمیت کبدی.
اداراوون(رادیکاوا) / Edaravone (Radicava)
نتیجه تحقیقات نشان داده است که احتمالا داروی اداراوون با ترکیب ریلوزول، تاثیر بازدارندهای بر پیشرفت بیماری ای.ال.اس داشته است. براساس این مطالعه تفاوت چندان قابل توجهی بین بیمارانی که داروی اداراوون/ رادیکاوا استفاده کرده بودند، با بیمارانی که به آنها دارونما داده شده بود، مشاهده نشد. فقط در یک دوره 24هفتهای، در گروه کوچکی (حدود 7%) از بیمارانی که این دارو را مصرف کرده بودند، بیماری پیشرفت کندتری داشت. این گروه افرادی بودند که بیماریشان مراحل اولیه (حداکثر دو سال اول بیماری) را طی میکرد و همچنین عملکرد ریهشان هنوز خوب بود. به نظر میرسید رادیکاوا بر روند پیشرفت بیماری در این افراد موثر بوده است.
اختراع داروی اداراوون/ رادیکاوا، قدم مهمی در روند مداوای بیماری ای.ال.اس. میباشد. اما نیاز به بررسی و تحقیقات بیشتری در این زمینه است. زیرا تاثیرات احتمالی آن در درازمدت هنوز کاملا اثبات نشده است. لذا ضروری است نتیجه در مدت زمان طولانیتر و با جزئیات بیشتری نیز بررسی شود.
اداراوون(رادیکاوا) / Edaravone (Radicava)

نحوه استفاده، عوارض جانبی و هزینه رادیکاوا ((Radicava
اداراون بصورت تزریق وریدی برای کمک به ریکاوری بیماران ضربه مغزی و در درمان بیماری ALS کاربردارد.رادیکاوا به صورت فشرده و در 14 روز متوالی به بیمار تزریق وریدی میگردد. این دارو عوارض جانبی نیز دارد. از جمله عوارض جانبی آن سردرد، مشکلات پوستی مانند قارچ و کبودی و اختلال در راه رفتن میباشد.
هزینه این دارو حدود 1000 یورو در ماه میباشد که باید به آن هزینه بیمارستان و غیره را نیز اضافه نمود.ازآنجایی که این دارو توسط اروپا تایید نشده، تمامی هزینه (در اروپا) بر عهده خود بیمار خواهد بود.
CuATSM
محققان استرالیایی یک دارو جدید تولید کرده اند که در فاز یک آزمایشهای بالینی آن نشانهها و علائم پیشرفت بیماری کاهش قابل توجهی داشت. مراحل ساخت دارو به ۱۵ سال پیش برمیگردد. در ابتدا تصور میشد که وجود مس اضافه در مغز مشکلساز است ولی محققان به زودی متوجه شدند که خلاف آن صادق است.
این گروه تحقیقاتی به این نتیجه رسیدند که شاید سلولهای مغزی سبب کاهش مس میشوند. بنابراین به دنبال راهکاری برای رفع مشکل کمبود مس گشتند. پس تصمیم گرفتند که مس را به مغز بازگردانند.
این کار دقیقا عملکرد داروی جدید را نشان میدهد. داروی CuATSM ترکیبی است که در صورت نیاز به سلولها مس میرساند.
این دارو پس از آزمایش روی حیوانات اثرات مثبتی نشان داد. فاز اول آزمایش انسانی نیز از اوخر سال ۲۰۱۶ میلادی آغاز شد و دوز مناسب برای مصرف دارو تعیین گردید. در این آزمایش ۳۲ نفر مورد آزمایش قرار گرفتند و مشخص شد افرادی که میزان زیادی از داروی CuATSM را دریافت کرده بودند، بهبود قابل توجهی داشتند و به طور کلی پیشرفت بیماری به کندی صورت گرفت.
فاز دوم آزمایش این دارو نیز به صورت تصادفی و بر تعداد بیشتری از بیماران آزمایش خواهد شد.
نهایت بیماری:
در نهایت بر ماهیچههایی که مسئولیت تنفس، بلع و سایر فعالیتهای حیاتی بدن را به عهده دارند تاثیر میگذارد و در نهایت بر ماهیچههایی که مسئولیت تنفس، بلع و سایر فعالیتهای حیاتی بدن را به عهده دارند
تاثیر میگذارد و در نتیجه، سرانجام به مرگ منجر خواهد شد، اما فراموش نکنیم که پژوهشهای بسیاری برای یافتن علت و درمان این بیماری همچنان در جریان است.
دکتر ناهید بلادی رئیس بیست و پنجمین کنگره بینالمللی ایمونولوژی و الکتروفیزیولوژی بالینی ایران با اشاره به افزایش موارد ابتلا به بیماری ای ال اس ALS در سال های اخیر، این بیماری را غم انگیزترین بیماری دستگاه عصبی دانست که هنوز درمانی برای آن شناخته نشده است.

ذهن ما باغچه است .... گل در آن باید کاشت.
برگ در انتهای زوال می افتد...... ومیوه در انتهای کمال
بنگر چگونه می افتی ، چون برگ زرد یا سیبی سرخداروها و دیالیز
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی گروه فارماکولوژی
دانشکده داروسازی و واحد علوم دارویی تهران ، مدرس فارماکولوژی بیمارستان بوعلی تهران
رَبِّ اشْرَحْ لِی صَدْرِی وَ یَسِّرْ لِی أَمْرِی وَ احْلُلْ عُقْدَةً مِنْ لِسانِی یَفْقَهُوا قَوْلِی
پروردگارا سینهام را گشاده دار، و کار را بر من آسان کن، گره از زبانم بگشاى تا سخنم را درک کنند.
******************************************************************************************************
دیالیز عملیاتی است که می تواند جایگزین بسیاری از وظائف طبیعی و عادی کلیه ها باشد.
دیالیز به بیماران نارسایی کلیه امکان می دهد تا زندگی خوب و پرباری داشته باشند.
دیالیز دو نوع دارد: همودیالیز و دیالیز پریتونیل.
هر نوع از دیالیز مزایا و معایبی برای خود دارند. بیماران می توانند برحسب نیاز های خود نوع دیالیز مناسب برای خود را انتخاب کنند.
کلیه ها مسئول فیلتر کردن و در واقع تصفیه کردن مواد زائد از خون هستند. دیالیز عملیاتی است که جایگزینی برای بسیاری از وظائف و مسئولیت های طبیعی کلیه ها می باشد. کلیه ها دو عضوی هستند که در هر دو طرف پشت حفره شکم قرار گرفته اند. دیالیز به افراد این امکان را می دهد، با اینکه دیگر کلیه هایشان به خوبی کار نمی کند، بتوانند زندگی خوب و مفیدی را بگذرانند.
دیالیز با انجام عملکردهای کلیه های از کار افتاده، به بدن کمک می کند. کلیه ها نقش های مختلفی در بدن دارند. یکی از وظائف مهم و اصلی کلیه ها، تنظیم توازن آب بدن است. آنها اینکار را با تنظیم مقدار ادرار که به طور روزانه از بدن خارج می شود، انجام می دهند. در روزهای گرم، بدن بیشتر عرق می کند. درنتیجه، آب کمتری باید از کلیه ها دفع شود. در روزهای سرد نیز که بدن کمتر عرق می کند، برای حفظ توازن مناسب در بدن، خروج ادرار باید بیشتر باشد. این وظیفه کلیه هاست که کار تنظیم مایعات بدن را توسط خروج ادرار انجام دهند.
یکی دیگر از وظائف اصلی کلیه ها خارج کردن مواد زائدی است که بدن در طول روز تولید می کند. در عملکردهای مختلف بدن، سلول ها انرژی مصرف می کنند. عملکرد سلول ها مواد زائدی تولید می کند که باید از بدن بیرون روند. وقتی این مواد زائد به اندازه کافی از بدن دفع نشوند، در بدن جمع می شوند. بالا رفتن میزان این مواد زائد در بدن، آزوتمیا نام دارد که با آزمایش خون سنجیده می شود. وقتی مواد زائد در بدن جمع می شوند، حال بدی در بدن ایجاد می شود که اورمی یا اوره خونی نامیده میشود.

چه زمان بیماران به دیالیز نیاز پیدا می کنند؟
بیماران معمولاً زمانیکه مواد زائد بدنشان آنقدر زیاد می شود که به خاطر آن ناراحتی در بدنشان ایجاد میگردد، نیاز به انجام دیالیز پیدا می کنند. سطح مواد زائد معمولاً کم کم در بدن افزایش می یابد. پزشکان مواد شیمیایی مختلفی را در خون اندازه گیری می کنند تا ببینند چه زمان دیالیز برای بیمار لازم می شود. دو مورد از مهمترین مواد شیمیایی موجود در خون که برای این مورد اندازه گیری می شوند، کراتینین و نیتروژن اوره خون است. وقتی مقدار این دو ماده در خون بالا می رود، نشاندهنده این است که توانایی کلیه ها برای تصفیه بدن از مواد زائد پایین آمده است.
پزشکان برای سنجش سطح عملکرد و فعالیت کلیه ها از آزمایش ادرار، تصفیه کراتینین استفاده می کنند. بیمار ادرار را در ظرفی مخصوص برای یک روز کامل نگهداری می کند. مواد زائد موجود در ادرار و خون با اندازه گیری مقدار کراتینین، سنجیده می شوند. با مقایسه سطح این ماده در خون و ادرار، پزشک تشخیص می دهد که کلیه ها کار می کنند یا خیر. نتیجه این عمل تصفیه کراتینین نامیده می شود. معمولاً وقتی آزمایش تصفیه کراتینین تا cc/minute 12-10 پایین می آید، بیمار به دیالیز نیاز دارد.
پزشک از شاخص های دیگری نیز برای تعیین وضعیت بیمار استفاده می کند تا درمورد نیاز او به دیالیـز تصمیم بگیرد. اگر بیمار ناتوانی عمده ای در استخراج مواد زائد از بدن داشته باشد، یا اگر دچار بیماری های قلبی، ریه، معده و زا این قبیل بود، یا با حس چشایی یا جس در پاهای خود مشکل داشت، باوجودیکه ممکن است تصفیه کراتینین تا آن میزان که گفته شد پایین نیامده باشد، باز دیالیز توصیه می شود.

دیالیز یا تراکافت Dialysis فرایندی است که در آن ترکیب مواد حل شونده در یک محلول با در معرض قرار گرفتن با محلول دیگر که از طریق غشای نیمه تراوا از هم جدا شدهاند، تغییر می کند. مولکول های آب و مواد با وزن مولکولی کم می توانند از منافذ غشا عبور کرده ولی مواد با وزن مولکولی زیاد مانند پروتئین ها نمی توانند عبور کنند. دیالیز در تصفیه خون بیماران دچار نارسایی کلیه استفاده می شود. به مجموعه نشانه ها و علایمی که به علت آثار سمی افزایش مواد نیتروژنی و دیگر مواد زاید در خون ایجاد می شود، سندرم اورمی گویند. وضعیت عقلانی و روانی این بیماران تغییر می کند و عاقبت دچار گیجی شده و نهایتاً به اغما می روند. سندرم اورمی هنگامی قابل پیش بینی است که کلیرانس کراتینین از ۱۰ میلیلیتر در دقیقه به ازای ۱٫۷۳ متر مربع سطح بدن کمتر شود.
در دیالیز انتخاب روش درمانی از بین همودیالیز، دیالیز صفاقی و یا دیالیز پیوسته آهسته صورت می گیرد. همودیالیز شایعترین روش مورد استفاده در درمان نارسایی کلیهاست. همودیالیز نسبت به روشهای دیگر باعث ایجاد تغییرات سریعتری در سطح پلاسمایی مواد حل شونده و برداشت سریعتر آب اضافی تجمع یافته در بدن می شود. دیالیز صفاقی نسبت به همودیالیز در خروج مواد حل شونده خون ۸/۱ و در خارج کردن آب اضافی بدن ۴/۱ کارآیی دارد ولی می تواند بطور مستمر ۲۴ ساعته مورد استفاده قرار گیرد. روش های پیوسته آهسته برتری آن پایداری بیشتر وضعیت همودینامیک بیمار است و نقطه ضعف آن ارائه آموزش خاص به پرستاران و گرانی آن است.
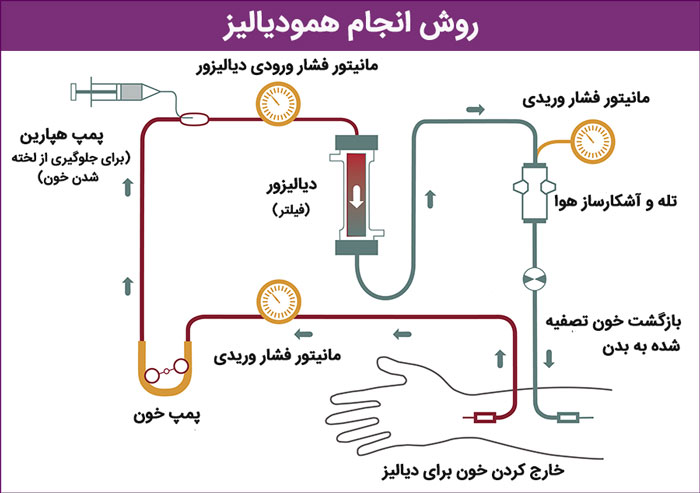
در همودیالیز، خون بدن بیمار از یک فیلتر در دستگاه دیالیز که غشای دیالـیز نامیده می شود عبور می کند. در این عملیات، یک لوله پلاستیکی خاص بین یک سرخرگ و سیاهرگ در دست یا پا قرار داده می شود. گاهی اوقات، یک ارتباط مستقیم بین سرخرگ و سیاهرگ در دست برقرار می شود. این عملیات Cimino Fistula نامیده می شود. سوزن ها بین این پیوند قرار داده شده و خون زا طریق دستگاه فیلتر به داخل دستگاه دیالیز و دوباره به داخل بدن بیمار رانده می شود. در دستگاه دیالیز، محلولی در آن طرف فیلتر مواد زائد را از بدن بیمار دریافت می کند.
دیالیز بر سه اصل استوار است :
انتشار Diffusion یعنی حرکت ذرات از یک ناحیه با غلظت زیاد به ناحیهای با غلظت کمتر. در بدن انتشار معمولا از طریق یک غشاء نیمه تراوا انجام می شود. انتشار باعث حرکت اوره, کراتینین و اسید اوریک از خون بیماران به داخل محلول دیالیز می شودهمین اصل در مورد حرکت یونهای پتاسیم نیز صادق است. گرچه غلظت گلبول قرمز و پروتئین درخون بالاست اما این مولکول ها به قدری بزرگ هستند که ازمیان سوراخهای غشاء عبور نمی کنند , بنابراین از خون خارج نمی شوند.
پدیده اسمزOsmosis یعنی حرکت آب از یک غشاء نیمه تراوا از ناحیه با غلظت پایین به ناحیهای با غلظت بالاتر. اسمز مسوول برداشت مایع اضافی از بدن بیمار می باشد.
اولترافیلتراسیون UltraFiltrasion یعنی حرکت مایع ازمیان یک غشاء نیمه تراوادر نتیجه یک اختلاف
فشار مصنوعی.اولترافیلتراسیون در برداشت مایع مؤثرتر از اسمز عمل می کندو در همودیالیز به همین منظور به کارمیرود.
اجزا دستگاه دیالیز
در هر دستگاه دیالیز 3 قسمت اصلی داریم که شامل موارد زیر است :
1. دیالیزر Dialyzer در حقیقت صافی های دیالیز هستند که درابتدا از جنس سلولز بود . جنس دیالیزر باید به گونه ای باشد که موجب تحریک سیستم ایمنی بدن بعد از تماس خونی با آن نشود و اکثر دیالیزرها یا به صورت Plate و یا به صورت Holofiber هستند که بیشترین نوع آن Holofiber است که به صورت لوله های مولین اند که سوراخی در داخل آن وجود دارد که در یک قسمت خون جریان داده می شود و در قسمت دیگر آب دیالیز جریان دارد که معمولاً جریان اینها خلاف جهت یکدیگر است . دیالیزرهای سلولزی باعث واکنش ایمنی در بدن می شود و مناسب نیستند .
2. Dialysate که همان آب دیالیز است که محلولی حاوی lit 120 آب ، این آب باید مراحلی را پشت سر بگذارد و تغییراتی در آن انجام شود و به طریقی باید تصفیه شود و سختی آن گرفته شود . مثلاً در آب شهر مس ، آلومینیوم ، توکسین و میکروب دارد که اینها باید تصفیه شود و موادی مانند بیکربنات ، سدیم ، کلر ، پتاسیم ، منیزیوم وکلسیم به آن اضافه می شود .
3. Blood dehvery sysytem دستگاهی است که کار آن کشیدن خون و پمپاژ آن به بدن بیمار است
بیمار طی دیالیز چه می کند ؟
درمان همودیالیز در واحد همودیالیز صورت می گیرد.
واحد همودیالیز یک ساختمان خاص است که با دستگاه هایی تجهیز شده است که درمان دیالیز را انجام می دهند. این واحد همچنین مکانی است که بیماران می توانند برای رژیم غذایی یا نیازهای اجتماعی خود مشاوره بگیرند. بیماران باید معمولاً سه بار در هفته به واحد دیالیـز مراجعه کنند. برای مثال، شنبه/دوشنبه/چهارشنبه ها یا یکشنبه/سه شنبه/پنجشنبه ها. قبل از درمان، بیماران خود را وزن میکنند تا مقدار مواد زائدی که از دیالیز قبل تا به آن زمان در بدن آنها جمع شده است، تشخیص داده شود. آنگاه بیماران روی صندلی های مخصوص می نشینند که مثل صندلی راحتی است. ناحیه پیوند (پیوند بین سرخرگ و سیاهرگ)، کاملاً تمیز می شود. سپس دو سوزن به داخل پیوند فرو می شود. یکی از این سوزن ها خون را به داخل دستگاه می برد که در آنجا تصفیه می شود و سوزن دیگر، خون تصفیه شده را به داخل بدن بیمار برمی گرداند. درمان ۲ تا ۴ ساعت طول می کشد. طی این ساعات، پرسنل دیالیـز بطور مداوم فشار خون بیمار را چک می کنند و دستگاه دیالـیز را تنظیم می کنند تا مطمئن شوند که مقدار درستی مایع از بدن بیمار خارج شده است. بیماران می توانند در این فاصله مطالعه کنند، بخوابند یا سایر کارهای خود را انجام دهند.
برای بسیاری از بیماران، یکی از مهمترین مزیت های همودیالیز این است که هیچ مشارکتی در درمان ندارند. تنها کاری که باید بکنند این است که تا بیمارستان یا کلینیک مخصوص دیالیـز بروند.

داروهای رایج در بیماران دیالیزی
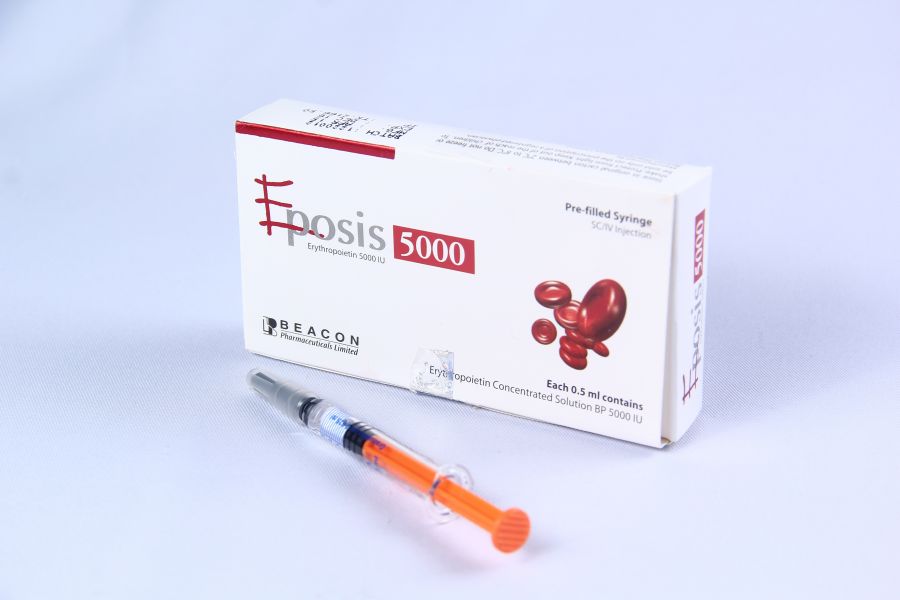
1-اپرکس یا اریتروپویتین نو ترکیب:
علت مصرف: اکثر بیماران مبتلا به نارسایی کلیه که به مدت طولانی دچار اختلال عملکرد کلیه هستند مبتلا به کم خونی می شوند. کم خونی به دلیل کاهش ترشح هورمون اریتروپوئتین است که ۹۰ درصد آن در غده فوق کلیه ساخته و ترشح می شود و با تأثیر بر مغز استخوان باعث افزایش تولید گلبول های قرمز خون می گردد. این دارو جهت جبران و اصلاح کم خونی ایجاد شده مورد استفاده می گیرد.
اشکال دارو:
این دارو به شکل مایع بی رنگ است که به صورت آمپول های ۲۰۰۰، ۴۰۰۰، ۶۰۰۰، ۱۰۰۰۰ واحد عرضه می شود.
عوارض دارو:
مصرف بیش از اندازه اپرکس می تواند موجب از کار افتادگی فیستول گردد.
بنابراین از تزریق خودسرانه و یا تغییر دوز آن اجتناب کنید. تزریق اپرکس باعث افزایش فشار خون شده که در نتیجه از تزریق آن در زمانی که فشار خون بالای ۱۶۰ میلی متر جیوه است باید خودداری شود.
نحوه مصرف:
تزریق وریدی بهترین روش تزریق و نوفر می باشد که توصیه می شود هر میلی متر آن در ۲۰ میلی لیتر سرم نرمال سالین رقیق شود.
نکات قابل توجه:
۱- این دارو باید در درجه حرارت ۸-۲ درجه سانتیگراد نگهداری و از یخ زدگی آن جلوگیری شود.
۲- رنگ محلول باید شفاف باشد. 3 - باید از مخلوط آن با ر داروها و رقیق کردن آن خودداری کرد.
۴- دارو در یخچال نگهداری شود و از یخ زدگی و تابش مستقیم نور خورشید محافظت شود.
- قبل از تزریق فشار خون کنترل شود و در صورت فشار بالای ۱۶۰ میلی متر جیوه دارو تزریق نشود.
2-ونوفر: علت مصرف : این دارو از ترکیبات آهن و ضد کم خونی می باشد.
اشکال دارو: ونوفر به شکل آمپول های ۵ میلی لیتری که حاوی ۱۰۰ میلی گرم محلول قهوه ای تیره آهن است، عرضه می شود.

عوارض دارو:
افت فشار خون (در صورت تزریق سریع)، تغییر موقت حس چشایی، تهوع، ایجاد شوک و احساس طعم فلز در دهان می باشد.
نحوه مصرف:
تزریق وریدی بهترین روش تزریق ونوفر می باشد. که توصیه می شود هر میلی لیتر آن در ۲۰ میلی لیتر سرم نرمال سالین رقیق شود.
نکات قابل توجه:
۱- ونوفر نیازی به نگهداری در یخچال ندارد. 2- ونوفر با هیچ دارویی نباید مخلوط شود.
۳- داروی رقیق نشده، داخل رگ سریع تزریق نشود 4- در زمان تجویز قرص آهن قطع شود.
3- کربنات کلسیم:
موارد مصرف:
این دارو به صورت مکمل غذایی هنگامی که دریافت کلسیم ممکن است ناکافی باشد مصرف می شود.
این دارو باید در درجه حرارت ۸-۲ درجه سانتیگراد نگهداری و از یخ زدگی آن جلوگیری شود.رنگ محلول باید شفاف باشد. باید از مخلوط کردن آن با سایر داروها و رقیق کردن آن خودداری کرد.
|
دارو در یخچال نگهداری شود و از تابش مستقیم نور خورشید محافظت شود. قبل از تزریق فشار خون کنترل شود و در صورت فشار بالای ۱۶۰ میلی متر جیوه دارو تزریق نشود. نکات قابل توجه: ۱- در صورت بروز علایمی نظیر بی اشتهایی، تکرار ادرار، خشکی دهان، گیجی و هذیان که نشان دهنده افزایش بیش از حد کلسیم در بدن است باید سریعاً به پزشک خود مراجعه کنید. ۲- اگر هدف از درمان اصلاح کلسیم است باید دارو را یک ساعت بعد از غذا و با یک لیوان پر از اب میل کنید. ۳- اگر هدف اصلاح فسفر است دارو باید وسط غذا میل شود. ۴- آنتی بیوتیک ها و آهن جذب خوراکی کلسیم را مختل می کنند، به همین دلیل با فاصله زمانی از هم مصرف شود. 4-رناژل موارد مصرف: این دارو به فسفر مواد غذایی متصل می گردد ترکیب یا باند شدن با فسفر باعث دفع آن از طریق دستگاه گوارش می شود و مانع جذب فسفر می شود. اشکال دارو : کپسول های ۴۰۰ و ۸۰۰ میلی گرم
عوارض: عوارض جانبی رناژل و کربنات کلسیم تقریباً شبیه هم بوده ولی در رناژل عوارض گوارشی مثل یبوست که یکی از مشکلات بیماران دیالیزی است کمتر دیده می شود. نکات قابل توجه: باید مصرف مواد خوراکی حاوی فسفر نظیر آجیل و لبنیات (ماست، شیر، دوغ، کشک...) تقلیل یابد.در صورت مصرف رناژل هیچ گونه فسفات باندر دیگر را نباید مصرف کنید. ۳- فاصله مصرف رناژل با داروهای ضد تشنج، وارفارین و سیپروفلوکساسین باید حداقل ۳-۱ ساعت باشد. 5- کلسی تریول : اشکال دارو : قرص های (پرل) ۰,۲۵ میکروگرم مکانیسم اثر: کلسی تریول فرم فعال شده ویتامین D است که متابولیسم کلسیم و فسفات را تحت تأثیر قرار می دهد. دوز دارو در بیماران دیالیزی بر اساس میزان کلسیم و فسفر خون تنظیم می شود. در صورت نیاز بعد از هر همودیالیز و یا روزانه تجویز می شود. عوارض: مهم ترین عارضه افزایش بیش از حد کلسیم می باشد که با کنترل دوره ای کلسیم می توان از آن جلوگیری کرد. .................................................................................................................. درواقع فقر عریانی و گرسنگی نیست، فقر آن است که روز و شبمان را بیاندیشه سر کنیم، فقر همان گردوخاک نشسته بر کتابهای نفیس کتابخانهها است، فقر نبود آگاهی و دانش و تکنولوژی روز است که امید آنکه روزگارمان سرشار از ثروت و غنای علم و دانایی و کمال باشد تا سیلاب تحریمهای جهانی نتواند قلب سرزمینمان ایران را به لرزه درآورد. |
عفونت های بیمارستانی یک معضل عصر حاضر
Noscomial Infection
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی گروه فارماکولوژی
دانشکده داروسازی و واحد علوم دارویی تهران ، مدرس فارماکولوژی بیمارستان بوعلی تهران
به نام آنکه که قلم در کف انسان نهاد و بر حرمت آن قسم یاد کرد .
تعریف:
عفونت هایی که در بیماران بعد از بستری در بیمارستان یا ترخیص ظاهر می شوند به طوری که قبلا”در فرد وجود نداشته ویا در زمان پذیرش ٬بیماری وی دردوره کمون نبوده است.
فقط بیماری هایی که بعد از 48-72ساعت در بیمارستان آشکار می شوند به عنوان عفونت بیمارستانی قلمداد می شوند.
عفونتهای بیمارستانی نه تنها به بیماران بلکه به هر فردی که با بیمارستان تماس دارد اعم از کارمندان وعیادت کنند گان و غیره انتقال می یابد.
n Community –acquired infection
عفونت های میکروبی که در 48 ساعت اول بستری شدن در بیمار ظاهر شوند عفونت اکتسابی از جامعه در نظر گرفته می شوند، مثلا دربیماریکه به علت شکستگی پا مراجعه می کند و پزشک در معاینه متوجه سرفه مکررو دفع خلط میگردد ومیگوید بیمار باید برای پنومونی نیز درمان شود.
اهمیت :
منجر به افزایش مدت اقامت بیمار در بیمارستان می شود .
باعث افزایش هزینه های بیمارستان برای بیمارمی گردد .
بیمار روزهای کاری خود را از دست می دهد .
منجر به ازدست رفتن تخت های بیمارستان ازلحاظ بهره گیری کیفی از تخت های بیمارستانی می شود .پرسنل نیز در معرض خطر هستند .
عوامل گسترش عفونت در میان بیماران بستری:
ایمنی کاهش یافته در میان بیماران، افزایش تعداد روش های پزشکی و تکنیکی تهاجمی
انتقال باکتری های مقاوم به دارو در میان بیماران بستری
حساسیت بیشتر بیماران به دلیل بیماری اولیه خود
عمل های جراحی پیچیده و طولانی مدت و استفاده از جریان خون خارج بدنی
استفاده از داروهای فرونشاننده ی دستگاه ایمنی ، تراکم بیماران در بیمارستان
کمبود کادر پیراپزشکی و پرستاری ، شدت بیماری زمینه ای
مبتلایان به عفوت های دیگر ، موقعیت بیمارستان ویا اتاق عمل جراحی
تغذیه ، سن ومدت زمان اقامت در بیمارستان
شایعترین محل های عفونت بیمارستانی :
n Urinary tract 40%
n Pneumonia 20%
n Surgical site 17%
n Bloodstream (IV) 8%
شرایط لازم برای رخداد عفونت:
مسیری برای انتقال ، منبع عفونت بیماریزا ، میزبان حساس
مخازن عفونت (Reservoirs) :
محلی است که عامل عفونی می تواند در آنجا زنده مانده ، رشد و تکثیر یابد و منتظر بماند تا بتواند به میزبان حساس منتقل شود. مخازن شایع عفونت عبارتند از انسان ، حیوان ، گیاهان ، خاک ، آب ، مواد آلی ، وسایل بیجان.
در بیمارستان مخازن شایع عفونت عبارتند از : بیماران ، پرسنل پزشکی ، تجهیزات و محیط

برای کاهش مخازن عفونت از دستورالعمل های زیر استفاده کنید :
مواد پانسمان : پانسمان آلوده و خیس را تعویض کنید.
سوزن های آلوده : سرنگ ها و سوزن های بدون درپوش را در ظروف مقاوم به سوراخ شدن قرار دهید.
مواد آلوده : این مواد را در کیسه های نفوذناپذیر قرار دهید.
سطح میزی که در مجاورت تخت بیمار قرار دارد را پاک و خشک کنید (bedside unit) .
محلول های داخل بطری : وقتی درب بطری را باز کردید تاریخ آن را یادداشت کنید ؛ درب آن را محکم ببندید بیش از مدت زمان لازم ، درب آن را باز نگذارید.
زخم های جراحی : مسیر لوله های درناژ کننده و کیسه های جمع کننده مواد تخلیه شده ، باز باشند.
ظروف و کیسه های درناژ : ظروف را به صورت روتین تخلیه کنید ؛ سیستم درناژ را در سطحی پایین تر از محلی که درناژ می شود قرار دهید مگر این که سیستم کلامپ شده باشد
(این وسیله با استفاده از سیستم خلاء خون و ترشحات حفره های داخل بدن را که پس از عمل جراحی در بدن باقی می ماند ، با استفاده از دو لوله درناژ به بیرون می مکد.این عمل به صورت تدریجی انجام شده و از عفونت و هماتوم در محل عمل جلوگیری می نماید).
میزبان حساس به عفونت:
عواملی که باعث مساعد شدن زمینه عفونت در بیماران می شوند شامل:
کاهش مقاومت فرد به علت انجام عمل جراحی
داشتن بیماری عفونی یا مزمن ، داشتن زخم و آسیب ، مصرف بی رویه داروها
تکراردر انجام روشهای تشخیصی ودرمانی تهاجمی ، تجویز درون وریدی
منابع عمده عفونت های بیمارستانی:
بیماران آلوده ، محیط بی جان ، دست های کارکنان یا پزشکان

دستهای کارکنان
دستها عامل عمده ای در انتقال عفونت های بیمارستانی هستند
از هر 5نفر کارمند بیمارستانی 1نفر عوامل بیماریزای مقاوم به درمان در دستهایش دارد
نشستن دست قبل وبعد از تماس با هر بیمار احتمال انتشار عفونت بیمارستانی را بالا می برد
محیط بی جان
ابزار وتجهیزات تنفسی آلوده ٬وسایل جراحی یا پانسمان آلوده٬ شیشه شیر آلوده٬ نگهداری گلدان های گل در بخشهای جراحی وسوختگی٬ تشک های مرطوب ٬ هوا یا غذای آلوده شده در بیمارستان ٬ منبع ارگانیسم های عفونی هستند.
عفونت های اندوژنendogenous infection
به علت میکرو ارگانیسمهای موجود دربدن خود بیمار است.
میکروارگانیسم های موجود در بدن (استافیلوکک- سودوموناس-کاندیدا) به صورت فلور طبیعی وجود داشته ومعمولا ایجاد بیماری نمی کنند ولی اگربه هر علتی مقاومت بدن انسان کم شود و یا از مکان طبیعی خود خارج شوند مثلا وارد زخم ها یا بافت های دیگر شود موجب عفونت می شوند.
عفونتهای اگزوژن exogenous infection
عامل عفونت خارج از بدن و توسط افراد، وسایل ٬آب وهوا ومواد غذایی وارد بدن بیمار می شود
خاصیت عفونت زایی بالایی دارند و به چندین دارو مقاوم شده اند.
خطرناکترین عوامل میکروبی عفونت های بیمارستانی: اشرشیا کولی ، استافیلوکوک آرئوس ، سودومونا

وجود مسیری برای انتقال
پوست ، مجرای تنفسی ، مجرای گوارشی ، مجرای ادراری
پوست
سد طبیعی بدن با استفاده از کاتتر های درون سیاهرگی شکاف برمیدارد وهرچه بیشتر در موضع بمانند موارد بیشتری از عفونت موضعی وباکتریمی را به وجود می آورند
سوختگی ها یا زخمهای جراحی به علت نقص در سد دفاعی باعث تهاجم میکروارگانیسم ها به بدن فرد می شوند.
مجرای تنفسی
رایج ترین عامل پنومونی بیمارستانی ٬ استفاده از لوله داخل نای است چون از سدهای طبیعی پوشش بدن عبور کرده و ورود میکروارگانیسمها را از طریق ذرات موجود درهوا به درون مجرای تنفسی مقدور می سازد
مجرای گوارشی
از طریق آشامیدن یا خوردن آب وغذای آلوده حاصل می شود.
ارگانیسم ها اغلب همراه با عفونت های اکتسابی از جامعه (سالمونلا-ویروس هپاتیت A -روتاویروسها )در ارتباط هستند
عفونت مجاری ادراری
شایعترین عامل بیماریزا در آن E.coli است ومنشٲ اندوژن دارد
این عفونت در اثر قرار دادن وسیله (سوندادراری) در مجرای ادراری ٬مثانه یا کلیه بروز می کند
پیشگیری:
در هنگام تعبیه سوند از روش استریل وسیستم بسته استفاده شود
جز در مواقع ضروری از سوند و یا ابزار پزشکی استفاده نشود
مدت زمان ماندن سوند در مثانه (7-10روز)رعایت شود
عفونت مرتبط با سوند ادراری: اشرشیکولی ، سودوموناز ، استربتوکوک فوکالیس
چرکی شدن زخم ها عفونت زخم جراحی(استافیلوکوک طلایی ، استربتوکوک ، اشرشیاکولی )
زمان بروز چرک در زخم 3-7 روز بعد ازعمل جراحی است عفونت می تواند اندوژن یا اگزوژن باشد.
عامل موثردر رویداد زخم نوع عمل٬ مدت زمان آن٬ مهارت جراح یا وضعیت سلامت بیمارمی باشند
پیشگیری: انجام عمل به روش استریل و با استفاده از ابزار استریل
تجویز آنتی بیوتیک قبل از عمل جهت جلوگیری از بروزعفونت
عوامل مرتبط با سوند درون عروقی ( انواع کاندیدا ، استافیلوکوک طلایی و استافیلوکوک اپیدرمیس )
باکتریمی : تهاجم میکرواگانیسم به خون اغلب به علت وسایل یا کانول داخل سیاهرگی می باشد
نوک کانول درون سیاهرگی٬محل قراردادن آن ٬ضدعفونی نکردن کافی پوست قبل از تعبیه کانول عامل عمده بروز التهاب چرکی وریدها است.
پیشگیری: تعویض کانول هر48-72 ساعت یک بار
پوشاندن وثابت کردن محل تزریق با پوشش استریل ، انجام تکنیک های استریل در هنگام تزریق
پیشگیری از عفونت در بیمارستان
1- احتیاط های استاندارد
اولین نوع برخورد برای مراقبت از کلیه بیماران بستری در بیمارستان و اولین راهبردهای پیشگیری از عفونت بیمارستانی
شستشوی دست ها ، استفاده ازدستکش و ماسک ، گان ، محافظت از چشم
.پیشگیری از عفونت در بیمارستان
2- احتیاط های استاندارد
اولین نوع برخورد برای مراقبت از کلیه بیماران بستری در بیمارستان و اولین راهبردهای پیشگیری از عفونت بیمارستانی
شستشوی دست ها ، استفاده ازدستکش و ماسک ، گان ، محافظت از چشم

پیشگیری از برخورد نوک سوزن و اجسام نوک تیز ،پیشگیری از پاشیدن ترشحات و مایعات بدن
2-احتیاط بر اساس انتقال (برای ارگانیزم هایی که به دنبال تماس پوست به پوست منتقل می شوند).
عفونتهای پوستی : دیفتری پوستی – تب خال – زرد زخم – سلولیت – زخم های فشاری – گال زونا –، زگیل
عفونتهای تنفسی : پاراآنفلوانزا
بهداشت دست
پرستاران نباید ناخن مصنوعی داشته باشند چون محل مناسبی برای کلونیزاسیون استافیلوکوک هاست .
بلندی ناخن مناسب 0/25 اینچ یا 0/6 سانتی متر باشد .
حلقه های ازدواج عامل انتقال استاف آرئوس ، کاندیدا و باسیل های گرم منفی است .
بعد از خارج کردن دستکش ها حتما باید دستها شسته شوند چون محیط گرم دستکش محل کلونیزاسیون میکروارگانیسم های بیمارستانی است.
از سال 2001 پرستاران به استفاده از وسایل فاقد سوزن و سایر وسایل طراحی شده برای پیشگیری از صدمه ناشی از وسایل تیز ملزم شده اند.
میزان بروز عفونتهای بیمارستانی در کشورهای توسعه یافته 5-10 درصد و در کشورهای در حال توسعه بالای 25 درصد است . میزان صدمه اقتصادی ناشی از آن حدود سالانه 8 میلیارد دلار در یک کشور با در آمد متوسط است.
با رعایت اصول بهداشت دست در بیمارستانها تا 80 درصد از آمار عفونتهای بیمارستانی کاسته می شود.
....................................................................................................................................................................
خدا یا دانشی ده غم نگیرم بده آرامشی ماتم نگیرم
خدایا از شهامت بی نصیبم شهامت ده که آرامش بگیرم
خدایا این تفاوت بر من آموز که در گمراهی مطلق نمیرم (بابا طاهر عریان)
ابرها به آسمان تکیه می کنند ودرختان به زمین وانسانها به مهربانی یکدیگر و .....گاهی دلگرمی یک دوست چنان معجزه میکند که انگار خدا در زمین توست.
جاودان باد سایه دوستانی که شادی را علتند نه شریک ، و غم را شریکند نه دلیل .......داروهای ضد تهوع و استفراغ
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی گروه فارماکولوژی
دانشکده داروسازی و واحد علوم دارویی تهران ، مدرس فارماکولوژی بیمارستان بوعلی تهران
به نام آنکه که قلم در کف انسان نهاد و بر حرمت آن قسم یاد کرد.
تهوع و استفراغ از مشکلات شایع گوارشی هستند. به سبب علل مختلف این مشکلات گوارشی، کنترل این علائم می تواند بسیار ساده یا این که بر عکس مشکل باشد.
تهوع به صورت احساس ذهنی نیاز به بالا آورده محتویات گوارشی تعریف می شود. فرد حالتی در گلو یا ناحیه اپی گاستر احساس می کند که خبر از استفراغ قریب الوقوع می دهد.
استفراغ هم خروج با فشار محتویات معدی از دهان می باشد.
هر دوی این حالات می توانند به صورت گذرا و بدون هیچ گونه علامت همزمانی باشند و یا اینکه تنها بخش کوچکی از یک تظاهر بالینی بسیار پیچیده باشند.
تهوع و استفراغ ممکن است با تعداد زیادی از بیماری ها همراهی داشته باشند. علاوه بر مشکلات گوارشی، هر یک از آن ها و یا این که هر دو با هم به صورت همزمان می توانند با بیماری های قلبی عروقی، عفونت ها، بیماری های عصبی یا متابولیک همراه باشند. همچنین تهوع یا استفراغ ممکن است تظاهر بالینی بارداری باشد و یا به دنبال اعمال جراحی یا تجویز برخی از داروها نظیر داروهای شیمی درمانی ایجاد شود.

این حالات همچنین ممکن است به دلایل سایکوژنیک رخ دهند به ویژه در خانم های جوانی که مشکلات روحی روانی زمینه ای داشته باشند. تشخیص علل پزشکی مسبب بروز تهوع و استفراغ از اهمیت بالایی برخوردار است. در 70% از بیمارانی که دچار انفارکتوس میوکارد یا کتواسیدوز دیابتی شده اند و 90-80% بیماران با بحران آدیسون، پانکراتیت حاد یا آپاندیست حاد ممکن است تهوع و استفراغ روی دهد.
اتیولوژی تهوع و استفراغ بسته به سن بیمار نیز متغیر است. به عنوان مثال استفراغ در نوزادان در اولین روز زندگی نشان دهنده انسداد در دستگاه گوارش فوقانی و یا افزایش فشار داخل مغزی است. سایر بیماری های در ارتباط با استفراغ در کودکان عبارتند از تنگی پیلور، زخم دئودنوم، زخم ناشی از استرس، ناکارآمدی آدرنال، سپتی سمی و درگیری پانکراس، کبد یا سیستم صفراوی. آسیب سلول های کبدی به دنبال سندرم ری ممکن است منجر به ادم مغزی و در نهایت استفراغ شدید شود. اتیولوژی شایع دیگر استفراغ در کودکان گاستروانتریت ویروسی به دنبال روتاویروس است.

داروهای ضدتهوع که برای درمان علامتی حالت تهوع و استفراغ به کار میروند به دو دسته کلی داروهای مرکزی (مؤثر بر مغز و سیستم عصبی) و محیطی (مؤثر برسیستم گوارش) تقسیم میشوند. مهمترین این داروها متوکلوپرامید، دیمن هیدرینات، اندانسترون، فنوتیازین ها و … میباشند. برای درمان تهوع در زنان باردار از ویتامین B6استفاده میشود. ترکیبات عمده داروهای ضد تهوع از گیاه شاهدانه استخراج میگردد.
این داروها ممکن است باعث یبوست، خشکی دهان وخستگی شوند.
داروهای آنتی هیستامین- آنتی کولینرژیک
این داروها در درمان تهوع و استفراغ خفیف مفید هستند.
عوارض جانبی داروهای این دسته عبارتند از خواب آلودگی، گیجی، تاری دید، خشکی دهان، احتباس ادراری و احتمالاً تاکی کاردی در بیماران سالمند. همچنین با افزایش دوز یا مصرف مکرر، بیماران با گلوکوم، هیپرپلازی پروستات یا آسم در ریسک بالاتر اثرات آنتی کولینرژیک داروهای این دسته قرار می گیرند.
آنتی کولینرژیک به مواد یا داروهایی گفته میشود که با بلوک گیرنده استیل کولین ( موسکارینی یا نیکوتینی ) بر روی غشاء سلول هدف یا سلول پس سناپسی مانع تأثیر استیل کولین میشوند . مثل هیوسین
آنتاگونیست های گیرنده H2
در دوزهای پایین می توانند تهوع و استفراغ خفیف ناشی از سوزش سردل یا برگشت محتویات معده به مری (ریفلاکس) را کنترل نمایند: به جز تداخلات دارویی بالقوه سایمتیدین (به دلیل مهار (CYP450این داروها زمانی کنترل حاد توع و استفراغ به مدت کوتاه تجویز می شوند عارضه مهمی ایجاد نمی کنند.
مهار کننده های رسپتور سرتونین
این داروها بویژه در تهوع و استفراغ حاد ناشی از شیمی درمانی مؤثر هستند ولی کارآیی کمتری در کنترل تهوع و استفراغ تأخیری دارند. مهارکننده های انتخابی رسپتور سرتونین درمان اصلی در کنترل تهوع ناشی از شیمی درمانی، رادیوتراپی و بعد از جراحی هستند.
مهمترین عوارض جانبی داروهای این دسته عبارت است از یبوست، سردرد و ضعف. ایمنی و کارایی این داروها در کودکان کمتر از 2 سال به اثبات نرسیده است. مهار کننده های رسپتور سرتونین
این داروها بویژه در تهوع و استفراغ حاد ناشی از شیمی درمانی مؤثر هستند ولی کارآیی کمتری در کنترل تهوع و استفراغ تأخیری دارند. مهارکننده های انتخابی رسپتور سرتونین درمان اصلی در کنترل تهوع ناشی از شیمی درمانی، رادیوتراپی و بعد از جراحی هستند.
مهمترین عوارض جانبی داروهای این دسته عبارت است از یبوست، سردرد و ضعف. ایمنی و کارایی این داروها در کودکان کمتر از 2 سال به اثبات نرسیده است. بهترین مثال کاربردی :داروی اندانسترون
آنتی اسید ها
آنتی اسیدهای حاوی منزیم هیدروکسید، آلومینیم هیدروکسید و یا کلسیم کربنات در موارد خفیف تهوع استفراغ، با خنثی کردن اسید معده می توانند مفید واقع شوند.
عوارض جانبی بالقوه آنتی اسیدها مربوط به حضور نمک های منیزیم، آلومینم یا کلسیم است. در اثر مصرف نمک های منیزیم اسهال اسموتیک و در مصرف نمک های آلومینیم یا کلسیم یبوست بروز خواهد کرد. البته این عوارض در مصرف در مقادیر بالا و مکرر آنتی اسیدها رخ می دهد. زمانی که آنتی اسیدها به صورت گهگاه برای کنترل اپی زود حاد تهوع و استفراغ به کار روند، عارضه جدی ایجاد نمی کنند.
تهوع و استفراغ ناشی از بیماری حرکت
داروی انتخابی در تهوع و استفراغ ناشی از بیماری حرکت از میان داروهای آنتی کولینرژیک- آنتی هیستامین می باشد. کارایی این داروها بویژه اگر دوز اول قبل از حرکت تجویز شود بیشتر خواهد بود. اسکوپولامین برای پیشگیری تهوع و استفراغ ناشی از بیماری حرکت کاربرد وسیعی دارد (بویژه شکل ترانس درمال دارو که عوارض آن را کاهش داده است).
تهوع و استفراغ و دوره بارداری
تهوع و استفراغ دوران بارداری: 75% خانم های باردار تهوع و استفراغ را در 3 ماهه اول بارداری تجربه می کنند. شدت تهوع و استفراغ می تواند خفیف یا بسیار شدید باشد. در بسیاری از موارد، این تهوع و استفراغ خود محدود شونده می باشد ولی در 3-1% خانم های باردار، Hyperemesis gravidarum ، حالت شدید تهوع استفراغ که نیاز به بستری وجود خواهد داشت، ایجاد می شود. این حالت ممکن است با تخلیه حجم و اختلالات الکترولیتی همراهی داشته باشد.
درمان اولیه تهوع و استفراغ بارداری شامل تغییر در عادات غذایی می باشد. مداخله غیر دارویی می تواند شامل استفاده از زنجبیل باشد. در صورت نیاز به مصرف دارو، داروی انتخاب شده باید از نظر تراتوژن بودن مورد بررسی قرار گیرد.
مصرف داروهای ضد تهوع و استفراغ در اطفال
استفاده از کورتیکواستروئیدها دریافت کننده شیمی درمانی با ریسک تهوع و استفراغ متوسط تا شدید توصیه می شود. در گاستروانتریت نیز جایگزینی حجم در اطفال اهمیت بیشتری تا درمان دارویی دارد. پرومتازین با عوارض شدید حتی مرگ در کودکان همراه است و استفاده از آن در اطفال توصیه نمی گردد.
دارو های ضد تهوع :
متوکلوپرامید:
متوکلوپرامید در درمان تهوع و استفراغ ناشی از جراحی یا شیمی درمانی، برگشت محتویات معده به مری، آهسته بودن تخلیه معده، جلوگیری از پنومونی ناشی از آسپیراسیون، سردرد عروقی، سکسکه مقاوم و فلج معده دیابتیک مصرف می شود.
مکانیسم اثر
متوکلوپرآمید احتمالاً شل شدن عضلات صاف معدی ناشی از دوپامین را مهار می کند و بنابراین باعث تقویت اثرات کولینرژیک می شود. اثرات ضدتهوع دارو ناشی از افزایش آستانه فعالیت گیرنده های شیمیایی (CTZ) می باشد.
دیمن هیدرینات : موارد مصرف دیمن هیدرینات در درمان سر گیجه ، تهوع ، بیماری مسافرت و همچنین سر گیجه ناشی از بیماری هایی که بر روی بخش دهلیزی گوش اثر می گذارند(مانند التهاب لابیرنت ) به کار برده می شود.
عوارض جانبی :خواب آلودگی، غلیظ شدن تر شحات نایژه ، تاری دید ، دفع مشکل یا درد ناک ادرار ، هیجان و عصبانیت از عوارض این دارو هستند.
سیکلیزین
این دارو یک مشتق piperazine است و یک آنتی هیستامین آرام بخش با فعالیت آنتی موسکارینی که البته آثار آرام بخشی آن قابل توجه نیستند. از این دارو به عنوان یک ضد تهوع در درمان حالت تهوع و استفراغ استفاده می شود از جمله در حالات بعد از عمل جراحی و یا رادیوتراپی و در مورد تهوع و استفراغ ناشی از دارو. هم چنین درعلائم درمانی سرگیجه ناشی از بیماری مینیر یا اختلالات وستیبولار به کار می رود.
دومپریدون:
یک آنتاگونیست دوپامین می باشد با فعالیت و کاربردهای مشابه با متوکلوپرامید و از آن به عنوان ضد تهوع در درمان کوتاه مدت تهوع و استفراغ با دلایل مختلف استفاده می شود و جهت حالت تهوع و استفراغ مزمن همچنین برای پروفیلاکسی روتین استفراغ بعد از عمل جراحی مناسب به نظر نمی رسد.
عوارض جانبی
افزایش غلظت پلاسمایی پرولاکتین که منجر به گالاکتوره یا ژنیکوماستی می گردد. کاهش میل جنسی و راش های پوستی و دیگر واکنش های آلرژیک نیز رخ می دهند. این دارو از سد خونی مغزی به سهولت عبور نمی کند و عوارض مرکزی آن مثل واکنش های خارج هرمی و خواب آلودگی کمتر از متوکلوپرامید رخ می دهند هر چند که گزارش هایی از واکنش های دیستونیک موجود می باشد. فرم تزریقی دارو باعث تشنج، آریتمی و ایست قلبی می شود و مرگ ومیر باعث کاهش نحوه تجویز از این راه شده است.
فنوتیازین ها
متداولترین داروهای ضد استفراغ مورد استفاده هستند که با بلوک گیرنده دوپامینی در مغز عمل می کنند. این داروها می توانند به صورت طولانی مدت بکار روند و نسبت به داروهای جدید مقرون به صرفه تر می باشند. فنوتیازین ها بویژه در افراد بزرگسال با تهوع استفراغ معمولی (ساده) سودمند هستند.
عوارض جانبی : عوارض اکستراپیرامیدال، واکنش های حساسیتی، اختلال عملکرد کبدی، آپلازی مغز استخوان و خواب آلودگی شدید. پروکلرپرازین داخل وریدی اثر سریعتر، کارایی بیشتر و خواب آلودگی کمتری نسبت به پرومتازین وریدی در تهوع و استفراغ ناشی از گاستریت و گاستروانتریت ایجاد می کند و در صورت وجود نسبت به پرومتازین برای استفاده در اورژانس ارجح می باشد. شکل تزریقی دارو به صورت عضلانی و داخل وریدی قابل تجویز است
کورتیکوستروئیدها
دگزامتازون به صورت موفقیت آمیزی در درمان تهوع و استفراغ ناشی از شیمی درمانی و یا بعد از جراحی به تنهایی یا در ترکیب با مهارکنندگان انتخابی رسپتور سرتونین می تواند به کار رود.
برای بیماران با تهوع و استفراغ ساده، استروئیدها جایگاهی ندارند و عوارض جانبی بالایی را به دنبال خواهند داشت.
بنزودیازپین ها:
بنزودیازپین نیز در پیشگیری در تهوع استفراغ شیمی درمانی می توانند به کار روند.
اشکال دارویی آلپرازولام موجود در ایران قرص های 5/0 و 1 میلی گرمی و از لورازپام قرص های 1 و2 میلی گرمی است.
اندانسترون
مکانیسم اثر
اندانسترون اثرات ضد استفراغ خود را، با اثراتآنتاگونیستی گیرندههای سروتونین، در انتهای اعصاب واگ (عصب واگ) و گیرندههای مرکزی آن در مرکز استفراغ اعمال میکند و بدین طریق با مهار کردن رفلکس استفراغ، از تهوع و استفراغ جلوگیری میکند.
موارد مصرف
پیشگیری از تهوع و استفراغ ناشی از شروع و تکرار دورههای شیمی درمانی کانسر، به خصوص همراه باسیس پلاتین
پیشگیری از بروز تهوع و استفراغ ناشی از رادیاسیون درمانی پیشگیری از بروز تهوع و استفراغ بعد از عمل جراحی
عوارض جانبی
در دستگاه اعصاب مرکزی: سردرد، ضعف، خستگی،سرگیجه، در پوست: بثورات جلدی
در دستگاه گوارش: اسهال، یبوست، درد شکم،گزرواستومیا خشکی دهان،
در سایر دستگاهها : دردهای عضلانی-استخوانی، لرز،احتباس ادراری، درد قفسه سینه، تب، هیپوکسی
...................................................................................................
برای هر چیز راهی است وراه بسوی بهشت دانش است. " رسول اکرم صلوت الله علیه وآله
درواقع فقر عریانی و گرسنگی نیست، فقر آن است که روز و شبمان را بیاندیشه سر کنیم، فقر همان گردوخاک نشسته بر کتابهای نفیس کتابخانهها است، فقر نبود آگاهی و دانش و تکنولوژی روز است که امید آنکه روزگارمان سرشار از ثروت و غنای علم و دانایی و کمال باشد تا سیلاب تحریمها
جهانی نتواند قلب سرزمینمان ایران را به لرزه درآورد.
Serotonin هورمون شادی وخلق و خوی
Serotonin هورمون شادی وخلق و خوی
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی گروه فارماکولوژی
دانشکده داروسازی و واحد علوم دارویی تهران ، مدرس فارماکولوژی بیمارستان بوعلی تهران
به نام آنکه که قلم در کف انسان نهاد و بر حرمت آن قسم یاد کرد.
سروتونین چیست؟
سروتونین( Serotonin) : یا هیدروکسیتریپتامین نوعی انتقالدهندههای عصبی از نوع مونوآمینه اسید بیوژنیک است. به لحاظ بیوشیمی از مشتقات تریپتوفان میباشد. سروتونین بهطور اهم در دستگاه گوارش، پلاکتها و سیستم عصبی مرکزی حیوانات و همینطور انسان یافت شدهاست. این ماده نزد افکار عمومی به عنوان جاریکننده «احساس خوب» شناخته شدهاست.
سروتونین انتقال دهنده عصبیای ست که در تمام جانداران یافت میشود، که در آنان عملکردی به عنوان واسط برای تحرکات روده و همینطور عامل ادراک موجودات نسبت به موجودیت منابع زیستی میباشد. در موجوداتی با ساختار زیستی سادهتر همچون بی مهرگان، منابع معنی سادهتری فقط به معنای موجود بودن غذا دارد. در موجوداتی پیشرفتهتر به مانند بند پایان و مهرهداران، تعریف منابع میتواند شامل مفاهیم گستردهتری مانند برتریهای اجتماعی نیز باشد. در پاسخ به ادراک جا ندار نسبت به کمبود یا فراوانی منابع، رشد، تولید مثل یا روحیه او میتواند ارتقا یا تنزل بیابد.
اشتها و تأثیر خوراکیها وقتی بوی غذا به مشام انسان میرسد، دوپامین آزاد میشود تا به افزایش اشتها بینجامد. سروتونین آزاد میشود درحالی که مصرف باعث فعال شدن یه سری گیرنده موثر بر سلولهای تولیدکننده دوپامین میشود. این عمل موجب توقف آزاد شدن دوپامین توسط آنها میشود و به این ترتیب سروتونین اشتها را کم میکند. به این ترتیب داروهایی که باعث مسدود شدن این گیرندهها میگردند، بالاخص در اشخاصی که دارای تعداد کمی از گیرندهها باشند. وضعیتهای این گیرندهها در هیپوکامپوس از ساعت زیستی بدن تبعیت میکند، درست با آزاد شدن سروتونین در هستههای ونترومدیال درهیپوتالاموس که برنامهریزی شده تا بیشترین سطح ترشح را در صبحگاه داشته باشد، درست زمانی که انگیزه برای خوردن در بالاترین سطح ممکن است.

سروتونین در سیری نقش دارد. سیرکنندگی سروتونین سه خصوصیت مهم دارد:
تأثیرات سیرکنندگی سروتونین شدید هستند.
مقدار غذای مصرفی در هر وعده را کم میکند نه تعداد وعدههای غذایی را
سروتونین موجب میشود شخص از غذاهای چرب پرهیز کند.
در انسانها، اگونیستهای سروتونین (برای مثال، فنفلورامین، دکسفنفلورامین، فلوکستین)، گرسنگی، خوردن و وزن را کم میکنند.
از سروتونین در درمانِ چاقی نیز استفاده میشود. سروتونین در دستگاه گوارش از سلولهای انتروکرومافین در پاسخ به ورود غذا آزاد میشود. با افزایش میزان این ماده شیمیایی در افراد، کاهش وزن رخ می دهد.
افرادی که میزان هورمون سروتونین در مغزشان پایین است، برای بهبود روحیه خود، میل شدید به غذا پیدا می کنند.
ورزش کردن و مصرف خوراکی های رنگین هر دو می توانند، سروتونین را در مغز زیاد کنند

سروتونین به عنوان مهوع در دستگاه گوارش
افزایش ترشح سروتونین موجب تهوع و اسهال میشود. سلولهای انتروکرومافین در تمامی سطح رودهها گسترده شدهاند و درآنجا در پاسخ به حضور غذا در مجرا، سروتونین ترشح میکنند. این امر به رودهها قابلیت انقباض بخشیده است که ماحصل آن مدیریت غذا در رودههاست. سروتونین مازاد توسط پلاکتهای موجود در شبکه مویرگهای اطراف و احاطهکننده رودهها جذب میگردد. اگر مادهای ناخوشآیند در غدا موجود باشد، انتروکرومافینها مقادیر بیشتری سروتونین ترشح میکنند تا به رودهها تحرک بیشتری ببخشند، و به این ترتیب با ایجاد اسهال رودهها را از مواد مضر خالی کنند. اگر سرعت ترشح سروتونین بالاتر از سرعت جذب آن توسط پلاکتهای خون باشد، سطح سروتونین آزاد در خون بالا میرود. این امر موجب فعال شدن گیرندههایی در پیاز مغز شده که فرمان به استفراغ میدهند. سلولهای انتروکرومافین نه فقط نسبت به غذای مسموم، بلکه نسبت به پرتودرمانی و شیمیدرمانی هم واکنش نشان میدهند. داروهایی که موجب مسدود شدن گیرنده ی نامبرده بشوند، بسیار در کنترل تهوع و استفراغ ناشی از شیمیدرمانی علیه سرطانها مؤثرند و جزئی از استانداردهای اصلی استفاده از آنها پذیرفته شدهاست.
سروتنین معیاری برای وضعیت اجتماعی
سروتونین در مغز پس از استفاده معمولاً معدوم نمیشود، بلکه توسط نورونهای سرتونرژیک و توسط گیرندههای سروتونین در پوسته سلول جمعآوری میشود. مطالعات به دست آوردهاند که نزدیک به ده درصد از کل اختلالات در اضطرابهای خلقی مربوطند به این توضیح که کجا، کی و چه تعداد از انتقالدهندههای سروتونین اعزام یا جایگذاری شوند.

بسیاری از تحقیقات نشان داده که کمبود سروتونین ممکن است بر خلق و خو تاثیر داشته و منجر به بروز افسردگی، وسواس، اضطراب، هراس و خشم بیش از حد می گردد.بیشتر داروهای ضدافسردگی باعث افزایش سطح سروتونین در خون می شوند
آیا رژیم غذایی بر سروتونین اثر دارد؟موادغذایی وجود دارند که می تواند سطح تریپتوفان را افزایش دهند. تریپتوفان، اسید آمینه ای است که در ساخت سروتونین نقش دارد.
غذاهای غنی از پروتئین مانند: گوشت قرمز، مرغ و ماکیان، لبنیات و آجیل دارای مقدار زیادی تریپتوفان می باشند.مصرف زیاد غذاهای پروتئینی، سروتونین را افزایش نمی دهند. هنگامیکه غذای با پروتئین بالا مصرف می کنید، هم تریپتوفان و هم اسید آمینه های زیادی را وارد خون می کنید. همه این اسیدهای آمینه برای ورودشان به مغز با هم می جنگند. در آخر مقدار کمی تریپتوفان وارد مغز می شود و میزان سروتونین را افزایش نمی دهد.
اما مصرف مواد غذایی غنی از کربوهیدرات، باعث آزادسازی انسولین می شود و تمام اسیدهای آمینه موجود در خون به جز تریپتوفان، جذب بدن می شوند. در نتیجه مقدار زیاد تریپتوفان در جریان خون باقی می ماند و به مغز وارد می شود و مقدار سروتونین را افزایش می دهد.
مصرف مقدار کافی ویتامین B6 می تواند سرعت تبدیل تریپتوفان به سروتونین را افزایش دهد.
حدود 40 میلیون از سلول های مغز، به صورت مستقیم یا غیر مستقیم تحت تاثیر سروتونین می باشند. این سلول ها با خلق و خو، میل جنسی، اشتها، خواب، حافظه و یادگیری، تنظیم دمای بدن و برخی رفتارهای اجتماعی ارتباط دارند.
آیا ورزش بر میزان سروتونین اثر دارد؟
ورزش موجب بهبودی خلق و خو می شود و افسردگی را درمان می کند.
در گذشته پزشکان می گفتند که چند بار ورزش کردن در هفته، موجب کاهش اثرات افسردگی می شود.
اما امروزه آنان بر این باورند که 40 دقیقه ورزش کردن باعث تاثیرات خوبی بر خلق و خو می شود.
برخی بر این باورند که ورزش کردن موجب افزایش مقدار سروتونین می شود، اما هنوز به اثبات نرسیده است.
مردان سروتونین بیشتری از زنان دارند، اما این اختلاف ناچیز است. به همین دلیل زنان بیشتر دچار افسردگی می شوند .زنان دارای کمبود سروتونین دچار اضطراب و اختلالات خلقی می شوند.
مردان دارای کمبود سروتونین دچار اعتیاد به الکل، اختلال بیشفعالی و اختلال کنترل انگیزه می شوند.هورمون های زنانه نیز بر مقدار سروتونین موثرند و ممکن است برخی عوارض را آشکار و یا بدتر کند. زمانی که هورمون های جنسی دائما در حال تغییر هستند، این عوارض آشکار می شوند. این زمان ها عبارتند از: دوران پیش از قاعدگی و یا بعد از زایمان و یا دوران یائسگی.
هورمون جنسی مردان تا میانسالگی ثابت است و بعد به تدریج کاهش می یابد.
در مردان، سروتینی که به همراه مواد دیگری در هنگام فرایند انزال در هیپوتالاموس مغز ترشح میشود، به روشنی تأثیر مهارکننده میل جنسی، پس از پایان عمل جنسی را دارد. به همین ترتیب که داروهای مهارکننده بازجذبش باعث عوارضی همچون کاهش لیبیدو یا اختلال نعوذ میشوند. در زنان استروژن باعث افزایش تراکم سایتهای ناقل سروتونین در جلو مغز است. اهمیت این عمل استروژن که باعث عملکرد سروتونین میباشد، نقشی کلیدی در سیگنالینگ سروتونین در زنان گزارش شدهاست که در اختلالات خلقی (حتی در دوره قاعدگی) دخیل است. امروزه ۷٫۱ میلیون آمریکایی از SSRIها ( داروهای ضد افسردگی موثر بر بازجذب سروتونین در مغز ) برای مقابله با افسردگی، استرس، ماتمزدگی و نامیدی از تراژدی عشق استفاده میکنند، بهطور تخمینی ۷۰٪ از مصرفکنندگان عوارضی را در حوزه اختلالات جنسی تجربه میکنند. اثر این داروها از سوی روانشناسان به صورت «کاهش احساس» بیان شدهاست.
سروتونین، عمر و فنوتیپ های مرتبط با سالخوردگی
سروتونین به عنوان عاملی مرتبط با تنظیم عمر، یادگیری و حافظه شناسایی شدهاست. در فاز اولیه گذر عمر، سطح سروتونین افزایش مییابد که طبعات آن افزایش رفتار پرانرژی و تقویت حافظه اجتماعی میباشد. تأثیری که توسط جهشها یا داروها (همچون میانسرین و متیتپین) با محدود کردن گیرندههای سروتونین قابل ترمیم است. مشاهدات در تضاد با این فرضیه که سطح سروتونین به مرور گذران عمر در پستانداران و انسانها پایین میآید نیست، با توجه به اینکه این پایین آمدن سطح در آنان دیرتر اتفاق میافتد.
کمبوسروتونین : سروتونین در پستانداران توسط دو نوع مختلف از تریپتوفان هیدروکسیلازها ساخته میشود: TPH1 سروتونین را در غده صنوبری مغز و سلولهای انتروکرومافین تولید شده و حالی که TPH2 در هسته رافه و شبکه آورباخ ساخته میشود.
در انسانها سیگنالینگ معیوب سروتنین در مغز ممکن است دلیل اصلی سندرم مرگ ناگهانی در نوزادان (SIDS) باشد. پژوهشگران اینک باور دارند که سطوح پایینتر از سروتونین در ساقه مغز جانداران، که وظیفهاش کنترل تنفس و ضربان قلب است باعث این عارضه مرگ ناگهانی است، این نتیجهگیری در سال ۲۰۰۸ شد. اگر نرونهایی که سروتنین میسازند (نرونهای سروتونرژیک) در نوزادان غیرعادی عمل کنند، آنها در خطر سندروم مرگ ناگهانی نوزادان قرار میگیرند.
تحقیقاتی که در دانشگاه راکفلر صورت پذیرفته نشان میدهد، در هر دو گروه، بیمارانی که از افسردگی رنج میبردند به پروتئین مرتبط با نوروترنسمیترهای سروتونین در مغز است.
این نورترانسمیتر هرچند هورمون نیست اما بانام هورمون خلقوخو نیز شناخته میشود. در بیشتر افراد، روزهداری و رژیمهای شدید غذایی باعث واکنشهای رفتاری همراه با خشم یا اضطراب میگردد.
داروها و سروتونین ظاهراً کاهش سطح سروتونین مغز از علل اصلی افسردگی است لذا داروهای ضدافسردگی متعدد بر این اساس ساخته شدهاند. مهارکنندههای بازجذب سروتونین و مهارکنندههای آنزیمMAO (آنزیم تخریبکننده سروتونین در مغز). از معروفترین داروهای افسردگی این گروهها فلوکسیتین، سرترالین، فلووکسامین و سلژلین هستند. داروهای ضد روانپریشی، داروهای ضد اضطراب، داروهای ضد تهوع، داروهای ضد میگرن، و به همچنین روانگردانهایی همچون (psychoactive drugs) توسط نورولوژیست ها نسخه میشوند. مهارکنندههای جدید بازجذب انتخابی سروتنین((SSRIs عوارض کمتری دارند و کمتر در تداخل عملکرد با دیگر داروها قرار میگیرند.
تیانپتین داروی جدید ضدافسردگی، یک «تقویت»کننده بازجذب انتخابی سروتونین است که دارای اثراتی بر بهبود خلق و خو است. این شاهدی بر این نظریه است که سروتونین است به احتمال بسیار زیاد به جای اینکه طور مستقیم سطوح خلق و خوی را تعیین کند، برای تنظیم میزان یا شدت حالات روحی استفاده میشود.
گاهی اوقات سطح پایینی از سروتونین حتی ممکن است مزایایی داشته باشد، برای مثال در بازی اولتیماتوم، بازیگرانی با سطح عادی از سروتنین بیشتر متمایل به پذیرش پیشنهادهای غیرعادلانه بودند تا شرکت کنندگانی که سطح سروتنینشان به صورت مصنوعی مورد تنزل قرار گرفته بود.
اولتیماتوم نوعی بازی در رده «اقتصاد تجربی» میان شرکت کنندگان است که به صورت تقسیم هرمی پول میانشان به صورت میپذیرد، بررسی تئوری و کنشهای متقابل در این بازی بسیار مورد توجه روانشناسان، جامعهشناسان و نورواکونومیستها قرار گرفتهاست.
سندرم سروتنین : سطوح به شدت بالای سروتنین میتواند باعث وضعیتی به نام سندروم سروتنین، که بسیار سمی و به صورت بالقوهای مرگبار است شود. در عمل، رسیدن به اینچنین سطوحی مسمومیتآور از سروتنین در پی مصرف بیش از حد فقط یک دارو غیرممکن است، اما در پی ترکیب و تداخل چند دارو مانند مهارکنندههای انتخابی بازجذب ((SSRIs، و مهارکنندههای مونوآمینه اکسیدازها (MOAIs) اتفاق میافتد .
علائم و نشانه های این بیماری به شرح زیر است:
بی قراری و پریشانی؛ افزایش فشار خون و ضربان قلب؛ گیجی؛ گشاد شدن مردمک چشم؛ اسهال،سردرد، لرز،از دست رفتن هماهنگی میان عضلات بدن و گره خوردن و انقباض آنها؛ سفت شدن عضلات؛ تعریق شدید؛ سیخ شدن موی تن.
علائم شدید سندروم سروتونین که می توانند موجب مرگ هم شوند به قرار زیر است:
تب شدید؛ تشنج؛ ضربان قلب نامنظم؛ بی هوشی.
سروتنین در گیاهان
در دانههایی که در حال خشک شدن وجود دارد. از آنجا که سروتنین وظیفهاش ابزار تنظیمات در دستگاه گوارش است، ممکن است که تولیدش توسط گیاهان و وجودش در میوهها، راهی برای تسریع روند عبور دانههایشان از دستگاه گوارش حیوانات باشد، دقیقاً به همان روشی که بسیاری از دانهها و گیاهان که به عنوان ملین شناخته شدهاند کارکرد دارند.
تاثیر سروتنین در رفتار
................................................................................................................................
" برای هر چیز راهی است وراه بسوی بهشت دانش است. " رسول اکرم صلوت الله علیه وآله
درواقع فقر عریانی و گرسنگی نیست، فقر آن است که روز و شبمان را بیاندیشه سر کنیم، فقر همان گردوخاک نشسته بر کتابهای نفیس کتابخانهها است، فقر نبود آگاهی و دانش و تکنولوژی روز است که امید آنکه روزگارمان سرشار از ثروت و غنای علم و دانایی و کمال باشد تا سیلاب تحریمهای
جهانی نتواند قلب سرزمینمان ایران را به لرزه درآورد .اصول تغذیه در ورزشکاران
اصول تغذیه در ورزشکاران
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی گروه فارماکولوژی
دانشکده داروسازی و واحد علوم دارویی تهران ، مدرس فارماکولوژی بیمارستان بوعلی تهران
رَبِّ اشْرَحْ لِی صَدْرِی وَ یَسِّرْ لِی أَمْرِی وَ احْلُلْ عُقْدَةً مِنْ لِسانِی یَفْقَهُوا قَوْلِی
پروردگارا سینهام را گشاده دار، و کار را بر من آسان کن، گره از زبانم بگشاى تا سخنم را درک کنند.
******************************************************************************
امروز بیش از هر زمان دیگری ارزش فعالیتهای بدنی و نقش آن در سلامت شناخته شده است. در واقع زندگی ماشینی، فعالیتهای حرکتی روزمره را کاهش داده و برای جلوگیری از بروز بسیاری از بیماریها ورزش امری ضروری است. گاهی یک ورزشکار فراتر از حفظ سلامتی در رشتهای خاص جهت کسب مقام قهرمانی کوششی مستمر مینماید که در این شرایط تمامی عوامل در بدن تغییر میکنند. قلب، ریه، دستگاه گوارش، هورمونها، سیستم عصبی و بخصوص ماهیچه ها نیاز به تطابق با وضعیت جدید دارند. در واقع هیچ استرس و فشاری همانند یک ورزش سنگین و طولانی مدت روی بدن تأثیر نمیگذارد. بنابراین جهت کسب مقام قهرمانی یکی از مسائل مهم، تغذیه ورزشکاران است.
البته فراموش نکنیم هدف از ورزش، سلامتی روح و جسم است و در کنار آن رقابت سالم در مسابقات و نه فقط کسب مقام قهرمانی به هر قیمتی. نیازهای تغذیهای ورزشکاران انرژی انرژی مورد نیاز برای یک ورزشکار به عوامل مختلفی مثل خصوصیات فردی ورزشکار )قد، وزن، جثه فرد، جنس، سن، بلوغ(، مدت ورزش، نوع و شدت ورزش و شرایط جغرافیایی محل زندگی فرد بستگی دارد و به طور کلی طی فعالیت ورزشی از یک طرف میزان متابولیسم پایه (BMR)افزایش مییابد و از طرف دیگر فعالیت فرد زیاد میشود، بنابراین مقدار نیاز انرژی بین 3 تا 6 هزار کیلوکالری در روز توصیه میشود.
برای ورزشهای سنگین مثل اسکی، ماراتن و ورزشهای تیمی حداکثر انرژی الزم است که برای این نوع ورزشها توصیه میشود. 57-57 درصد کالری رژیم از منبع کربوهیدرات که قسمت اعظم آن از نوع کمپلکس میباشد تأمین گردد. در ورزشهایی که انرژی زیادی در مدت کوتاه نیاز دارند مثل کشتی و شنای صدیارد، میزان نیاز انرژی بین 7777-3777 کیلوکالری است. کمترین میزان نیاز به انرژی مربوط به فعالیتهای ورزشی با شدت کم و مدت طولانی و یا ورزشهایی که با شدت زیاد و مدت کم انجام میشود، است

ورزشهایی مثل: پرش طول، پرش ارتفاع، پرتاب دیسک، پرش با نیزه و غیره... به طور کلی میزان نیاز انرژی برای زنان ورزشکار 07درصد کمتر از مردان ورزشکار میباشد. پروتئین برای رشد و بازسازی، انقباض عضلانی و تولید انرژی، پروتئین برای ورزشکاران الزم است ولیکن مصرف زیاد پروتئین بر قدرت عضلانی نمی افزاید فقط حجم عضلات را زیاد میکند.
توصیه میشود 07-01 درصد انرژی مصرفی از منبع پروتئین تأمین شود و چون نیاز ورزشکاران به انرژی افزایش مییابد، بنابراین مقدار پروتئین مورد نیاز برای فعالیتهای ورزشی حداکثر 7/0 گرم به ازای هر کیلوگرم 3 وزن بدن در روز است.
در مورد پروتئین مصرفی توصیه میشود که نسبت پروتئین حیوانی به گیاهی، 7 به 07 باشد و نوع پروتئین مصرفی بهتر است از گوشتهای کم چربی )گوشت سفید مثل مرغ و ماهی( و بیشتر به صورت کبابی یا آبپز باشد. سفیده تخممرغ و لبنیات کم چربی نیز از منابع خوب پروتئین هستند. جگر منبع خوبی از پروتئین، آهن، فسفر، ویتامینهای گروه A و B میباشد، ولی به دلیل این که غنی از اسیدهای نوکلئیک، ترکیبات پورین دار و کلسترول است، مصرف آن بیش از هفته ای یک بار توصیه نمیشود. باید به این نکته توجه کرد که مصرف زیاد پروتئین باعث ایجاد عوارضی مثل از دست دادن کلسیم، خشکی بدن، ایجاد نقرس، دهیدراسیون یا کاهش آب بدن، و اختلالات کلیوی میشود. چربی جهت تولید انرژی برای فعالیتهایی که مدت زیادی طول میکشد سوختن مواد حاوی چربی ضروری است.
با طولانی شدن ورزش، اسیدهای چرب آزاد از ذخایر بافت چربی رها میشوند و برای مصرف عضالت به عنوان سوخت استفاده میشوند. البته در 07-67 دقیقه ابتدای ورزش عضالت از گلوکز و گلیکوژن ذخیره شده استفاده میکنند و پس از 07 دقیقه اسیدهای چرب آزاد جهت سوخت مصرف میشوند. تحقیقات نشان داده که چربی زیاد در رژیم غذایی باعث کاهش قدرت ورزشکاران میشود. در تحقیقی که روی دوچرخه سواران انجام گرفته مشاهده شده دوچرخهسوارانی که غذای مصرفی آنها غنی از کربوهیدرات پیچیده)نانهای سبوسدار، پاستا و...( و محدود از چربی بوده، تا 107 دقیقه دوچرخهسواری کردهاند در حالی که در نتیجه خوردن غذای چرب مقاومت آنها کم شده و حداکثر تا 57 دقیقه توانسته ا ند فعالیت دوچرخه سواری داشته باشند. به طور کلی چربی مصرفی باید کمتر از 17 درصد کالری رژیم باشد که از این مقدار 07 درصد آن به اسیدهای چرب غیراشباع حاوی چند باند دوگانه)روغنهای گیاهی مایع( اختصاص داده شود. آب آب تنها مادهای است که کمبود یا فقدان
آن تهدید جدی برای سلامتی است. به خصوص در فعالیتهای ورزشی فقدان آب و یا کمبود آب سبب خستگی زودرس ورزشکار میشود. نقش آب برای فعالیت قلب و عروق، متابولیسم مواد مغذی، سیستم تنظیمی حرارت بدن و همچنین دفع مواد زائد حاصل از متابولیسم سلولی است. از طرف دیگر انتقال آب از داخل به خارج از سلول و بالعکس متضمن جابه جایی یونهای سدیم، پتاسیم ، کلر و منیزیم است. هر چند که عرق یک ترکیب هیپوتونیک(رقیق) است و غلظت سدیم، پتاسیم و کلر در عرق کمتر از خون است ولیکن در فعالیتهای طولانی المدت تعریق زیاد سبب افزایش غلظت خون و در نتیجه خستگی و عدم توان ورزشی میشود. مصرف نوشیدنیها و ترکیب آن در فعالیتهای ورزشی به عواملی مثل حرارت محیط، رطوبت محیط، خصوصیات مورفولوژیک و بیوشیمیایی فرد و شدت و مدت ورزش بستگی دارد. به طور کلی توصیه میشود قبل از مسابقات ورزشی حدود 777-077 سیسی از نوشیدنیهای مختلف که حاوی گلوکز است، استفاده شود و گاهی اوقات کمی الکترولیت به این نوشیدنیها اضافه شود. در طول مسابقات توصیه میشود در فاصله هر 07 دقیقه 107-077 سیسی از مایعات استفاده شود. استفاده از نوشیدنیهای هیپرتونیک (پرغلظت) و یا قرص نمک به هیچ وجه توصیه نمیشود. نوشابه های ورزشی که برای جبران مایعات از دست رفته در هنگام تمرین و مسابقه میتوان استفاده نمود عبارتند از: آب میوه ها مثل آب سیب یا آب حاوی گلوکز و ویتامینهای گروه B و یا شربت آبلیمو با شکر که حداکثر حدود 07 گرم در هر لیتر شکر اضافه شود.
مواد معدنی در حین فعالیتهای ورزشی نیاز به مصرف بسیاری از مواد معدنی در ورزشکاران افزایش مییابد. به عنوان مثال نیاز به کلسیم در ورزشکاران زیادتر میشود زیرا کلسیم در افزایش دانسیته استخوانی، از بین رفتن استرسهای ناشی از ورزش و افزایش توان ورزشی نقش بسزایی ایفا میکند. نیاز به منیزیم افزایش مییابد زیرا منیزیم در متابولیسم مواد مغذی و تولید انرژی شرکت میکند. نیاز به فسفر افزایش مییابد به دلیل این که فسفر در تنظیم انرژی به صورتATP ، تعادل اسید و باز و در نتیجه افزایش توان ورزشی مؤثر است. نیاز به روی افزایش مییابد، زیرا روی جزء ساختمانی بسیاری از آنزیمهایی است که در متابولیسم مواد مغذی شرکت میکنند و همچنین به همراه مس و آهن در سنتز هموگلوبین و خونسازی شرکت میکند. نیاز به مصرف مس به دلیل نقشی که در بالا بردن درصد جذب آهن، سنتز میلین و فسفر لیپیدها، استحکام بافت پیوندی و همین طور آزادسازی انرژی از موادمغذی دارد افزایش مییابد. و سرانجام نیاز به آهن به دلیل نقشی که آهن در انتقال اکسیژن به صورت هموگلوبین و میوگلوبین و خونسازی دارد بیشتر میشود. بنابراین مواد معدنی در تأمین سالامت ورزشکاران از جایگاه ویژهای برخوردار هستند.
ویتامینها مصرف ویتامینها باید در ورزشکاران جهت افزایش توان ورزشی و کاهش خستگی ناشی از ورزش افزایش یابد. این گروه از مواد مغذی هر چند نقش انرژی زایی ندارند و لیکن به صورت کوآنزیم در متابولیسم مواد مغذی شرکت میکنند. به عنوان مثال ویتامینهایB1 ، B2وB3 ، همگی برای انرژی زایی نقش مهمی دارند
ویتامینها مصرف ویتامینها باید در ورزشکاران جهت افزایش توان ورزشی و کاهش خستگی ناشی از ورزش افزایش یابد. این گروه از مواد مغذی هر چند نقش انرژیزایی ندارند و لیکن به صورت کوآنزیم در متابولیسم مواد مغذی شرکت میکنند. به عنوان مثال ویتامینهایB1 ، B2وB3 ، همگی برای انرژی زایی نقش مهمی دارند. مصرف ویتامین B6 باید در بدنسازان بیشتر شود چون این ویتامین نقش مهمی در سنتز پروتئینها برعهده 5 دارد. کمبود ویتامین B12 و اسید فولیک در ورزشکاران گیاه خوار که برای چند سال این رژیم را داشته اند شایع است و مصرف مکمل برای این گروه توصیه میشود. در فعالیتهای ورزشی نیاز به ویتامینهایA ، Eو C نیز به دلیل نقش آنتی اکسیدانی که دارند افزایش مییابد، زیرا در نتیجه ورزش فرایند اکسیداتیو )ورزشهایی که در آن اکسیژن زیادی مصرف میشود( در عضله افزایش مییابد و منجر به افزایش تولید پراکسیدهای چربی و رادیکالهای آزاد میگردد. نتایج مطالعاتی که روی ورزشکاران صورت گرفته نشان میدهد که مصرف این سه ویتامین برای مدت 3 تا 0 هفته از طریق برنامه غذایی سبب کاهش میزان آنزیمهای (کراتین فسفوکیناز (CPK و (لاکتات دهیدروژناز LDH(میگردد که کاهش این دو آنزیم سبب افزایش توان ورزشی میشود.
نکات تغذیهای مفید برای ورزشکاران
از خوردن نوشابه های گازدار و مواد غذایی پرفیبر و نفاخ خودداری کنید.
از خوردن غذاهای چرب و سرخ کرده اجتناب کنید.
بهتر است از چای کمرنگ استفاده نمایید .مصرف 3 فنجان قهوه یا نسکافه برای افزایش توان ورزشی مفید است.در هر روز حداقل از دو نوع میوه حاوی ویتامین C استفاده شود روزانه از سبزیجات تازه استفاده نمایید .
مصرف پروتئین زیاد قبل از مسابقه مجاز نمیباشد، چون نیاز به آب را افزایش میدهد.
افزایش انرژی مصرفی بر حسب نوع و مدت و شدت ورزش و مصرف کربوهیدرات زیاد حداکثر تا 57 % کالری رژیم برای فعالیتهای ورزشی سنگین و طولانی المدت مدت توصیه میشود .انواع میوه ها و آب میوه ها، شیر، نان و غالت منابع خوب کربوهیدرات هستند که بهتر است یک ساعت قبل از ورزش شیر با عسل و یا آب میوه با عسل استفاده شود، زیرا عسل سبب افزایش سطح انرژی در بدن میشود.
تغذیه در ورزشکاران گیاه خوار
یک رژیم گیاه خواری، لزوماً روی مصرف انرژی تأثیر نمیگذارد. گیاه خواران معمولا" دریافت پایینتری از پروتئین دارند،زیرا پروتئین گیاهی به راحتی پروتئین حیوانی هضم نمیشود.
ورزشکاران باید 1/8 -1/3 گرم پروتئین گیاهی، به ازای هر کیلوگرم وزن
بدن در روز دریافت کنند. ورزشکاران گیاهخوار به راحتی
میتوانند پروتئین کافی را از غذاهایی که منابع کافی انرژی دارند و شامل پروتئینهای
گیاهی مختلف، مانند سبزیها، حبوبات، مغزها و دانه ها هستند، به دست آورند. برای مثال، یک ورزشکار مرد با وزن 88 کیلوگرم و
خوردن 3088 کالری، 1/11 گرم پروتئین به ازای هر کیلوگرم وزن بدن از رژیم گیاه خواری
عادی و 1/2 گرم پروتئین به ازای هر کیلوگرم وزن بدن از رژیم گیاهخواری مطلق عادی
دریافت میکند )یک رژیم گیاه خواری مطلق شامل هیچ منبع پروتئینی مشتق شده حیوانی
نیست. گیاه خواران مطلق گوشت، ماهی، تخممرغ یا لبنیات مصرف نمیکنند.( یک ورزشکار 80 کیلوگرمی که 2288 کالری در روز مصرف
میکند، 1/38 گرم پروتئین به ازای کیلوگرم وزن بدن از رژیم گیاهخواری مطلق به دست
خواهد آورد. بنابراین، اغلب ورزشکاران گیاه خوار
برای تمرینات استقامتی بدون داشتن برنامه غذایی مخصوص با کمبودهایی روبه رو میشوند. ورزشکارانی که تمرینات قدرتی انجام میدهند )وزنه
برداران، کشتی گیران، بازیکنان فوتبال یا پرتاب کنندگان وزنه یا آنهایی که در
سطوح بسیار بالا تمرین میکنند یا دریافت انرژی پایینی دارند، ممکن است به غذاهای
غنی از پروتئین احتیاج داشته باشند. با تشویق ورزشکاران به اضافه کردن
یک تا سه پُرس غذای غنی از پروتئین به رژیم فعلیشان برای مثال سویا، اسپاگتی با سس
عدس( این کار به راحتی قابل اجراست.)
در ادامه لیست ویتامینهای مهم که باید در گیاه خواری موردتوجه قرار گیرند، آورده شده است. ویتامینهای گروهB رژیمهای گیاه خواری میتوانند بسیاری از احتیاجات ویتامینهای B را فراهم کنند، اما بسته به نوع رژیم گیاه خواری، ریبوفلاوین و ویتامین 12 Bاستثنای بالقوه هستندویتامین 12 B برای تأثیرش روی کارایی ورزشکاران گیاه خوار به دلیل عملکردش در حفظ سلولهای خونی و سیستم عصبی تحت مطالعه قرار گرفت. در حقیقت، هنوز بعضی از ورزشکاران و مربی ها به دلیل اثربخشی 12 Bدر افزایش اکسیژن رسانی که در نهایت باعث افزایش استقامت خواهد شد، از آن استفاده میکنند. به دلیل اینکه کوبالامین شکل فعال 12 B منحصراً در تولیدات حیوانی یافت میشود، ورزشکاران گیاه خوار مطلق مرتباً احتیاج به مصرف غذاهای غنی شده باB12 دارند که شامل مخمرهای تغذیه ای و برندهایی از شیرسویا، غلات صبحانه و مشابه های گوشتی هستند که با این ویتامین غنی شدهاند. گیاه خوارانی که تخم مرغ، پنیر، شیر یا ماست مصرف میکنند، منبع فراوان از این ویتامین را دریافت میکنند. چندین مطالعه اشاره کرده اند که احتیاجات ریبوفلاوین ممکن است در افراد با وضعیت مرزی ریبوفلاوین که برنامه تمرینی را شروع کرده اند، افزایش یابد. به دلیل اینکه دریافت ریبوفلاوین ظاهراً در بعضی گیاه خواران مطلق پایین است.
گیاه خواران فعال که از محصوالت لبنی پرهیز میکنند، باید بدانند منابع گیاهی ریبوفلاوین چه چیزهایی هستند تا از دریافت آن مطمئن شوند. منابع گیاهی ریبوفلاوین شامل دانه کامل غلات، دانه های سویا، سبزیجات با برگهای سبز تیره، آووکادو، مغزها و سبزیجات دریایی است. ویتامین های آنتی اکسیدان ویتامینهای C و E و کاروتن ویتامینهای آنتی اکسیدان نامیده میشوند، زیرا از بدن در برابر تمرینات تهیج کننده »تنش اکسیداتیو« محافظت میکنند. پژوهشگران بسیاری، جزئیات سودمند مکمل های آنتی اکسیدانی در حفاظت بدن در برابر اثرات مضر رادیکالهای آزاد را بررسی کردند. در حالی که این مطالعات نشان ندادند این ویتامینها، کارایی تمرینات را افزایش میدهند، ولی ورزشکاران گیاهخوار ممکن است نسبت به ورزشکارانی که گیاه خوار نیستند، برتری داشته باشند؛ زیرا آنتی اکسیدانها به آسانی از طریق رژیم غذایی غنی از سبزیجات، مغزها، دانه ها و روغنهای گیاهی که گیاه خواران آنها را مصرف میکنند، تأمین میشوند ویتامین D برای جذب کلسیم و فسفات و شکل دهی استخوانها ضروری است. فقدان کافی ویتامین D ممکن است خودش را در درد عضلات یا ضعف یا تعادل پایین کلسیم آشکار میسازد. ویتامین D در ماهیهای روغنی، تخم مرغ و تولیدات لبنی در مقادیر مختلف موجود است. این ویتامین در غذاهای گیاهی یافت نمیشود؛ اما، گیاه خواران مطلق میتوانند ویتامین D را از بعضی شیرهای سویا و غذاهای مشخص دیگر که با ویتامین غنی شده اند، به دست آورند. همچنین ویتامین D توسط پوست - وقتی در معرض نور خورشید قرار میگیرد - ساخته میشود. ساخت ویتامین D به این روش معموالً برای تأمین تمام احتیاجات بدن کافی است. بسیاری از گیاهخواران مطلق ویتامین D کافی را از طریق نور خورشید در روزهای آفتابی کسب میکنند. غذاهای غنی شده، مقدار دریافت کافی را بیشتر تضمین خواهند کرد. گیاه خواران مطلقی که به مدت طولانی در خانه هستند، ممکن است به دریافت مکمل ویتامین D احتیاج داشته باشند.
آهن همه ورزشکاران، به خصوص زنان ورزشکار استقامتی، در ریسک کم خونی ناشی از کمبود و نقصان آهن هستند. از دست دادن آهن در بعضی از ورزشکاران افزایش مییابد؛ به خصوص ورزشکاران استقامتی که تمرینات سنگین انجام میدهند، زیرا آنها به طور خاص در معرض خونریزی معدی رودهای، عرق شدید و همولیز )تخریب سلولهای قرمز خون( هستند. تمام اینها باعث از دست رفتن آهن میشود. دریافت ناکافی آهن یا جذب پایین آن، بیشترین دالیل احتمالی فقر آهن هستند. بعضی مطالعات دریافتند با اینکه زنان دونده گیاه خوار دریافت مشابه آهن دارند، ولی آهن پایینتری نسبت به دوندگان غیرگیاه خوار دارند. بیشتر آهنی که در رژیم گیاه خواری وجود دارد، مانند غذای گوشتی قابل جذب نیست. این مقدار ممکن است معنی دار باشد، زیرا ذخیره پایین آهن حتی بدون وجود آنمی با کاهش استقامت مرتبط است. در بسیاری از موارد، ورزشکاران گیاه خوار میتوانند مقدار مناسب آهن را بدون مکملهای آهن به دست آورند. اما آنها باید در مورد منابع گیاهی آهن و فاکتورهای تقویتکننده و ممانعت کننده از جذب آهن آموزش داده شوند. برای مثال، ورزشکاری که دو وعده ناهار حبوبات مصرف میکند و با آن شیر یا چای مینوشد، باید این نوشیدنی را با آب مرکبات جایگزین کند تا جذب آهن در آن وعده غذایی بیشتر شود. در بعضی موارد، ورزشکاران گیاه خوار ممکن است موقتاً برای ساخت یا حفظ ذخیره آهن، احتیاج به مصرف مکمل داشته باشند
. ورزشکارانی که مکملهای آهن دریافت میکنند، باید وضعیت آهن خود را کنترل کنند، زیرا ارتباط بالقوه ای بین وضعیت آهن و بیماریهای مزمن وجود دارد.
کلسیم دریافت پایین کلسیم با ریسک شکستگی های استرسی )فشاری( و تراکم کم استخوانها، بهخصوص در ورزشکاران زنی که قاعدگی ندارند، مرتبط است. منبع اصلی کلسیم در رژیم غذایی، معموالً شیر و فرآوردههای لبنی است. گیاه خواران مطلق میتوانند از غذاهای گیاهی کلسیم کافی را به دست آورند. منابع خوب کلسیم شامل سبزیجات با برگهای سبز، شاهی آبی، میوههای خشک، دانه ها و مغزها هستند. همچنین نان سفید غنیشده با کلسیم، همانند شیرسویا است. آب سخت میتواند مقدار قابل توجهی کلسیم فراهم کند. توصیه ها برای گیاه خواران مرد فعال و زنانی که در سن قبل از یائسگی هستند، این ویتامین لازم است. اگرچه دریافت کلسیم، یکی از فاکتورهای مرتبط با تعادل کلسیم است و فقط 11 درصد آن به حساب میآید. از طرف دیگر کلسیم ادرار دفعی 01 درصد تعادل کلسیم به حساب میآید و توسط پروتئین رژیم غذایی، سدیم و احتمالا" دریافت فسفریک اسید تحت تأثیر قرار میگیرد. دلیلی است که اشاره میکند گیاه خواران مطلق و احتمالا" گیاه خوارانی که به مقدار بسیار اندک لبنیات مصرف میکنند به دلیل دریافت پایینتر پروتئین حیوانی، پروتئین کل و سدیم، ممکن است احتیاجات کمتری به کلسیم داشته باشند؛ زیرا این مواد، کلسیم دفعی کلیه را افزایش میدهند. روی اگرچه چیز زیادی راجع به وضعیت روی در ورزشکاران گیاه خوار مشخص نیست، ممکن است دلیلی برای نگرانی وجود داشته باشد؛ زیرا جذب روی از طریق غذاهای گیاهی تا حدی پایینتر از فرآوردههای حیوانی است. منابع روی گیاه خواران شامل سبزیها، پنیرهای سفت، فرآوردههای کامل حبوبات، سبوس گندم، غالت غنی شده، مغزها، و سیر است.
ورزش در زنجیره حرکات انسان در محیط اسلامی و در جامعه ای که زیرساز نظام ارزشی آن اسلامی است، یک نردبان برای تکامل است.(رهبر معظم انقلاب آیت ا... خامنه ای)
دنیا آنقدر وسیع است که برای همه مخلوقات جا هست. به جای آنکه جای کسی رابگیرید تلاش کنید
جای واقعی خودتان را بیابید. (چارلی چاپلین)