
مطالب پزشکی - بیماری ها و داروها
دکتر حسین جعفری^ عضو هیئت علمی دانشگاه
مطالب پزشکی - بیماری ها و داروها
دکتر حسین جعفری^ عضو هیئت علمی دانشگاهبررسی دارو های استروئیدی در باشگاه های ورزشی بر ارگان های مختلف
بررسی دارو های استروئیدی در باشگاه های ورزشی بر ارگان های مختلف
دکتر حسین جعفری: عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی
به نام خداوند گاری که نعمت نفس را بر ما ارزانی داشت باشد که در هر نفسی بجا آوریم شکر، بی همتایی اش را 
استروئیدهای آنابولیک موادی مصنوعی هستند که ساختمان شیمیایی آنها شبیه هورمون های جنسی
مردانه (آندروژن ها) است و به این خاطر نقش های زیستی این هورمون ها را تقلید می کنند.
آنها رشد ماهیچه های اسکلتی (اثرات آنابولیک) و نمو خصوصیات جنسی مردانه (اثرات آندروژنی) را تقویت می کنند و اثراتی دیگری نیز دارند. بنابراین ، واژه « استروئیدهای آنابولیک آندروژنیک » نام مناسب تری برای این ترکیبات است.به هرحال، استفاده از واژه استروئیدهای آنابولیک مرسوم شده است.
مکمل های استروئیدی چیست
مکمل هایی مانند دی هیدرواپی اندرسترون(DHEA) و اندروستن دیون (آندرو) می توانند در بدن به تستوسترون یا ترکیبات همانند آن تبدیل شوند. از این رو، برخی عقیده دارند که آنها اثر آنابولیک دارند و از آنها استفاده می کنند.
اما اینکه چنین تبدیلی، تستوسترون کافی را برای رشد ماهیچه ها فراهم می کند یا خود این ترکیبات رشد ماهیچه ها را تقویت
می کنند،روشن نیست
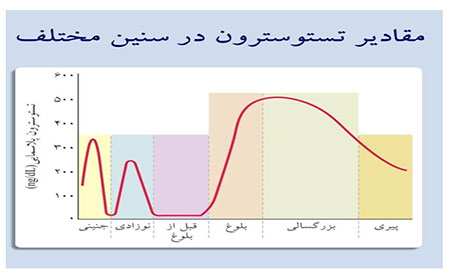
در مورد اثرهای جانبی این ترکیبات نیز اطلاعات اندکی در دست است. به هر حال اگر مقدار زیادی از این ترکیبات مصرف شود به طوری که سطح تستوسترون در بدن افزایش چشمگیری پیدا کند، این مواد نیز همانند استروئیدهای آنابولیک اثرهای جانبی خواهند داشت.
تاریخچه: استروئیدهای آنابولیک در دهه ۱۹۳۰ میلادی جهت درمان کم کاری غدد جنسی مردان ساخته شدند. در این بیماری بیضه ها به مقدار کافی تستسوسترون تولید نمی کنند. در نتیجه رشد ونمو واعمال جنسی بیمار مختل می شود. کاربرد اصلی این مواد در پزشکی، درمان به تأخیر افتادن بلوغ ، بعضی انواع ناتوانی جنسی و تخفیف ضعف و تحلیل بدن طی عفونت HIVویروس ایدز و بیماری های دیگر است.
در دهه ۱۹۳۰ میلادی دانشمندان دریافتند استروئیدهای آنابولیک می توانند رشد ماهیچه های اسکلتی را در جانوران آزمایشگاهی تقویت کنند. پس از این کشف، نخست وزنه برداران و بدن سازان و سپس ورزشکاران سایر رشته های ورزشی از این ترکیبات استفاده کردند. به این ترتیب، استفاده نادرست از استروئیدها چنان در میان ورزشکاران شایع شد که بر نتایج مسابقات تأثیر گذاشت. تاکنون بیش از ۱۰۰ نوع استروئید آنابولیک تولید شده است.
چگونگی مصرف استروئیدهای آنابولیک :
برخی استروئیدهای آنابولیک به صورت خوراکی، برخی به صورت تزریق درون ماهیچه یی و برخی نیز به صورت ژل و کرم (که روی پوست مالیده می شوند) مصرف می شوند. از آنجا که استفاده کنندگان از این استروئیدها معتقدند اثری که مصرف چند استروئید مختلف بر اندازه ماهیچه ها دارد،از مصرف جداگانه آنها بیشتر است، به طور معمول از دو یا چند استروئید آنابولیک مختلف استفاده می کنند و از مخلوطی از استروئیدهای خوراکی، تزریقی و پمادهای پوستی بهره می گیرند.
مقداری که مصرف می شود ممکن است 10 تا 100 برابر از مقداری که برای اهداف پزشکی تجویز می شود، بیشتر باشد. مصرف کنندگان استروئیدهای آنابولیک اغلب مقدار مصرف خود را طی یک دوره 6 تا 12 هفته یی افزایش می دهند. آنها در آغاز دوره از مقدار اندکی استفاده می کنند و به کندی مقدار مصرف را بالامی برند. در نیمه دوم دوره، این مقدار به کندی کاهش داده می شود تا به صفر برسد.
گاهی در ادامه این دوره، دوره دیگری را پی می گیرند که در آن شخص بدون استفاده از دارو به ورزش خود ادامه می دهد. آنان معتقدند این شیوه،امکان میزان شدن بدن با مقدار بالای استروئیدها را فراهم می سازد، اما این باورها هنوز به صورت علمی بررسی نشده اند.
روش های مصرف شامل موارد زیر هستند:
روش دوره ای: در این روش دارو در یک دوره زمانی دریافت شده و سپس برای یک دوره قطع می شود چرا که اعتقاد بر این است که دوره فاقد دارو به بدن اجازه بازسازی سطوح نرمال هورمون را می دهد.
روش منشوری: دریافت دوزهای دارو در دوره های شش تا دوازده هفته ای. در این روش دارو با دوز پایین شروع شده و سپس به تدریج افزایش می یابد و پس از آن دوز دارو کاهش می یابد تا به صفر برسد. اعتقاد بر این است که این روش اجازه تطابق بدن را با دوزهای بالا می دهد.
روش متراکم: دو نوع یا بیشتر استروئید در این روش دریافت می شود. اشکال خوراکی و تزریقی دارو با هم تلفیق می شوند، چرا که تداخل داروهای مختلف اثر آنها را افزایش می دهد.
آثار ناشی از مصرف : آثار جسمانی : کلفت شدن صدا، رویش موی مردانه بر سطح بدن، تاس شدن سر، جوش های چرکی، بسته شدن زودرس صفحات رشدی استخوانی و در نتیجه کوتاهی قد و کاهش تولید اسپرم. ب ه دلیل تغییر در میزان چربی های مفید و افزایش خطر عوارض قلبی ناشی از آن نیز خطرناک هستند . انفارکتوس قلبی، بزرگ شدن قلب، اثرات کبدی و یرقان، تومورهای خوش خیم و بدخیم کبد، سرطان پروستات، کوچک شدن حجم بیضه ها، بزرگ شدن پستان ، قاعدگی نامنظم و اختلال در خواب. آثار روانی :تحریک پذیری، خشونت، شیدایی، افسردگی، هذیان های بدبینی و بزرگ منشیعوارض در زنان اکثراًغیر قابل بازگشت است .
استفاده نادرست از استروئیدهای آنابولیک با اثرات جانبی متنوعی ارتباط دارند. بعضی از این اثرات از نظر ظاهری ناخوشایند هستند، مانند آکنه (التهاب موضعی پوست که به ظهور جوش یا زخم هایی بر پوست می انجامد) ونمو پستان ها در مردان . بعضی زندگی مصرف کننده را به خطر می انجامد، مانند حملات قلبی وسرطان کبد. بیشتر این اثرات در صورت توقف مصرف دارو برگشت پذیرند، اما بعضی از آنها پایدار ودایمی هستند.
اثر بردستگاه هورمونی
استفاده نادرست از استروئیدهای آنابولیک در تولید عادی هورمون ها اخلال ایجاد می کند و باعث تغییرات برگشت پذیر و برگشت ناپذیر می شود. تغییرات برگشت پذیر عبارتند از: کاهش تولید اسپرم وتحلیل رفتن بیضه ها.
تغییرات برگشت ناپذیر عبارتند از: ریزش مو و بزرگ شدن پستان ها. در یک مطالعه روی مردان بدن ساز مشخص شد که بیش از نیمی از آنان به تحلیل بیضه ها و بقیه به بزرگ شدن پستان ها دچار هستند. محققان معتقدند، بزرگ شدن پستان ها به علت به هم خوردن تعادل عادی هورمون ها ، رخ می دهد.
استروئیدهای آنابولیک در زنان باعث مرد نمایی می شود. اندازه پستان ها وچربی بدن کاهش می یابد، پوست زمخت وکلفت می شود. صدا کلفت و مردانه می شود. همچنین، با وجود ریزش موی سر، رشد بیش از اندازه مو در بخش های دیگر بدن دیده می شود. در صورت ادامه مصرف استروئیدهای آنابولیک، بعضی از این اثرات برگشت ناپذیر می شود.
افزایش مقدار تستوسترون و دیگر هورمون های جنسی که در دوران بلوغ صورت می گیرد باعث جهشی عادی در رشد می شود. پس از آن، وقتی این هورمون ها به مقدار معینی رسیدند، باعث توقف رشد استخوان ها می شوند. در این حالت این فرد به بیشترین حد ارتفاع خود می رسد و پس از آن رشد طولی بیشتری نخواهد داشت. وقتی استروئیدهای آنابولیک نادرست استفاده شوند، مقدار هورمون جنسی بالا می رود که باعث توقف رشد استخوان ها پیش از زمان عادی می شود.
استفاده نادرست از استروئیدهای آنابولیک با بیماری قلبی عروقی از جمله حمله قلبی وسکته حتی در ورزشکاران جوان (زیر ۳۰ سال) مرتبط است. این مواد با تغییر میزان لیپوپروتئین ها که کلسترول را در خون جابجا می کنند، به این مشکلات می انجامند.
استروئیدها، بخصوص نوع خوراکی آنها، میزان لیپوپروتئین کم چگال کلسترول بد (LDL) را افزایش ومیزان لیپوپروتین پرچگال کلسترول خوب (HDL) را کاهش می دهند. LDL بالا و HDL پایین خطر آتروسکلروز را افزایش می دهد. در این عارضه مواد چرب درون سرخرگ ها رسوب می کنند وجریان خون را با مشکل رو به رو می سازند. اگر خون کافی به قلب نرسد، شخص ممکن است به حمله قلبی و اگر خون کافی به مغز نرسد، به سکته مغزی دچار شود.
استروئیدها خطر شکل گیری لخته را در رگ های خونی افزایش می دهند. این امر می تواند باعث اختلال در جریان خون وآسیب ماهیچه قلب شود. در نتیجه ، قلب خون را بخوبی پمپ نمی کند
مصرف استروئیدهای آنابولیک با سرطان کبد وشکل گیری کیست های پر از خون در این اندام ارتباط دارد. پاره شدن این کیست ها باعث خونریزی داخلی می شود.
آکنه (التهاب موضعی پوست که با جوش های صورت همراه است) کیست ها وپوست وموی چرب از عوارض استفاده نادرست از استروئیدهای آنابولیک است.
بسیاری از کسانی که استروئیدهای آنابولیک تزریقی مصرف می کنند، از سرنگ های غیر استریل استفاده می کنند یا آن ها را به صورت اشتراکی به کار می برند.به علاوه بعضی از این مواد به طور غیر قانونی و در شرایط غیر استریل تهیه می شوند. این عوامل خطر عفونت های ویروسی مانند ایدز و هپاتیت را افزایش می دهد. به علاوه عفونت های باکتریایی که می توانند باعث التهاب جدار داخلی قلب و درد وتورم در محل تزریق شوند، ممکن است به وجود آید
اثر استروئیدهای آنابولیک بر رفتار
برخی گزارش کرده اند استروئیدهای آنابولیک، بخصوص در مقادیر بالا، تندخویی وستیزه جویی را تشدید می کنند. بعضی از مصرف کنندگان این مواد گفته اند که آنان اعمال تهاجمی (مانند برخورد فیزیکی ، سرقت مسلحانه یا استفاده از زور برای به دست آوردن چیزی) مرتکب شده اند. برخی نیز گزارش کرده اند به اعمالی مانند دزدی از فروشگاه ها وتخریب دارایی های دیگران دست زده اند. این افراد گفته اند هنگام مصرف استروئیدهای آنابولیک به این گونه اعمال ترغیب می شوند.
بعضی محققان معتقدند استروئیدهای آنابولیک نمی توانند به طور مستقیم در این اعمال دخیل باشند و چون مدتی است تحقیقات پزشکی به ارتباط بین استروئیدها و ستیزه جویی معطوف شده است، این افراد این ارتباط را بهانه ای برای سلب مسؤولیت از خود در قبال این گونه اعمال قرار داده اند.
یک راه برای پی بردن به درست یا نادرست بودن این دوعقیده متفاوت، این است که به گروهی از داوطلبان به مدت چند روز یا چند هفته مقدار زیادی استروئید آنابولیک داد و سپس وضعیت رفتاری آنان را با گروه شاهد مقایسه کرد.تاکنون چهار مطالعه از این نوع انجام شده است. در سه مطالعه مشخص شد که استروئیدهای آنابولیک در مقادیر بالا تندخویی وستیزه جویی را تشدید می کنند، اما در یک مطالعه چنین اثری مشاهده نشد . از این رو، برخی از محققان اظهار داشته اند برخی استروئیدها و نه همه آنها باعث تشدید تند خویی وستیزه جویی می شوند. اثرات رفتاری دیگری که برای استروئیدهای آنابولیک گزارش شده است عبارتند از : سرخوشی ،افزایش انرژی ،تحریک جنسی، نوسانات روحی ، آشفتگی روحی ، فراموشکاری وگیجی. درصد ی از مصرف کنندگان استروئید های آنابولیک به این داروها معتاد می شوند وعلارغم مشکلات فیزیکی ، اثرات منفی بر روابط اجتماعی یا عصبی بودن وستیزه جویی ، به مصرف آنها ادامه می دهند. آنان هنگام ترک این مواد به نوسانات روحی،خستگی، بی قراری، کاهش اشتها، بی خوابی،کاهش اشتیاق جنسی و افزایش میل به استفاده از استروئیدها دچار می شوند .
افسردگی خطرناک ترین عارضه ترک این مواد است، زیرا گاهی به خودکشی منجر می شود. این افراد باید زیر نظر متخصصان درمان شوند، زیرا بعضی از نشانه های افسردگی سال ها پس از قطع مصرف این داروها باقی می مانند.
مهمترین عامل بهبودی ، کاهش یا قطع مصرف است . از آنجا که علائم انرژی زا و شادی بخش این دارو ها پس از چند هفته یا چند ماه و در همراهی با ورزش شدید بارز می شود، خطر ی از بابت آثار فوری موادی هم چون تریاک و هروئین را ندارند. به دلیل بروز افسردگی و خطر خود کشی مراقبت دائم لازم است.
آموخته ام که وقتی ناامید میشوم خداوند با تمام عظمتش ناراحت میشود وعاشقانه انتظار میکشد که به رحمتش امیدوار شوم .
داروهای موثر بر ناتوانی جنسی
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی
به نام خالقی که تنهاست ولی تنهایی را برای مخلوقاتش نمی پسندد
یکی از معضلات عصر حاظر ناتو انی جنسی در مردان و زنان می باشد. بدون تردید یکی از عوامل مهمی که منجر به طلاق می گردد این مسئله است. آمارها نشان داده است که 40% از طلاق ها در کشور ما این مسئله است و بعضی از آمارها 60% را بیان می نمایند. علل این معضل اجتماعی می تواند موارد زیر باشد:
ا- آلودگی هوا
2- بیماریها وداروهای مصرفی این بیماری ها ( افسردگی ، جنون ، مانیا و .......)
3- استفاده از غذاهای نامناسب ( فست فودها و غذاهای مشابه)
5- مصرف آب های آشامیدنی حاوی نیترات ، الکل ، سیگار و نوشابه های غیر استاندارد
6- مصرف لبنیات حاوی پالمیتات ، استئارات و ...
7- مواجه با امواج الکترومغناطیس (موبایل ، ماکروفر ، کارت های بانکی ، دانشجویی ، شناسایی ، تغذیه و .... درجیب)
8- مواجه شدن با کامپیوتر در همه جا و همه وقت
9 – مشاهدات فیلم های ماهواره ای غیر مجاز و استفاده از فضای مجازی در این ارتباط
10 استفاده از داروهای روان گردان ، باشگاهی و اینترنتی
با توجه به این معضل هر 2 سال یک بار کنگره ای تحت عنوان " خانواده و مشکلات جنسی " در بیمارستان میلاد تهران و یا سالن همایش های بین المللی رازی در تهران برگزار می گردد.
چند سال است که یک کلینیک معروف در خیابان ایتالیا در تهران تحت عنوان " کلینیک ناتوانی های جنسی " افتتاح گردیده است . این کلینیک در کنار بیمارستان مصطفی خمینی و وابسته به دانشکده پزشکی دانشگاه شاهد است.
در این مرکز آموزش لازم با دادن دارو( گیاهی و صناعی ) ، کتاب ، دستگاه ، درمان های روانی و ....... به افراد داده میشود.
ناتوانی جنسی چیست؟
گفته می شود که شایع ترین مشکل درمان نشده در جوامع مختلف ناتوانی جنسی است و تنها 1% افراد مبتلا به ناتوانی جنسی تحت درمان قرار می گیرند.
علل ایجاد ناتوانی جنسی مردان
یکی از علل عضوی، بیماری های قلبی عروقی می باشد که در آن جریان خون به داخل آلت کاهش یافته و شخص نعوظ کافی پیدا نمی کند. به علاوه گهگاه ورید ها که وظیفه احتباس خون در داخل آلت را به عهده دارند به خوبی عمل نکرده و شخص نمی تواند نعوظ خود را به مدت کافی جهت انجام نزدیکی پایدار نگه دارد. به این حالت ناتوانی جنسی وریدی می گویند. جراحی های وسیع لگنی که برای کنترل سرطان پروستات، مثانه و روده بزرگ به کار گرفته می شود، به علت اینکه جراح سعی در برداشتن کامل تمام بافت های اطراف سرطان را دارد، سبب صدمه به عروق و اعصاب مسئول ایجاد نعوظ گردیده و نهایتا" ناتوانی جنسی ایجاد می کنند.
علت پنهان ناتوانی جنسی همسران
آمارها نشان میدهد امروزه درصد زیادی از همسران به دلیل اختلالات و ناتوانی جنسی شریک زندگیشان، به بهانههای مختلف از ادامه زندگی مشترک سرباز میزنند. اختلالاتی که اغلب درمانپذیر بوده و اصل اساسی آن آگاهی از علل پیدایش و پشتکار در مهار و مداوای آن است.
صدمات نخاعی به علت مرکزیت این عضو برای انتقال دستورات مغزی به اعضای بدن می تواند سبب ناتوانی گردد.از مواد شیمیایی مؤثر در ایجاد ناتوانی جنسی باید به داروهای ضد فشار خون و داروهای عصبی و ضد افسردگی اشاره نمود. به این نوع، ناتوانی جنسی دارویی می گویند. البته در اینجا پزشک جهت ادامه یا قطع دارو توصیه لازم را خواهد نمود و قطع خودسرانه دارو عوارض دیگری را می تواند در پی داشته باشد. الکل نیز باعث آسیب کبدی، اختلالات هورمونی و صدمات رشته های عصبی گردیده و در بعضی از مواقع منجر به ناتوانی جنسی دائمیمی گردد.نارسایی کبد و کلیه نیز به علت ایجاد تغییرات هورمونی اغلب این عارضه را به دنبال خواهند داشت. بیماری عروقی قلب (نارسایی قلب، آترواسکلروز، نارسایی ریوی، نارسایی کلیوی، عوارض جراحی (پروستاتکتومی) و جراحی عروق، جراحی نخاع، پیوند کلیه ، تروما (آسیب دیسک، ضایعات نخاعی)، اختلالات اندوکرین و متابولیک (بیماری های هیپوفیز، تیروئید، آدرنال، دیابت، هیپرپرولاکتینمی، هیپوگنادیسم)، اختلالات نورولوژیک یا عصبی( MS، آسیب های مغز و نخاع، صدمات عروق مغز، نوروپاتی محیطی، نوروپاتی دیابتیک، ترمورها، کم خونی وخیم، سیفیلیس، مشکلات اورولوژیک مشکلات افسردگی، اعتیاد، داروها (آنتی کولنرژیک ها مانند آتروپین و هیوسین، سایمتدین، دیگوکسین، مدرها، داروهای ضدافسردگی، استروژن ها، اپیوئیدها، داروهای ضدفشارخون مانند آلفا بلاکرها، بتابلاکرها مثل ایندرال، بلاکرهای کانال سدیم مثل نیفدیپین،داروهای آنتی سایکوتیک، متوکلوپرامید و ...
تشخیص ناتوانی جنسی
بررسی سابقه پزشکی و گرفتن تاریخچه، معاینه بالینی جسمی، معاینه روانپزشکی و تست nocturnal penile tumescence (نعوظ در خواب)، بررسی های آزمایشگاهی مانند UA، CBC، کراتینین، BUN، FBS، کلسترول تری گلیسرید، HDL، LDL، هموگلوبین، تستوسترون سرم، پرولاکتین، TSH، T4، T3، FSH و ...
امروزه راه های مختلفی برای درمان ناتوانی های جنسی وجود دارد. مانند روان درمانی، دارو درمانی، دستگاه های خلأ و جراحی. که در ادامه به دارو درمانی این بیماری پرداخته می شود.
درمان:
تادالافیل(Tadalafil ):از دسته داروهای مهار کننده فسفودی استراز تایپ 5 می باشد. سایر اعضای این دسته داروهای سیلدنافیل و واردنافیل هستند.
تادالافیل در سال 2003 توسط FDA تأیید شد. این دارو به علت 36 ساعت طول اثر به weekend pill مشهور است.
یکی از مزایای تالادافیل نسبت به سیلدنافیل و واردنافیل ( طول اثر 4 تا 5 ساعت ) طول اثر آن 36 ساعت می باشد.
فارماکوکینتیکس: تاثیر بدن بر دارو
دارو را می توان همراه یا بدون غذا مصرف نمود. فراهمی زیستی( Bioavailibility )دارو متغیر است. میزان اتصال به پروتئین PB)) دارو 94% است.
متابولیسم دارو کبدی و از طریق سیتوکروم CYP3A4 می باشد.
نیمه عمر دارو 17/5 ساعت است. دفع دارو بیش از 60% از طریق مدفوع و بیش از 30% از طریق ادرار است.
داروهای سیلدنافیل، تادالافیل و واردنافیل از دسته مهارکننده های آنزیم فسفودی استراز تایپ 5 هستند.
( PDE5 inhibitors) و از تبدیل GMP ( گوانوزین منو فسفات)جلوگیری کرده و موجب افزایش cGMPمی شوند (cGMPتوسط گوانیلیل سیکلاز در اثر تحریک نیتریک اکساید NO تولید می شود ) افزایش cGMPباعث شل شدن عضلات و عروق آلت شده و موجب Erection )نعوظ) می شود.
این داروها محرک گیرنده های پاراسمپاتیک هستند و اثر فعالیت عروقی استیل کولین را تشدید می کنند.
راه مصرف
| شروع اثر | اوج اثر | طول اثر |
PO ( خوراکی) | فوری | نیم ساعت تا 6 ساعت | ناشناخته |
دوزاژ:
بالغین 10mg خوراکی به صورت تک دوز و قبل از فعالیت جنسی، محدوده دوزاژ 5-20 mg برپایه کارایی دارو و تحمل آن می باشد. ماکزیمم یکبار در روز می باشد.
داروها در چه موارد قدغن و منع مصرف دارند؟
1- وقتی بیماران داروهای زیر را مصرف می نمایند:
سایمتدین، سیزاپراید، ایترومایسین، کتوکونازول و کتوکونازول وایتراکونازول
این داروها تنبل کننده کبد بوده در نتیجه داروهای ناتوانی جنسی متابولیسم نشده و دوز آنها افزایش و عوارض آنها آشکار می گردد. غلظت پلاسمایی سیلدنافیل را افزایش می دهند.
2- مصرف همزمان نیترات ها ( به عنوان ضد آنژین صدری ) مانند نیتروگلیسرین، ایزوسورباید دی نیترات، ایزوسورباید مونو نیترات، پنتا اریتریتول تترا نیترات، آمیل نیتریت به ویژه با تادالافیل
نتیجه تداخل اخیر افت شدید فشار خون و تاکی کاردی رفلکسی ( افزایش ضربان قلب به علت کاش شدید فشار خون ) و شدیدتر شدن آنژین صدری و گاهی مرگ می شود.
3- آلفابلاکرها (آلفا بلاکرهای غیر انتخابی مانند فتتولامین، فنوکسی بنزامین . آلفا 1 بلاکر مانند پرازوسین، ترازوسین، این داروها برای کم نمودن فشار خون مصرف میشوند. در عضلات صاف عروق گیرنده های آلفا -1 وجود دارند که داروهایی آنها را تحریک و بر عکس داروهایی دیگر آنها را بلوک می نمایند.
4- مترونیدازول، گریزئوفولوین، ، فنوباربیتال، فنی توئین ، ریفامپین، وراپامیل، و الکل.
این داروها سبب اختلال نعوظ میشوند. این داروها عملکرد کبدی را تحریک و یا وقفه میدهند و در نتیجه سبب وقفه و یا تحریک بیش از حد نعوض میشوند.
5- ایزونیازید ( داروی ضد سل و تب مالت )، استاتین ( داروی ضد کلسترول) ، دگزامتازون (کورتون ) ، اتوسوکسماید( داروی ضد صرع ) و داروهای ضد آریتمی با داروهای مورد نظر ما تداخل دارند و مصرف همزمانی تبعات ناگوار به دنبال دارند.
عوارض جانبی:
در اشخاصی که به تالادافیل حساسیت دارند نباید مصرف شود و علائم آلرژی شامل بثورات جلدی، خارش، کهیر، تورم، گیجی و مشکلات تنقسی می باشند. سردرد،
فلاشینگ (قرمز شدن پوست )، احتقان بینی ، کمردرد، دردهای عضلانی، درد در اندام ها، اسهال، سوزش سر دل، عوارض شبه سرماخوردگی، تاری دید می باشد.
در صورت وجود بیماری قلبی ممکن است آنژین شدیدتر شده و حمله قلبی و مرگ ایجاد شود. در مواردی هم اختلالات کوری ناگهانی و کری ناگهانی گزارش شده است.
عوارض چشمی و قلبی تادالافیل و واردنافیل کمتر از سیلدنافیل می باشد.
سیلدنافیل ( ویاگرا):
ویاگرا نام تجاری داروی سیلد نافیل می باشد. در زبان غیر رسمی به آن ویتامین V هم می گویند.این دارو به مردانی که دچار اختلال نعوظ می باشند کمک میکند تا توانایی جنسی خود را بازیابند. و در واقع این دارو پایه اصلی تمامی داروهایی است که در این زمینه در بازار دارویی وجود دارد. قرص های این دارو آبی رنگ هستند که در یک طرف آن نام Pfizer(نام شرکت سازنده) و در طرف دیگر آن VGR xx به معنی دوز قرص است که 25 یا 50 یا 100 میلی گرم است.
ویاگرا اولین بار برای درمان آنژین صدری مورد استفاده قرار گرفت که طی آن افزایش erect شدن آلت تناسلی مردان مشاهده شد که از آن به بعد از 27 مارس 1998 به عنوان اولین داروی impotence در آمریکا استفاده شد.
تحریک جنسی موجب رها شدناکسید نیترو می شود. میزان اتصال این دارو به پروتئین های پلاسما 96 درصد است. نیمه عمر این دارو 4 ساعت می باشد. دفع این دارو عمدتا" مدفوعی است.
این قرص به راحتی و به سرعت از دستگاه گوارش جذب می شود. ویاگرا توسط آنزیم های کبدی متابولیزه می شود و کبد و کلیه در دفع آن نقش دارند. اگر به همراه یک رژیم غذایی پرچرب استفاده شود باعث کاهش جذب و سرعت اثر و غلظت آن در خون می شود.
این دارو به صورت قرص 1 ساعت قبل از تصمیم به مقاربت مصرف می شود و در طی یک ساعت نباید بیش از یک قرص مصرف شود.
در مورد اغلب بیماران درمان با قرص 50 میلی گرمی آغاز می شود. حتی در صورت استفاده از ویاگرا باز هم جهت ایجاد نعوظ احتیاج به تحریکات فیزیکی و ذهنی و تمایل بیمار با ایجاد نغوظ وجود دارد.
عوارض جانبی:
قلب و عروق: آریتمی بطنی- مرگ ناگهانی- MI- برافروختگی
سیستم اعصاب مرکزی سردرد- سرگیجه- خونریزی مغزی
: گوش و حلق و بینی: آبی رنگ دیدن اجسام- احتقان بینی (پرخونی بینی) فتوفوبی(کوررنگی) ،وز وز گوش
پوست: راش- خارش- تعریق
سایر ارگان ها :قرمزی و احساس گرما در صورت و قسمت فوقانی
ناراحتی معده ،آبریزش بینی ،عطسه های مکرر ،تغییرات بینایی
مصرف این دارو در موارد زیر قدغن است:
حساسیت مفرط و مصرف نیترات های ارگانیک
موارد احتیاط:
MI اخیر ، نارسایی قلبی ،بیماری کرونری
زخم پپتیک فعال ،اختلال کبدی یا کلیوی
تداخلات دارویی:
برخی از داروها باعث تغییر اثربخشی و عوارض این دارو می شوند، برای مثال داروهای قلبی حاوی نیترات، سایر داروهای مورد استفاده برای اختلال نعوظ، برخی داروهای ضد ایدز، سایمتدین، فنوباربیتال، کاربامازپین و ریفامپین با سیلدنافیل تداخل اثر دارند و مصرف همزمان آنها باید بسیار با احتیاط صورت گیرد. نیتروگلیسیرین یا داروهای نیتراتی مانند ایزوسورباید مونو نیترات و ایزو سورباید دی نیترات، قرص ها یا اسپری زیر زبانی نیتروگلیسیرین، نوارها و برچسب های نیتروگلیسیرین یا داروهای نیتراتی مانند ایزوسورباید مونو نیترات و ایزو سورباید دی نیترات، قرص ها یا اسپری زیر زبانی نیتروگلیسیرین، نوارها ،چسب های نیتروگلیسیرین
اگر از ویاگرا استفاده شود و درد قفسه سینه احساس شود بایستی به پزشک مراجعه شود.
سیلدنافیل مهمترین دارویی است که در بین این داروها در داروخانه های ایران وجود دارد و مصرف آن نسبتآ زیاد است.
توصیه مهم در مورد ویاگرا( سیلنافیل ):
1- استفاده از این دارو در افراد مسن، خصوصا" کسانی که از داروهای خاصی مثل نیترات ها استفاده می کنند، باید با نظر مستقیم پزشک مربوطه و تجویز او صورت گردد، در غیر این صورت می تواند مخاطره آمیز باشد. در صورتی که نعوظ بیش از 4 ساعت به طول انجامد، به دلیل احتمال آسیب به آلت تناسلی، مراجعه به پزشک ضروری است.
2- مصرف سیلدنافیل در بیماران مبتلا به اختلالات خونریزی دهنده یا زخم معده و دوازدهه بایستی با احتیاط صورت گیرد. در صورتی که در حین نزدیکی علائمی مثل منگی، گیجی، تهوع، یا دردهای قلبی (درد سینه، احساس فشار و سفتی سینه، کرختی، گزگز و درد قفسه سینه یا شانه و فک تحتانی) در مصرف کننده پدید آمد، از ادامه فعالیت جنسی باید خودداری کرد ..
3- مصرف بیشتر از یک قرص سیلدنافیل در روز توصیه نمی شود.
4- دارو را باید از نور و رطوبت در دمای زیر 30 درجه سانتیگراد ، درون جعبه دربسته نگهداری کرد.
5- با توجه به احتمال بروز عوارض قلبی شدید ناشی از مصرف این دارو توصیه می شود که تحت نسخه پزشک مصرف شود. مهم ترین توصیه این است: هیچ گاه از سر تفنن یا کنجکاوی این دارو را مصرف نکنید.
در فرصتی دیگر در مورد داروهایی که در ناتوانی جنسی خانمها موثر است بحث خواهیم نمود.
........................................................................................................................................................
دو قدم مانده به خندیدن برگ یک نفس مانده به ذوق گل سرخ
چشم در چشم بهاری دیگر.... تحفه ای یافت نکردم که کنم هدیه تان
یک سبد عاطفه دارم همه ارزانی تان
**********************************************************
معرفی کتاب از دکتر جعفری
بهمن 94
دارو درمانی در نوزادان و کودکان
بسمه تعالی دارو درمانی در نوزادان و کودکان
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی به نام نامی که نام ها از او نامیده شد. به نام عالمی که علم ها از او خروشیده شد.
به نام عاشقی که عشق ها از او جوشیده شد. کاربرد صحیح داروها در کودکان زندگی داخل رحمی انسان شامل دوره رویان (جنینی) یا embryonicو یا به عبارتی fetal و زندگی خارج رحمی مشتمل بر :
1- دوران نوزادی (pediatric)
2- بلوغ(adult )
3- سالمندی(Geriatric) میباشد. ما دارودرمانی در دوران های بارداری و اثر جنینی داروها و همچنین دارو درمانی دوران سالمندی را در مقالات قبلی مورد بحث قرار دادیم. دارو درمانی دوران طفولیت بنابر دلایل زی حائز اهمیت است: ای دوران خود مشتمل بر 3 مرحله زمانی با شرایط خاص آناتومی ، فیزیولوژی و ... می باشد. الف ) از بدو تولد تا پایان 30 روز که دوران Neonatal یا نوزادی نامیده میشود. ب) از یک ماه تا 12 ماه Infancy گفته میشود که بعضی از یک ماه تا 24 را به این نام Infancy ( نخستین مرحله رشد و تکامل ) میدانند. ج) مرحله toddler یعنی طفلی که تازه به راه می افتد. در این مراحل 3 گانه معمولا" به کودکان دارو از راه خوراکی تجویز می گردد و در این شیوه تجویز چند پارامتر مهم دخیل می باشد. حرکات دودی گوارشی ، آنزیم ها ، سرعت گردش خون ، بیماری ها و میزان اسیدیته و به عبارتی PH بسیار مهم هستند. مقدار داروی وارد شده به خون و به عبارتی میزان جذب دارو ( فراهمی بیولوژیک) برای تعدادی از داروها در کودکان و بالغین متفاوت است و این مسئله بایستی مورد توجه پزشکان اطفال ، پرستاران و مادران قرار بگیرد. در جدول زیر مقایسه میزان جذب را برای تعدادی از داروها ملاحظه می فرمایید.

در جدول فوق ملاحظه میشود که جذب 3 داروی استامینوفن ، فنوباربیتال و فنی تویین در نوزادان نسبت به بالغین کاهش و برعکس جذب آمپی سیلین و پنی سیلین - جی افزایش می یابد. دیازپام ، دیگوکسین و سولفونامیدها در 2طیف سنی طبیعی و جذب ویتامین های D و E در نوزادان با اختلال همراه است. جذب پوستی داروهای کورتیکوستروییدی (کورتون) در بیماری های پوستی مثلا" اگزمای حاد در اطفال بیشتر است. استفاده از اسپری آنتی بیوتیک های آمینو گلیکوزیدی( استربتومایسین ، جنتامایسین و .... ) وپلی میکسین ممکن است سبب ناشنوایی در اطفال بشود. نفتالین در اطفالی که آنزیم معروف گلوکز – 6- فسفات دهیدروژناز را ندارند یرقان و کم خونی همولیتیک را سبب می گردد. ترجیح داده میشود داروهایی مانند دیازپام از طریق روده ( Rectually) در کودک تجویز بشود. انتشار داروها در اطفال نسبت به بالغین متفاوت بوده و علت آن اختلاف در عوامل موثر بر توزیع داروها می باشد. این عوامل شامل : مایعات داخل سلولی ، آب بدن ، میزان چربی در بدن و درصد باندهای پروتینی می باشد. میزان مایعات درون سلولی در کودکان 50-25 درصد و آب بدن 85-60 درصد ، چربی 30-3 درصد نسبت به بزرگسالان کاهش داشته و میزان اتصال داروها به پروتئین ها در خون نوزادان نسبت به بالغین بسیار کم میباشد. کاهش آلبومین پلاسمایی سبب ایجاد عوارض داروهایی چون فنی تویین(داروی ضد تشنج) ، فنوباربیتال (خواب آور و ضد اضطراب ) ودیازپام (خواب آور و ضد اضطراب ) و آمپی سیلین می گردد. البته مصرف فنوباربیتال در نوزادان برای جلوگیری از یرقان وکرنیکتوروس ( اسیب سلول های مغزی با بیلی روبین) مفید است زیرا این دارو محرک آنزیم ها در کبد شده و در نتیجه متابولیسم بیلی روبین را سرعت بخشیده و به دفع آن کمک می نماید. مایع مغزی- نخاعی (CSF) و سد خونی مغزی(BBB) پارامتر مهم برای ورود داروها به مغز و نخاع می باشد. در مننژیت اطفال داروهای آنتی بیوتیک بایستی از موانع فوق عبور و وارد مغز بشوند. پنی سیلین ها ، سفالوسپورین ها ،ریفامپیسین و وانکومایسین از این موانع عبور در حالی که آنتی بیوتیک های آمینو گلیکوزیدی مانند جنتامایسین و استربتومایسین و همچنین تتراسیکلین ها ، اریترومایسین و کلیندامایسین کمتر از 2مانع فوق عبور می نمایند. بعضی مواقع جنتامایسین بایستی در نخاع تزریق گردد. در بیماری مننژیت سفالوسپورین های نسل سوم مناسب هستند زیرا قادر به عبور از موانع و سدهای بیولوژیک هستند. متابولیسم داروها در کبد و سایر ارگان ها در نوزادان و اطفال نسبت به بالغین متفاوت می باد و به راحتی انجام نمی گیرد در نتیجه بایستی مقدار و دوز دارو کاهش یابد. آنزیم های میکروزمال کبدی در متابولیسم داروها نقش بسزایی دارند. این آنزیم ها در نوزاد و کودک کم و تکامل نیافته اند. اعمال متابولیسم مانند اکسیداسیون و گلوکورونیداسیون داروها در سنین پایین کاهش میابد. سولفاتاسیون و د متیلاسیون در نوزاد و کودک به طور جدی کاهش میابد و بایستی متخصصین اطفال و ماماها به این مسئله عنایت جدی داشته باشند. فارماکوژنتیک نیز در دارودرمانی نوزاد و کودک مهم است . متابولیسم کلرامفنیکل در بعضی از نوزادان کاهش و خطر بروز تب خاکستری ( Gray – baby)را به دنبال دارد. در این سندرم خطرناک نوزاد و کودک با کلاپس قلب و عروق مواجه میشود. یکی از متابولیت های گزانتین در نوزاد تشکیل نشده در نتیجه نوزاد با آپنه تنفسی مواجهه می گردد. متابولیسم دارو های ضد صرع و ایزونیازید( ضدسل و تب مالت ) در کودکان در سنین 8-1 سال بیشتر از افراد بالغ صورت میگیرد. در دفع داروها نوزادان و اطفال مانن افراد بالغ عمل نمی کنند. عمل فیلتراسیون در گلومرول نفرون های کلیه 40-30 درصد نسب به بالغین کاهش دارد و همچنین ترشح در لوله های اداری 30 – 20 درصد بالغین می باشد. اطلاع در این مورد در تجویز داروهای خطرناکی چون دیگوکسین ، جنتامایسن و پنی سیلین – جی که سبب نارسایی کلیه میشوند بسیار مهم است. غلظت پلاسمایی و نیمه عمر داروها در نوزادان با افزایش همراه است. در جدول زیر نیمه عمر ند دارو در نوزادان و بالغین مقایسه شده است.

اختلال متابولیک در پاسخ دهی داروها در این دوره های سنی تاثیر گذار است. در دهیدراسیون جذب داروهای اسیدی کم میشود. در اسیدوز دیابتی دوز انسولین افزایش می یابد. در هیپوکسی جنتامایسین غیر فعال می گردد. در فقدان انزیم گلوکز 6 فسفات دهیدروژناز خطر هیپرترمیا و یرقان وجود دارد. شکل مصرفی داروها در این دوران الکزیر و سوسپانسیون بوده و این نکته خیلی مهم فراموش شود که آنتی بیوتیک ها در دوز نامعقول سبب ناشنوایی و نارسایی کلیه میگردند . دوز مصرفی داروها بایستی در کودکان کاهش یابد. پرستاران ، پزشکان ، ماما ها و والدین بایستی دوز داروهای مصرفی را بر مبنای قوانین ، فرمول ها محاسبه نمایند تا با خطر افزایش مقدار و دوز داروها مواجه نگردند. در پایان فرمول های روتین مورد استفاده برای محاسبات دارویی جهت نوزادان و کودکان مطرح ی گردد. تعیین دوزاژ دارو برای کودکان بر مبنای وزن، سن و یا سطح بدن (Body Surface Area) BSA میباشد. مطابق قانون یانگ دوز دارو برای کودک از کسر : 12+ سن کودک/ سن کودک ( سال ) ضرب در دوز بالغین محاسبه میگردد . قانونی به نام قانون کلارک وجود دارد که دوز دارو را بر حسب وزن کودک محاسبه می نماید. در این قانون دوز بالغین در کسر 60 / وزن کودک (کیلوگرم) حاصل می گردد (وزن فرد بالغ 60 کیلوگرم لحاظ میگردد). در بعضی کشورها مساحت بدن طفل در نظر گرفته میشود و برای تعیین دوز کسر مترمربع 7/1 / ( مترمربع ) سطح بدن را در دوز فرد بالغ ضرب می نمایند. بایستی توجه داشت که دوز دارو برای نوزادان و اطفال نمی تواند دوزی باشد که در کتب داروها وجود دارد .در کتب و بروشورهای دارویی عدد نوشته شده برای افراد بالغ بوده و لذا بایستی محاسبات دارویی به دقت انجام بشود. عدم رعایت این مسئله مهم مواجه شدن کودک را با سمیت ها و خطراتی جبران ناپذیر درپی خواهد داشت.
خدایا سپاس .......... خدایا من گنه کردم تو بخشیدی سپاس من ناسپاسی کردم و باز تو بخشیدی سپاس ارزانی ام تو بیش از پیش نعمت ها را سپاس شرمنده ام کردی مرا با ای همه لطف و صفا سپاس من خود ز خود غافل شدم دستم تو بگرفتی سپاس در ناامیدی ها دلم امید به رحمت میدهی باز هم سپاس از آخرین الطاف تو الکن شوم من از سپاس بهر دگر الطاف تو از پیش میگویم سپاس
دی 94
دارودرمانی در دوران بارداری ( بخش دوم)
بسمه تعالی
به نام خالقی که تنهاست ولی تنهایی را برای مخلوقاتش نمیپسندد
دارودرمانی در دوران بارداری ( بخش دوم)
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی
معرفی تعدادی از داروهایی که در بارداری به طور قطع خطرناک هستند :
- داروهای ضد فشارخون که آنزیم مبدل را درکلیه وقفه داده واز تشکیل آنژیوتنسین 2 ممانعت می نمایند مانند انالوپریل ، کاپتوپریل مصرف در 3ماهه دوم وسوم قدغن میباشد.
- باربیتورات ها( داروهای خواب آور و ضداضطرآب وضد تشنج) مانند فنوباربیتال
مصرف در 3ماهه اول ،دوم وسوم قدغن میباشد.
- دیازپام (والیوم) داروی خواب آور و ضداضطرآب وضد تشنج : مصرف در 3ماهه اول ،دوم وسوم قدغن میباشد.
- کاربامازپین ( داروی ضد صرع بزرگ ) : مصرف در 3ماهه اول قدغن میباشد.
کوکایین ، اتانول و هرویین : مصرف در 3ماهه اول ،دوم وسوم قدغن میباشد.
- کربنات لیتیم ( داروی ضد جنون ) و مترونیدازول ( آنتی بیوتیک اختصاصی) : مصرف در 3ماهه اول قدغن میباشد.
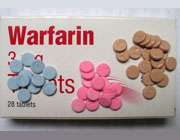
فنی تویین( داروی ضد آریتمی وضد تشنج ) ،استربتومایسین و تتراسیکلین (آنتی بیوتیک) ، وارفارین (ضد انعقاد)، والپروات سدیم ( داروی ضد صرع بزرگ و صرع کوچک ) مصرف در 3ماهه اول ،دوم وسوم قدغن میباشد.
.....................................................................................................................................................................................................................................
اثرات ناخواسته تعدادی از داروها بر جنین
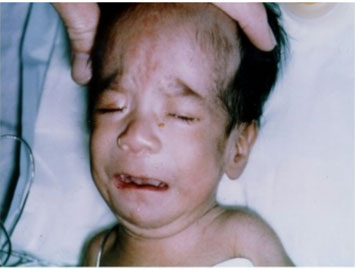
الف)کلرامفنیکل ( آنتی بیوتیک ضد حصبه) در 3ماهه سوم :سندرم طفل خاکستری( Gray baby syndrome)میدهد.
ب) باربیتورات ها در تمامی دوران بارداری : وابستگی و اعتیاد به دارو را سبب می گردد.
ج) هیدروکورتیزون وداروهای مشابه: سبب تغییر در جهره نوزاد می گردد.
د) دیازپام در تمامی دوران بارداری :وابستگی و اعتیاد به دارو را سبب می گردد.
(تصویر2: دیازپام و وابستگی واعتیاد).
ه) اتانول ( الکل اتیلیک) در تمامی دوران ها : سندرم جنینی الکل را به دنبال دارد. سندرم جنینی الکلدر مقاله قبلی مطرح گردید
اتانول و سندرم جنینی الکل).
و) هرویین و متادون در تمامی دوران ها : وابستگی و اعتیاد به دارو را در نوزاد سبب می گردد
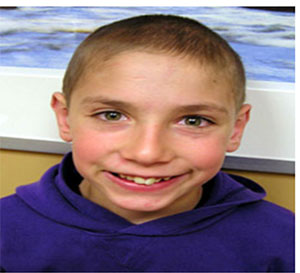
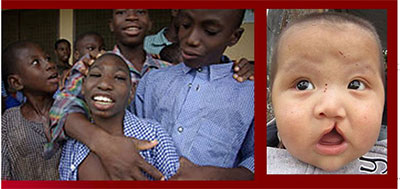
ز ) فنی تویین در تمامی دوران ها : سبب تغییر در چهره نوزاد می گردد.
(تصویر 5 فنی تویین و لب بریده)
ح) تتراسیکلیندر تمامی دوران ها : سبب رنگین شدن دندانهای شیری میگردد
ط) وارفارین در 3ما هه سوم : سبب خون ریزی در نوززاد می گردد.
............................................................................................................................................................................................................................
مصرف داروهای زیر در شیردهی قدغن میباشد.
هیدرات کلرال (داروی خواب اور) ، کلرامفنیکل ، دیازپام ، هرویین ، تئوفیلین ( داروی قلبی ریوی) ،کربنات لیتیم ،
.jpg)
پروپیل تیواوراسیل و یداید(داروهای موثر بر هیپو تیروییدی)، تتراسیکلین .
تتراسیکلین : رنگین شدن دندانها ( دندان قرمز ، آبی ، سبز و ... ).
کلرامفنیکل : سندرم طفل خاکستری( تصویر 8 سندرم طفل خاکستری)
دراین سندرم کودک به رنگ خاکستری درآمده و گردش خون طفل دچار کلاپس میگردد. فنی تویین : داروی مصرفی در تشنج وصرع ،اما مصرف آن در بارداری تغییر وحشتناک در چهره
صرع بزرگ که فنیتوین یکی از داروهای مصرفی این بیماران
مادر مصروع دربارداری فنی تویین مصرف نموده است.
سیگار و آسپیرین : زخم معده شیرخوار
کربنات لیتیم : نارسایی کلیه
باربیتورات : خواب آلودگی واعتیاد ایزونیازید : کمبود ویتامین پیرودوکسین
تریاک ومشتقات آن ( مرفین ، هرویین و متادون ) : سبب وابستگی میشود
دیازپام : سبب تجمع دارو در بدن شده که تجمع دارو در بدن طفل میشود. مادری که برای بیماریش ید رادیو رادیو اکتیو
مصرف نموده ودر عین حال شیر میدهد خطر بروز سرطان تیرویید را در کودکش چندین برابر می نماید.
مادرانی که شیمی درمانی میشوند و بیماری کلاژن و لوپوس اریتمتوس دارند وداروهای مربوطه را دریافت می نمایند از شیر نبایستی شیر بدهند.
..........................................................................................................................................................................................
سازمان غذا و دارو (FDA) داروها را بر مبنای اثرات بر جنین و مصرف به 5 دسته X,D,C,B,A تقسیم نموده است.
دسته A :مانندتیروکسین ، فولیک اسید. خطرات ناشی از مصرف این داروها در 3ماهه اول و سایر ماهها تایید نشده است.
دسته B : مانند پنیسیلین ها ،سفالوسپورین ها، استامینوفن و هیدروکلروتیازید
خطرات ناشی از مصرف این داروها در تمام دوران بارداری در بانوان و حیوانات دیده نشده است.
دسته C : مانند کلسیم بلوکرهاو داروهای ضد آریتمی
خطرات ناشی از مصرف این داروها فقط در حیوانات تایید شده و در خانمها گزارش نشده است.
دسته D : فنی تویین ، فنوباربیتال و والپروییک اسید.
خطرات مصرف این داروها در خانم ها تایید شده است و خانم ها در بیماری های حاد از آنها استفاده نموده آند.
دسته X: مانند استروژن ها.
خطرات مصرف این داروها در دوران بارداری خانم ها و حیوانات تایید شده است.
...................................................................................................................................................................................................................................
خدایا کمکم کن دیرتر برنجم ، زودتر ببخشم ، کمتر قضاوت کنم و بیشتر فرصت دهم .....................
بخاطر بسپاریم
همراهی خدا با انسان مثل نفس کشیدن است آرام ، بی صدا ، همیشگی . ...

آذر 94
دارودرمانی در دوران بارداری ، اثرات تراتوژنیک داروها
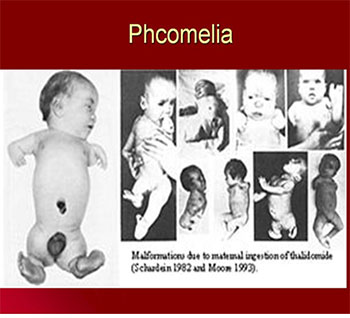


آبان 94



مهر 94
نانو داروها(Nano Drugs) وداروهای هوشمند
نانو داروها(Nano Drugs) وداروهای هوشمند
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی
این مقاله را با سخنی چند از بزرگان آغاز می نماییم :
ظرف که خالی باشد صدای بیشتری دارد. ویلیام شکسپیر
سعی نکن انسان موفقی باشی بلکه سعی کن انسان ارزشمندی باشی. انیشتن
دستانی که کمک میکنند پاک تر از دست هایی است که روبه آسمان دعا میکنند. کورش کبیر
من دریافته ام که ایده های بزرگ هنگامی که به ذهن راه می یابند که مصمم به داشتن چنین ایده هایی باشیم. چارلی چاپلین
به همه اعتماد داشتن خطرناک است ، به هیچ کس اعتماد نداشتن خطرناکترین. آبراهام لینکلن
اگر انسان ها در طول عمر خویش کارکرد مغزشان یک ملیونیم معده اشان بود اکنون کره زمین تعریف دیگری داشت. چارلی چاپلین
............................................................
سیستمهای دارورسانی که به صورت سنتی، چند دوزه و در فواصل زمانی مشخص توسط بیمار استفاده می شوند، نیازهای دارورسانی روز دنیا را جوابگو نمی باشند. در دنیای امروز با خیل عظیم داروهای پپتیدی و پروتئینی نوترکیب و آنالوگ هورمونها در بدن سروکار داریم که اکثر آنها با تکنیک های مهندسی ژنتیک ساخته شده اند. قسمت اعظم این داروها برای درمان بیماری های مهم وحیاتی مانند سرطان، دیابت و بیماریهای خود ایمنی و...مصرف می شوند. با توجه به خیل عظیم و گسترده داروهای حساس پروتئینی و پپتیدی، نیاز به طراحی سیستمهای دارورسانی جدید کاملا ضروری به نظر می رسد. با سیستمهای دارورسانی سنتی عملا هیچ کنترلی بر روی زمان، مکان و سرعت آزاد سازی دارو وجود ندارد، علاوه بر این غلظت دارو مرتبا در خون دارای نوساناتی به صورت دره و پیک می باشد و ممکن است از رنج درمانی فراتر برود و کارایی کمتر و عوارض جانبی بیشتر را موجب گردد. با سیستمهای دارورسانی نوین(Novel Drug Delivery Systems) که به آنها سیستمهای دارورسانی با آزاد سازی کنترل شده(Controlled Drug Delivery Systems) نیز گفته می شود، قادر خواهیم بود سه حوزه سرعت ، زمان و مکان آزاد سازی دارو را تحت کنترل در آورده و تعیین کنیم.
بطور کلی به سیستمهای دارورسانی کنترل کننده زمان و مکان آزاد سازی دارو اصطلاحا سیستمهای دارو رسانی هوشمند و خودتنظیم (Intelligent Drug Delivery Systems) گفته میشود.
بالغ بر بیست سال است که محققین فوائد بالقوه نانوتکنولوژی را در بهبود کیفیت سیستمهای دارورسانی و هدف درمانی دریافته اند. بهبود تکنیک های دارورسانی که باعث کاهش سمیت و افزایش کارایی داروها می شود، فوائد بالقوه زیادی برای بیماران به همراه دارد و بازارهای جدیدی را برای کمپانیهای داروسازی باز کرده است. یافته های جدید دیگر در زمینه سیستمهای دارورسانی نوین بر عبور دارو از سدهای فیزیکی بخصوصی مانند سد خونی مغزی تاکید دارد که این امر به منظور بهتر رساندن دارو به ارگان هدف و افزایش کارایی آن صورت می پذیرد. دسته عظیم دیگری نیز از مطالعات جدید در زمینه سیستمهای دارورسانی به یافتن راههای جانبی قابل قبول برای داروهای پپتیدی و پروتئینی غیر از راههای تزریقی و راههای خوراکی که به ترتیب باعث تخریب پپتیدی پروتئینی و زحمت بیمار می شود، می پردازد.
سد خونی مغزی (BBB) یا Brain Blood Barrier یکی از موانعی است که در انتشار دارو نقش دارد. اگر دارویی در چربی محلول باشد به سهولت از این سد عبور می نماید. داروهای قطبی ویونی معمولا توانایی عبوراز مغز و نخاع را نداشته ودر بیماری های مربوط به اعصاب مرکزی موثر نخواهند بود که به کمک این تکنولوژی ای معضل به حد اقل خواهد رسید.
بازار جهانی برای سیستمهای دارورسانی پیشرفته و جدید بیشتر از 9/37 بیلیون یورو در سال 2000 بوده است و در سال 2005 این مقدار به حدود 75 بیلیون یورو بوده است بازار سیستمهای دارورسانی نوین با سرعت سرسام آوری رو به جلو می رود، مخصوصا این پیشرفت در زمینه سیستمهای دارورسانی پپتیدی و پروتئینی حاصل مهندسی ژنتیک و دیگر درمانهای بیولوژیکی بسیار چشمگیر است.
نانوبیوتکنولوژی یک رشته پژوهشی جوان و به سرعت در حال توسعه می باشد که تلاقی بیوتکنولوژی و علوم نانو است، ترکیب این دو حوزه میان رشته ای باعث پیشرفت در حوزه های علم و مهندسی می شود. علی رغم اینکه نانوبیوتکنولوژی یکی از کلیدی ترین فناوری های قرن 21 شناخته می شود، هنوز در اوایل راه شکل گیری می باشد. حوزه های تحقیقاتی این رشته در حال تعریف بوده و چشم انداز آن در ارتباط با کاربردهای فناوری وسیع است. در حال حاضر، نانوبیوتکنولوژی با بکارگیری سیستم های زیست شناختی بهینه سازی شده از طریق تکامل، مانند سلول، اجزای سلولی، اسیدهای نوکلئیک و پروتئین ها، به دنبال ساخت نانو ساختارهایی با گروههای عاملی متشکل از مواد آلی و معدنی است. همچنین نانوبیوتکنولوژی، بهینه کردن ابزار و استفاده از آنها، که در اصل برای ایجاد و دستکاری مواد نانوساختار طراحی می شدند، جهت مطالعات پایه ای و کاربردی از فرآیندهای اساسی زیست شناختی را شامل می شود.
مقاله ی حاضر گوشه ای از کاربرد نانو تکنولوژی در پزشکی است. این مقاله سعی دارد فرصت های تحقیقاتی در زمینه نانو تکنولوژی در داروها را بیان کند. البته این نکته باید فراموش نشود که اکثر نانو داروها در مراحل اولیه ی کاربرد هستند و باید موانع بسیاری از سر راه آنها برداشته شود که این کار ممکن است سال ها و یا چند دهه زمان ببرد
اجزای سازنده بدن از مولکولهایی چون پروتئینها، اسیدهای نوکلئیک، لیپیدها و کربوهیدرات ها با خواص منحصربهفرد تشکیل شده است. اعمال فیزیکوشیمیایی داخل سلول ها و اجزای بدن در مقیاس نانو، کنترل و هدایت می شوند. بررسی ها نشان می دهد که تحقیقات در بخش نانوبیوتکنولوژی تاثیرات زیادی در حوزه های پزشکی، داروسازی، ژنتیک مولکولی و بیوتکنولوژی داشته و خواهد داشت؛مثلاً:نانوبیوتکنولوژی می تواند با فرمولاسیون جدید داروها و مشخص کردن مسیرهایی برای رهایش دارو، موجب بهینهکردن کاربرد و مصرف دارو شود. نانوذرات این امید را می دهند که دارو دقیقاً به بافت های مشخصی برسد.در ژندرمانی نیز با استفاده از داروهای نانو (نانوذرات)، می توان نوع خاصی از سلول ها را هدف گیری کرد. نانوذرات قادرند اسیدهای نو کلئیک را به سلول های مشخص و حتی جزء مشخصی از سلول (سیتوپلاسم یا هسته) و یا هر جا که لازم باشد، تحویل دهند.
همچنین تحقیقات نشان می دهد که استفاده از ابزارها و سیستم های نانوساختاری می تواند فرآیند آزمایشگاهی کنونی توالی ژن ها و تشخیص حالت ژن را بسیار کارآمد کرده و قطعاً تشخیص ساختار ژنتیک فردی، روش های شناسایی و درمان بیماری ها را دچار انقلاب خواهد کرد.
با توجه به اهمیت رشته های DNA در ژنتیک مولکولی و بیوتکنولوژی و با عنایت به اینکه DNA یک ساختار بسیار مهم و مناسب برای کاربردهای نانوتکنولوژی است، تحقیقات زیادی در مورد ایجاد اشکال پیوندی با استفاده از مولکول های DNA شاخه دار و پایدار انجام شده است.
این شاخه در توسعه تکنولوژی های جدید مربوط به تشخیص و درمان زودتر بیماری ها، تولید داروهایی هدفمند و با تاثیرات جانبی بسیار اندک، تولید محصولات اختصاصی بیوتکنولوژی در صنایع کشاورزی، تولید بیوسیستم ها، بیومواد نانوبیوسنسورها، دستگاههایی برای تشخیص و کاهش اثرات سلاح های بیوشیمایی و میکروبی، تکنولوژی های جدید مربوط الگوبرداری و تحلیل DNA، نانوبیوتکنولوژی نشان داده است که می تواند نقش اصلی را ایفا کند.
قطعاً توانمندیهای بدست آمده از این طریق در بالا بردن بهداشت جامعه و فرد و طولانی شدن عمر انسان ها، رفع تنگنا های موجود در تولید داروها و تولید مواد غذایی و مبارزه با سلاح های بیولوژیکی و تولید داروهای مربوط به درمان کامل سرطان، ایدز، آلزایمر و MS موثر است و بهعنوان یک فرصت در ایجاد توانمندی برای تولید سلاحهای جدید ژنتیکی و بیولوژیکی، وارد شدن به حریم خصوصی افراد (شناسایی بیماری های ژنتیکی و دست یابی به قابلیت های فردی و استعداد افراد) از طریق آزمایش های مرتبط با ژنومیک انسانی و ایجاد موجودات ناشناخته از طریق تولید DNA مصنوعی، به عنوان یک تهدید برای کشورها محسوب می شود،در نتیجه نانوتکنولوژی به عنوان انقلاب صنعتی آینده جهان، در حال تغییر وضعیت کنونی جهان است. در این میان به نظر می رسد که تاثیرات نانوبیوتکنولوژی به عنوان رشته ای که حیات موجودات زنده را دگرگون می کند، از اهمیت ویژه ای در بررسی پیا مدهای صنعتی و اجتماعی این انقلاب، برخوردار است. به نظر می رسد که برای بررسی فرصت ها و تهدیدهای نانوبیوتکنولوژی به دلیل اینکه ماهیتی بسیار پیچیده در پیشرفت تکنولوژی کشورها دارند، می باید دانشمندان، سیاستمداران و مردم هر کشور در مورد نانوتکنولوژی مطالعه کنند تا بتوانند با تحلیل صحیح از انقلاب آینده جهان، مسایلی که پیرامون فرصت ها و تهدیدهای نانوبیوتکنولوژی به وجود خواهد آمد را درک نمایند. باید به این نکته توجه داشت که تاثیرات نانوبیوتکنولوژی در همه نقاط جهان یکسان نبوده و بسته به میزان تحقیقات، سرمایه گذاری و تلاش سیاستمداران و اعتماد ملت ها، متغیر خواهد بود.در ایران وزارت بهداشت، درمان و آموزش پزشکی، در میان شاخههای مختلف کاربرد نانوتکنولوژی در پزشکی نیز اقدام به تعیین اولویت مشخص نموده است تا بتوان منابع محدود موجود را بر روی اهداف روشنی متمرکز ساخت. محور فعالیتهای تحقیقاتی وزارت بهداشت در حوزة نانو تکنولوژی، تشخیص و درمان سرطان با استفاده از تکنیکهای نانویی دارورسانی ( Drug Delivery ) قرار داده شده است.
دارو رسانی به سرطان بر مبنای علم نانو-بیوتکنولوژی
هنوز هم سرطان یکی از چالش برانگیزترین بیماری ها محسوب میشود.با گسترش دانش پیرامون این بیماری پیشرفت های زیادی نیز برای درمان آن صورت پذیرفته است. با وجود این، اثرات سمی داروهای شیمی درمانی همچنان یکی از معضلات درمان به شمار می آید زیرا این داروها غالبا بهطور غیراختصاصی عمل میکنند. در طول دو دههی گذشته سیستمهای دارورسانی نوینی ابداع شده اند که تا حدودی توانستهاند مشکلات مربوط به شیمی درمانی را مرتفع نمایند. از جمله این سیستمها نانوذرات حاوی ترکیبات آلی و معدنی هستند. برخی از این سیستمها هم اکنون راه خود را به بازار دارویی باز نموده اند و بسیاری دیگر مراحل پیش بالینی خود را می گذرانند. بسیاری از نانوذرات جدید معضل مقاومت سلولی به دارو را نیز برطرف نموده اند و عرصه ی جدیدی را در درمان سرطان فراهم کرده اند.
در حال حاضر عامل محدودکننده در شیمی درمانی سرطان، عدم انتخابی بودن داروهادر مقابل سلول های سرطانی است. به علاوه اغلب داروهای ضدسرطان شاخص درمانی (therapeutic index) کوچکی دارند که همین موضوع موجب بروز عوارض جانبی سمی داروها می شود. در طول شیمی درمانی برخی از سلول ها به درمان مقاوم می شوند که برای رفع این مشکل یا دوز دارو را در حین درمان افزایش می دهند و یا از چند دارو به طور هم زمان استفاده میگردد.اما با این تدابیر سمیت دارو نیز بیشتر میشود. برای کم کردن این عوارض و بهبود داروهای موجود، انواع سیستمهای دارورسانی توسعه یافته اند.
بسیاری از داروها شاخص درمانی (therapeutic index) کوچکی دارند. ایده آل وقتی است که شاخص درمانی بزرگ باشددر آن صورت عوارض سمی دارو به حد اقل میرسد. اگر ابعاد وخصوصیات فیزیکی دارو در اشل نانو باشد.دارو به خوبی به گیرنده مخصوص باند گردیده واختصاصی خواهد بود که این مسئله بکی از ویژه گی های داروی ایده آل می باشد.بنابر این باین تکنولوژی دستیابی به داروهای ایده آل آسان میگردد.
باپیشرفت هایی که در علم رسپتورولوژی صورت گرفته با شناسایی وکشف گیرنده ها در ارگان های مختلف بدن از هر حیث ، دستیابی به داروهای جدید کم خطر واختصاصی برای درمان بیماری های مختلف میسر خواهد بود.
بنابراین داروهای هوشمند در اختلالات عصبی ، هورمونی ، چشمی ، گوارشی و ..... تهیه ویا در دست تهیه است.خلاصه کلام آنکه این بخش یکی از بخشهای جالب در زمینه نانو تکنولوژی است که شامل شکلهای تحقیقاتی زیادی است. زمینههای گستردهای مانند روباتهای کوچک نانوربات ها (Nano robots) یا نانو بوتها (nanobots) نامیده میشود وجود دارد که تصور میشود با آنها بتوان عفونتهای بدن و سلولهای ناسالم را بهبود داد. در واقع با تزریق این نانو رباتها به بدن بافتهای آسیب دیده ترمیم میشوند.
پتـانسیـلهـای دیگـر در زمینـه کاربردهای این مواد عبارتند از مواد هوشمندی که مـیتـواننـد تحـریکات خارجی را حس کرده و برای وفق گرفتن با تغییرات محیطی خواصشان را دگرگون سازند، اینها ماشین های ملکولی هستند که می توانند مواد را اتم به اتم بسازند و مونتاژ کنندگان ملکولی هستند که می توانند ماشینهای ملکولی تولید کنند. در واقع این مباحث تئوریک است و امروزه هنوز طرحی در این زمینه به مرحله تجارتی نرسیده است
صنعت داروسازی از نقطه نظر دارو رسانی تاکنون از طریق فناوری نانو به دست آوردهای چشمگیری رسیده است. به علاوه از دیدگاه صنعت داروسازی در بخش دارورسانی این عنوان که فناوری نانو قابلیت در دسترس قرار دادن مواد را در مقیاس بسیار کوچک فراهم می کند بسیار حائز اهمیت می باشد.
در سیستم دارویی قدیم به علت غیر واقعی بودن دوز دارویی از لحاظ مقدار نیاز برای درمان، بسیاری از آن در دستگاه گوارش، گردش خون و بافت های واسط به هدر می رفت تا مقدار مورد نظر به سلول ها یا بافت های مورد نظر برسد که این داروهای جذب شده در طول مسیر ایجاد عوارض جانبی می کنند که اگر در حد خواب آلودگی باشد مزاحمتی برای بیمار ایجاد نمی کند حال آنکه در بیماری هایی چون سرطان و دیابت باعث ریزش مو و عوارض بسیاری خواهد شد یا تزریق های مکرر باعث دردناک شدن بافت ها می شود که برای بیمار غیر قابل تحمل می باشد. اما در سیستم دارورسانی نوین (نانو) راه حلی برای تمامی این مشکلات خواهد بود.
سیستم دارورسانی نوین (نانو) عبارت است از رساندن دارو در یک زمان معین و با دوز کنترل شده به اهداف دارویی خاص، این کار به نحو چشمگیری ایمن تر و بسیار مؤثر تر از پخش دارو در تمام بدن است. یکی از مشکلاتی که وجود دارد این است که اهداف در بدن بسیار کوچک و پراکنده می باشند. دارورسانی نوین عوارض ناخواسته را کاهش می دهد و دوزهای کمتری را مصرف می کند. استفاده از دارورسانی نوین می تواند، اجازه استفاده از روش های جدید درمانی را به ما بدهد مثلاً استفاده از داروهایی که غیر از مورد مصرف بسیار سمی می باشد. سیستم های دارورسانی برای اینکه قادر به رساندن دز مورد نیاز دارو در زمان معین به سطح هدف باشند از سیستم هایی طراحی شده نانومتری فعال یا غیرفعال استفاده می کنند، پس باید این گونه گفت گه گذر از گذرگاه نانوتکنولوژی برای رسیدن به اهداف نهایی دارورسانی الزامی است.
محققان نانو داروی ضد ویروس تولید کردند، بر اساس گفته دانشمندان یک شرکت دارو سازی در بوستون این نانو دارو در مطالعات حیوانانی بسیار کار آمد و موفق بوده است.
مرداد94
داروهای گیاهی و گیاهان دارویی مورد استفاده در اختلالات بیماری های گوارشی و تنفسی
داروهای گیاهی و گیاهان دارویی مورد استفاده در اختلالات بیماری های گوارشی و تنفسی
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی
زندگی صحنه ی یکتای هنرمندی ماست هر کسی نغمه خود خواند و از صحنه رود
صحنه پیوسته بجا ست. ..... خرم ان نغمه که مردم بسپارند به یاد.
در مقدمه لازم میدانیم به تفاوت های داروهای گیاهی وگیاهان دارویی پرداخته شود. داروهای گیاهی از گیاهان طی یک پروسه خیلی طولانی مدت شامل :
- شناسایی ، گیاه شناسی ، بررسی واریته ها، جمع آوری ، ثخلیص ، خشک کردن ، الک کردن، عصاره گیری ، جداسازی ، استخراج مواد موثر.
- اثر بر روی حیوان کامل ، اثر بر روی بافت ایزوله حیوان ، اثر بر بیماران داوطلب در حد کافی در صورت موفقیت بر حیوان و بافت های ایزوله حیوان .
- تجربه بر تمامی بیماران اعم از سن ، جنس ، نژاد ، سیاه ، سفید ، خانم باردار و مطالعات اپیدمیولوژِیک
- تهیه فرمولاسیون و اشکال مختلف )
بعد از این مراحل دارو وارد بازار شده وتوسط پزشکان نسخه میشوند ومورد استفاده قرار میگیرند.. هر کدام از پروسه های فوق حد اقل شش ماه تا 3سال زمان میبرند و موضوع رساله در کارشناسی ارشد و دکترای تخصصی (PhD) بوده و هست وبحث مفصلی دارند. ساخت داروها زمانبر و با هزینه زیادی همراه میباشند. درساخت داروها تمامی تخصص ها از علوم پایه گرفته تا علوم بالینی درگیر میشوند. در این پروسه دراز مدت شیمیست ، بیوشیمیست ، فیزیولوژیست ، فارماکولوژیست ، ایمنولوژیست ، میکروبیولوژیست ، پارازیتولوژیست در گیر هستند.همچنین پزشک ، پرستار ، ماما ، داروساز ، توکسیکولوژیست ، رادیو لوزست و پیرا پزشکان در این امر خطیر نقش دارند. در اجراء این پروسه به نقش متخصصین آمارحیاتی ، مهندسین پزشکی ، گیاه پزشکان بایسی توجه داشت واز همه مهمتر نقش بیماران داوطلب را نباید نادیده گرفت. در این پروسه طولانی حیوانات آزمایشگاهی به ویژه موش نقش بسزایی دارد. ساختار بدنی موش به ساختار انسان خیلی نزدیک است در نتیجه بیش از 90% تحقیقات پزشکی بر روی موش ها انجام شده وموش های آزمایشگاهی در خیلی از دانشگاههای دنیا مجسمه داشته و علت آن خدمت بزرگی است که ای حیوان به علم بشریت نموده است.
داروی گیاهی وهر داروی وارده به بازار جهانی تایید سازمان غذا ودارو ( FDA) را به همراه دارد.
بااین مقدمه ملاحظه می فرمایید که ساخت دارو راحت و یکشبه نبوده وکار یکنفر نیست. از بین داروهای گیاهی مصوب FDAکه تعداد آنها کم نیست چند مثال میآوریم.
***************
آتروپین

آتروپین : دارویی که از گیان تیره سولاناسه ( مثل رازیانه ، گوجه فرنگی، بادمجان و..) استخراج ودر اسهال ،اسپاسم دستگاه گوارش وتنفس مفید است .چشم پزشکان، متخصصین قلب وبیهوشی انرا در جراحی ها استفاده می نمایند. این دارو در رده داروهای اساسی هر کشور محسوب می گردد بدین معنا که دولت ها موظف به تهیه آن هستند.
دیگوکسین: یک داروی مهم قلبی است که برای نارسایی قلبی (CHF ) وقلب بزرگ حود 200 سال است که نسخه میشود وداروی خط مقدم برای نارسایی قلبی است. منشاء این دارو گل انگشتانه سفید است. تمامی شهر های شمال ایران این گیاه رویش دارد.
دیژیتوکسین : کار دیگوکسیین را انجام میدهد ومنشاء آن گل انگشتانه ارغوانی است. برای بیماران مبتلا به نارسایی قلبی ونارسایی کلیه ( RF (مورد استفاده قرار میگیرد.
مرفین: یک داروی ضد سرفه،شدید ضد اسهال شدید وضد درد شدید و مورد اسفاده در بیهوشی وجراحی قلب.
این دارو از آلکالویید های تریاک است که گیاه آن خشخاش است.
کربنکسلون : یک داروی مور بر زخم معده که منشاء آن شیرین بیان است. که سال ها خروارها از آن با قیمت کم صادر می گردد وبه کربنکسلون تبدیل وبا قیمت بالا وارد کشورها میشود . 
*********************
افدرین : دارویست برای تب یونجه (Hay Fever)، آسم احتقانی بینی واز یک گیاه چینی افدرا تولید شده است .

در اکثر بیماری ها داروی گیاهی تولید ویا در دست تولید است که این تولید یک پروسه زمانبر و طاقت فرسا میباشد.
گیاهان دارویی بر عکس داروهای گیاهی پروسه طولانی المدت تولید را نداشته وصرفا" بر حسب تجربه وبا استفاده از کتب پزشکی وطب سنتی توسط برخی پزشکان و افراد غیر متخصص تجویز وتوصیه می گردد.
در مصرف وتجویز گیاهان دارویی بایستی نهایت دقت واحتیاط صورت بگیرد وخطر تداخل های دارویی با داروها را در پی دارند که در فرصتی دیگر این تداخل های خطرناک را مقاله خواهیم کرد.
در مفالات پیشین به نقش واهمیت این داروهه مطالب زیاد نوشتیم وبه اقتصاد مقاومتی در این مور د اشاره داشتیم.
کار و تحقیق بر روی گیاهان دارویی به وفور وجود دارد در حالی که برای داروی گیاهی بستر تحقیق محدود است. امید میرود در آینده نه چندان دور داروهای گیاهی موثر و کم خطر توسط دانشجویان عزیز اساتید گرانقدر محققین جوان به موازات رادیو داروها ساخته و به سراسر دنیا صادر گردد. این کاری است که باید خیلی زود انجام بشود مسئولین محترم بایستی از هر گونه کمکی دریغ ننمایند به ویژه اگر بخواند در راستای اقتصاد مقاومتی گامی موثر بردارند. علاوه بر آن این مسئله صادرات گیاهان دارویی را به کل کشورهای دنیا سبب میگردد.امید است که دانشمندان کشورمان به زودیداروهای گیاهی هوشمند را در برنامه کاری خود داشته باشند در این رهگذر به تعدادی از گیاهان دارویی که توسط مردم به طور تجربی استفاده میشود اشاره می نماییم.
زغفران ، پیاز ، زالزالک ، گل مار و چهار کاسبرگ ... که به عنوان درمان برای بیماری پارکینسون ، عفونت ها ، دیابت ،آنژین صدری، فشار خون از این رده هستند.
پژوهشگران بر روی تعدادی از گیاهان دارویی در حال کار هستند ولی در مراحل میانی کار وپروسه مربوط قرار دارند.
تیم تحقیقاتی ما و همکاران ودانشجوییان جوان پژوهشگر بر روی این گیاهان کار نموده ودر حال کار هستند.
سعد کوفی ، کلم برگ ، بابونه ، و بومادران در اختلالات گوارشی نظیر اسپاسم ها و زخم معده در حیوان آزمایشگاهی کار و به نتایج مطلوب رسیده است.
بومادران 
 کلم برگ
کلم برگ
سیر ، پیاز در عفونت های ناشی از باکتری های گرم مثبت وگرم منفی ( مثلا" سالمونلا تیفی موریم که عامل حصبه است) نتایج خیلی خوب داده اند.
گیاه سیر همدان بر کاهش ضربان قلب و کم کردن افسردگی نتیجه درخشانی داده است.
گیاه زنیان ، صبر زرد ، با بونه قادر هستند علاءم سندرم قطع مرفین را به طور معنی دار کاهش دهند ولذا از آنها میتوان داروی ضد اعیاد به مرفین و مواد اپییوییدی تهیه نمود.
گل ختمی بعد از عصاره گیری دردرمان آسم ناشی از هیستامین در خوکچه هندی پاسخ داده است.
عصاره گل بنفشه الموت درد واسپاسم ناشی از تزریق فرمالین را کاهش داده است. ومحقیقین می توانند از این گیاه به یک داروی مسکن و ضد درد را تولید نمایند.
گیاه سنبل الطیب اثر خودش را در کاهش افسردگی دارویی نشان داده است .
گیاهان خار شتر ، سیر و مورت کازرون که توانسته اند دیابت ایجاد شده با استربتوزوسین را در حیوانات آزمایشگاهیکاهش دهند.
تمامی موارد در کنگره های داخلی و بین المللی ارائه و در مجلات و ژورنال ها به چاپ رسیده اند.
ملاحظه میشود گیاهان دارویی دردرمان اختلالات همه ارگان ها ( از جمله معده و ریه ) اثر بخش هستند.
عنایت داشته باشید که زخم معده و آسم بیماری های مهم دستگاههای گوارشی و تنفسی بود ه ودرمان پیچیده ای دارند.
در حیوانات آزمایشگاهی با هیستامین میتوان آسم و زخم معده ایجاد نمود. البته با آسپیرین در دوز بالا هم میشود زخم معده تجربی ایجاد و تحقیقات گیاهی را برای پیشگیری و درمان کار نمود.
اسامی همکارانی که در انجام پروژه های فوق نقش داشته اند عبارتند از:
دکتر عبدالکریم منصوری داروساز و فارماکولوژیست از دانشگاه جندی شاپور
دکتر محمد هادی کوچک پزشک و واستاد فارماکولوژیست از دانشگاه جندی شاپور
دکترمحمد رضا جلالی ندوشن استاد پاتولوژیست از دانشگاه شاهد تهران
اسماعیل عباسی کارشناس ارشد فیزیولوژی ادانشگاه علوم پزشگی قزوین
دکتر مینو شهیدی استادیار ایمنولوژیست از دانشگاه علوم پزشکی ایران
دکتر محمدرضا نیاکان استادیار میکروبیولوژیست از دانشگاه شاهد تهران
دکتر حسن جهانی هاشمی دانشیار آمار حیاتی از دانشگاه علوم پزشگی قزوین
دکتر سید روح ا... میری دانشجوی فوق تخصص مغز و اعصاب از دانشگاه تهران بیمارستان امام خمینی
میر اسماعیل موسوی مربی میکروبیولوزی از دانشگاه علوم پزشکی قزوین
دکتر سید شمسا شریعت پناهی عضو هیئت علمی دانشکده پزشکی دانشگاه شاهد بیمارستان مصطفی خمینی
دکتر رضا قره باغی دانش آموخته پزشکی از دانشگاه شاهد تهران
درمان دارویی بیماری های غده پروستات
درمان دارویی بیماری های غده پروستات
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی
مدرس فارماکولوژی بیمارستان بوعلی تهران
به نام حضرت دوست که هرچه هست از اوست اول بی ابتدا و آخر بی انتهاست.
پاتوفیزیولوژی
التهاب غده پروستات است که اغلب مجاری ادراری تحتانی و علایم مشکل جنسی و
اختلال در عملکرد جنسی مشخص می شود . ممکن است در اثر عوامل عفونی ( باکتری ، قارچ مایکوپلاسما ) ، یا سایر
مشکلات ( تنگ شدن مجاری ادراری ، هیپرپلازی پروستات ) به وجود آید . میکروارگانیسم
ها معمولاً از مجرای ادرار وارد پروستات می شوند .
4 نوع پروستاتیت شامل : پروستاتیت حاد باکتریایی ، پروستاتیت باکتریایی مزمن ، پروستاتیت
مزمن یا سندروم درد مزمن لگن (CP/CPPS) و پروستاتیت التهابی بدون علامت وجود دارند.
تظاهرات بالینی
1) نوع حاد با تب ناگهانی، درد پروستاتیک پرینه
، علایم شدید مجاری تحتانی ( دیزوری ، تکرر ادرار ، فوریت در ادرار کردن) مشخص شود
.
2) حدود 50% موارد پروستاتیت نوع
باکتریایی حاد به نوع باکتریای مزمن
پیشرفت می کند . بیماران با نوع باکتریایی مزمن معمولاً در بین دوره ها
بدون علامت هستند .
3) در نوع مزمن دارای درد ناحیه تناسلی
ادراری بوده ، ولی ادرار آنها فاقد باکتری است .
4) در نوع بدون علامت معمولاً به طور
تصادفی حین بررسی علت ناباوری بالارفتن PSA یا سایر اختلالات تشخیص داده می شود .
ارزیابی و یافته های تشخیصی
1) تجزیه ادرار شامل میکروسکوپی ، کشت ادرار و حساسیت .
2) شمارش کامل سلول های خون ( اگر بیمار ناخوشی حاد دارد ) .
3) بررسی الکترولیت ، نیتروژن اوره ( BUN ) اگر علایم انسداد ادراری یا احتباس ادراری وجود دارند .
4) بررسی های تصویربرداری ( اگر اختلال قابل توجه در دفع ادرار وجود دارد ) .
تدابیر طبی
هدف از درمان ، سرکوب ارگانیسم های مسبب می باشد . درمان اختصاصی بر اساس نوع
پروستاتیت و نتیجه کشت و بررسی حساسیتی ادرار می باشد . در بیماران با علایم حیاتی
متغیر ، سپسیس یا درد لگن ، افراد با سرکوب سیستم ایمنی یا مبتلا به دیابت یا
نارسایی کلیه ، بستری شدن ضروری است .
درمان دارویی
اگر در کشت باکتری یافت شود ، دارو ها از جمله تریمتوپریم - سولفامتوکسازول ( TMP-SMZ ) یا فلوروکینولون ( مثل سیپروفلوکساسین ) ممکن است تجویز شوند و
همچنین ممکن است جهت سرکوب عفونت ، درمان با آنتی بیوتیک ها با دوز کم استفاده شود.
اگر بیمار تب نداشته و بررسی ادرار طبیعی می باشد ، داروهای ضدالتهاب ممکن است به کار روند ؛ درمان با مسدود کننده های آلفا آدرنرژیک ( مثل تامسولین یا فلوماکس ) ممکن است برای شل کردن مثانه و پروستات به کار روند . درمان های حمایتی غیر دارویی ممکن است تجویز شوند ( مثل ورزش عضلات کف لگن ، درمان جسمی ، حمام در لگن و شل کننده های مدفوع ) .
تدابیر پرستاری
1) طبق دستور آنتی بیوتیک را تجویز کنید .
2) روش های راحتی را توصیه نمایید : مسکن ها ، حمام نشیمن برای 10 تا 20
دقیقه و چند بار در روز .
3) مایعات تا حد رفع تشنگی را تشویق کنید ، اما فرد را وادار به خوردن مایعات
نکنید ، زیرا میزان موثر دارو باید در ادرار حفظ شود .
4) پرهیز از غذا ها و نوشیدنی هایی که اثر دیورتیکی دارند یا موجب افزایش ترشح پروستات می شوند ( الکل ،
قهوه ، چای ، شکلات ، کولا و ادویه جات ) .
5) به بیمار بیاموزید که به طولانی مدت ننشیند تا احساس ناراحتی به حداقل برسد.
Prostate cancer(2
شایع ترین نوع سرطان در مردان ، سرطان پروستات است که دومین سرطان شایع منجر به مرگ و
میر در آمریکاست . احتمال ابتلای مردان آفریقایی آمریکایی به این نوع سرطان
، دو برابر سایر مردان است .
عوامل خطر شامل افزایش سن ، سابقه خانوادگی سرطان پروستات یا جهش ژن های BRCA2 ،BRCA1 و احتمالا مصرف غذاهای پرگوشت و فرآورده های لبنی پر چرب می باشد
. هورمون های آندروژن و استروژن نیز ممکن است در ایجاد آن موثر باشند . میزان
درمان با تشخیص به موقع زیاد است.
پاتوفیزیولوژی
سرطان پروستات زمانی روی می دهد که
میزان تقسیم سلولی بیش از رشد سلول باشد و این مساله به دنبال رشد کنترل نشده در
پروستات روی می دهد . بیشتر سرطان های پروستات
(95%) آدنوکارسینوما و چند کانونی هستند
( به عنوان مثال از بافت های مختلف پروستات منشا می گیرند .) سرطان پروستات ممکن است تهاجم موضعی داشته یا به غدد لنفاوی و استخوان متاستاز دهد .
تظاهرات بالینی
- عموما در مراحل اولیه بدون علامت است.
- احساس وجود ندول در محتویات غده
یا سختی و سفت شدن در ناحیه گسترده ای از لوب خلفی
- پیش از تشخیص اختلال در عملکرد
جنسی شایع است.
مرحله پیشرفته
ضایعه ای به سختی سنگ که بی حرکت و
ثابت است .
علائم انسداد در مراحل انتهایی
بیماری دیده می شود : سختی و تکرر ادرار ، احتباس ادرار ، کاهش جریان ادرار و کاهش
اندازه و نیروی جریان ادرار .
وجود خون در ادرار یا مایع منی ،
انزال دردناک .
علائم و نشانه های متاستاز شامل
درد پشت ، درد ران ، ناراحتی پرینه و مقعد ، آنمی ، کاهش وزن ، ضعف ، تهوع ، اولیگوری
و شکستگی های پاتولوژیک می باشند.هماچوری ممکن است نتیجه تهاجم به حالب یا مثانه
باشد.
ارزیابی و یافته های تشخیصی
توشه رکتال ( DREترجیحا توسط یک
معاینه گر در هر بار) و سطح آنتی ژن ویژه پروستات (PSA )
برای غربالگری
.
اولتراسوند ترانس رکتال (TRUS)، اسکن استخوان ، رادیو گرافی استخوان و MRI ، CT-scanلگن یا بررسی آنتی بادی های
منوکلونال ممکن است مفید واقع شوند .
تشخیص به کمک معاینات هیستولوژی بافت برداشته شده از طریق برش های ترانس اورترال
، پروستاتکتومی باز یا آسپیراسیون
سوزنی مسجل می شود .
انواع سلول تومور با استفاده از مقیاس Gleason درجه بندی می
شوند ، افزایش در امتیاز نشان دهنده ی تهاجمی تر بودن تومور است.
تدابیر طبی
درمان بر اساس امید به زندگی بیمار
، علائم ، احتمال عود بعد از درمان ، اندازه تومور، میزان PSA ، عوارض
احتمالی و ترجیحات بیمار متفاوت است . درمان می تواند طیفی از روش های عدم جراحی
تا جراحی ( مثل پروستاتکتومی ) داشته باشد .
تدابیر جراحی
درمان جراحی شامل پروستاتکتومی ، برش ترانس اورترال پروستات
(TUIP)، پروستاتکتومی رادیکال از طریق لاپاراسکوپی (روش لاپاراسکوپی روباتیک)
و برش غدد لگن (برای تعیین مرحله سرطان یا متاستاز میکروسکوپی ) می باشد .
پروستاتکتومی رادیکال به عنوان خط
اول درمان برای تومور های پروستات در نظر گرفته می شود که شامل برداشتن پروستات ، وزیکول
های مایع سمن ، وازودفران و چربی ، اعصاب و عروق خونی اطراف است .
ناتوانی جنسی و درجات متفاوتی از
بی اختیاری ادرار ممکن است به دنبال پروستاتکتومی رادیکال رخ دهد . کاهش ناتوانی و
بهبود پیامد ها در نوع لاپاراسکوپی قابل توجه است .
پرتو درمانی
تله تراپی ( پرتو درمانی خارجی EBRT ) درمان
انتخابی برای بیماران مبتلا به سرطان پروستات کم خطر است . سیستم رادیو سرجری رباتیک
کنترل شده با کامپیوتر در مطالعات بالینی برای سرطان پروستات بررسی می شود .
براکی تراپی ( کاشت داخلی ) ،
درمانی است که تنها در مراحله اولیه سرطان پروستات به کار می رود .
درمان های ترکیبی (براکی تراپی و EBRT ) با یا بدون هورمون درمانی ممکن است برای سرطان با خطر متوسط به
کار رود .
عوارض جانبی شامل التهاب مقعد ،
روده و مثانه ، اختلال حاد در عملکرد سیستم ادراری ، درد حین دفع ادرار و انزال ،
فوریت در دفع مدفوع ، اسهال و تنسموس ، التهاب ، خونریزی و فیستول مقعد ، هماچوری
بدون درد ، سیستیت مزمن ، اختلال نعوظ و به ندرت سرطان ثانویه مقعد و مثانه می
باشد .
هورمون درمانی
درمان سرکوب آندروژن ( ADT ) از طریق
جراحی ( برداشتن بیضه ها ) یا دارویی ( مانند دارو های آگونیست هورمون آزاد کننده
ی هورمون لوتئینیزه ) ( لوپرولاید و گوسرلین ) صورت می گیرد .
آنتاگونیست های گیرنده آنتی آندروژن
شامل فلوتامید ، بیکالوتاماید و نیلوتاماید ممکن است به کار روند .
هیپوگنادیسم مسئول عوارض ADT است که شامل گر
گرفتگی ، از دست دادن لیبیدو ،کاهش دانسیته استخوانی ( عامل استئوپروز و شکستگی )
، کم خونی ، خستگی ، افزایش بافت چربی ،
تغییرات چربی خون ، کاهش بافت عضله ، ژنیکوماستی ، درد نوک پستان ( ماستودینا ) ،
خطر دیابت ، سندرم متابولیک و بیماری قلبی عروقی می باشد
دیگر درمان ها
1- شیمی درمانی
2- دارو های مخدر یا غیر مخدر برای
کنترل درد ناشی از متاستاز استخوان استفاده می شوند .
3- تزریق خون برای حفظ سطوح
هموگلوبین در حد نرمال کافی است .
4- برای سرطان پروستات متاستاتیک و
بی پاسخ به هورمون درمانی ، استفاده از واکسن ضد سرطان سیپولئوسل-T .
5- درمان های آنتی آنژیوژنیک و ژن
درمانی همراه با سایر درمان ها .
5- انواع مختلف طب مکمل و جایگزین
هرچند اطلاعات در مورد اثر بخشی آنها کم است .
Benign prostatic hyperplasia(3
شایع ترین علت انسداد ادراری که درمیان مردان رخ میدهد. این بیماری هایپرتروفی خوشخیم پروستات نیز نامیده میشود. چون در طی این بیماری بافت غددی و استرومای پروستات دچار هیپرپلازی و نه هیپرتروفی میگردد لذا واژه هیپرتروفی خوشخیم پروستات یک اصطلاح غلط است و باید از عبارت هیپرپلازی خوشخیم پروستات برای توصیف این بیماری استفاده نمود .
با رسیدن به سن ۷۰ سالگی ، قریب به ۸۰٪ مردان درجاتی از BPH را خواهند داشت که ممکن است علایم ادراری آزار دهندهای را ایجاد کند . وزن پروستات در فرد بالغ سالم حدود ۲۰–۲۵ گرم و اندازه آن ۴×۲×۳ سانتیمتر است.
علت بیماری
آندروژن : تستوسترون و دی هیدروتستوسترون
(شکل فعال) با کاهش آپوپتوز و افزایش پرولیفراسیون سلولی .
استروژن: توسعه گیرنده آندروژن /
فاکتورهای رشد / فاکتورهای ژنتیک و خانوادگی .
تظاهرات بالینی
علایم انسدادی معمولاً زودتر بروز میکند و شامل تکرر ادرار ، احتباس ادرار ، کاهش
قطر و فشار جریان ادرار و قطره قطره شدن انتهای ادرار میباشد . در واقع این علائم
ناشی از تورم پروستات میباشند . در معاینه تورم پروستات
قابل بررسی است . سونوگرافی به تشخیص کمک مینماید
سیر بیماری
در طی فاز اولیه BPH، بافت پروستات شروع به
هایپرتروفی میکند . این عمل ممکن است بر میزراه فشار وارد کند ، بنابراین در
نتیجه انسداد مکانیکی اندازه لومن میزراه کاهش مییابد . به موازات افزایش فشار،
بیماران ممکن است اشکال در شروع ادرار کردن یا کاهش یا ضعیف شدن جریان ادرار را
تجربه کنند . برخی بیماران ممکن است حتی برای شروع ادرار روی مثانه فشار وارد کنند
.
به موازات بدتر شدن علایم ، مثانه تحریک میشود . تحریک مثانه فاز آخر BPH است . ماندن
ادرار در مثانه ممکن است سب افزایش حساسیت این عضو شود . حتی باقی ماندن مقدار کمی
ادرار در مثانه همراه با فشار وارده از طرف پروستات بزرگ شده ممکن است سبب پلی
آوری شود . البته این علایم ممکن است نشان دهنده بیماری های دیگری مانند
پروستاتیت ، سرطان پروستات و عفونت دستگاه ادراری نیز باشند . آزمایش دیجیتال
رکتال(DRE) و آزمون آنتی ژن اختصاصی
پروستاتPSA) ) برای رد بیماری های دیگر کمک کننده هستند .
درمان
درمان بستگی به شدت بیماری دارد . هدف
اصلی درمان BPH بهبود یا تخفیف علایم است.
هم چنین هدف درمان توقف پیشرفت بیماری و جلوگیری از عوارضی است که ممکن است در اثر
درمان نشدن BPH ایجاد شوند. انتخاب نوع
درمان به وسیله بیمار ارجحیت دارد؛ بنابراین بهترین درمان ممکن برای یک بیمار با
علایم خفیف و بدون شکایت باید شامل پایش PSA و DRE هم چنین توصیه هایی برای پیگیری در صورت بروز
علایم است. مشاوره با بیماران در مورد BPH برای آموزش آن
ها در ارتباط با تغییرات شیوه زندگی مانند اجتناب از نوشیدنی های حاوی کافئین
نزدیک به زمان خواب و مصرف دیورتیک ها در صبح به جای شب است.
درمان دارویی مرتبط با BPH اصولاً با
کاربرد دو دسته مختلف دارویی تکمیل میشود : آنتاگونیست های آلفا-
آدرنرژیک ( پرازوسین ، ترازوسین ، دوکسازوسین ، آلفازوسین و تامسولوسین ) و مهارکنندههای
۵-آلفا ردوکتاز )۵- (AR (فیناستراید و دوتاستراید
).
تستوسترون در بافتهای محیطی مانند پروستات به
وسیله ۵ آلفاردوکتاز(۵- AR ) به دی هیدروتستوسترون (DHT)
تبدیل میشود که نقش عمدهای در رشد طبیعی سلولهای
پروستات بازی میکند .DHT با بروز BPH، سرطان پروستات و آلوپسی آندروژنیک نیز همراه است. دو ایزوفرم ۵-AR
به نام های نوع ۱ و نوع ۲ وجود دارد. هر دو ایزوفرم
در بیماران مبتلا به BPH بیان میشوند؛ بنابراین با
مهار هر دو نوع ایزوفرم نتایج قابل توجه تری در درمان BPH
حاصل میشود.
از نظر درمانی، مهارکنندههای ۵-AR با اثر تحریکی تستوسترون
بر بزرگی پروستات تداخل میکنند بنابراین برای کاهش نمرات علایم و خطر احتباس حاد
ادراری(AUR) و مداخله جراحی مؤثر
هستند. البته برای دستیابی به نتایج سودمند نیاز به ماه ها درمان با داروهای این
دسته وجود دارد تا حجم پروستات کاهش یابد. دو عامل موجود در این دسته فیناستراید و
دوتاستراید هستند.
..................................................................................................................................................
یک چند به کودکی باستاد شدیم یک چند به استادی خود شاد شدیم
پایان سخن شنو که ما را چه رسید از خاک در آمدیم و بر باد شدیم
به پایان آمد این دفتر حکایت همچنان باقیست
