Therapeutics Index & THERAPEUTIC DRUG MONITORING
Ti & TDM
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی
مدرس فارماکولوژی بالینی بیمارستان بوعلی تهران
عشق با تو آغاز شد کلاس خاطره ها با یاد تو جان گرفت تو در سپیدی برگ های دلمان جریان داری
تو بودی و کوله باری از مهر ما بودیم و تشنگی در وادی محبت تو ما بودیم و خانه های دلمان در آستانه چلچراغی از مهربانی است بر لبت نور بود و دل ما کویر تاریکی
قطره قطره بر سطح ترک خورده زمین دلمان باریدی و علم در ما جوانه زد
نگاهت ، مکتب عشق بود و ما مکتب نشین چشم هایت بودیم ما دست در دست تو نهادیم تا راه پر پیچ و خم
زندگی را با تو گام بر داریم
دل به دل ما سپردی و گرمای وجود ت را در سرمای تمام فراز و نشیب ها همراه مان کردی تا در یخ بندان جهالت در جا نزنیم
چراغ دانشی که در دست ماست ، روشنایی از تو دارد معلم . تهنیت روز معلم بر معلمان دیار مان.
تقدیم به تمامی اساتید بزرگوار
.........................................................................................................................
شاخص درمانی: Ti
منظور از شاخص درمانی نسبتTD50 به ED50 است که از منحنی دوز – پاسخ کمی بدست می آید.شاخص درمانی معیاری برای ایمنی یک دارو است زیرا یک داروی بسیار ایمن، یک دوز سمی بسیار بزرگ و یک دوز موثر کوچک دارد.
پنجره درمانی یا THERAPEUTI WINDOW
پنجره درمانی که معیار کاربردی تری برای ایمنی یک دارو است به دامنه دوز بین حداقل غلظت یا دوزدرمانی و حداقل غلظت یا دوزسمی گفته می شود.
مثال: اگر حداقل غلظت پلاسمایی درمانی تئوفیلین 8 میلی گرم در لیتر باشد واثرات سمی در غلظت بالاتر از 18 میلی گرم در لیتر مشاهده شود پنجره درمانی 18-8 میلی گرم در لیتر می باشد.
داروهایی با شاخص درمانی باریک:
به دارویی گفته می شود که بین دوز درمانی دارو و دوزی از دارو که منجر به اثرات سمی می شود و اختلاف کمی وجود دارد.
برای مصرف بی خطر این دسته از داروها می بایست غلظت خونی دارو در کنار اثر بخشی آن پایش شود. پایش این داروها علاوه بر این که کمک می کند تا اطمینان حاصل شود دارو به حد درمانی رسیده است، کمک می کند تا میزان وقوع سمیت دارو به حداقل برسد.
برخی از ترکیبات مانند فنتانیل 33000:1 یا حتی دیازپام با عدد 2100:1 شاخص درمانی وسیعی دارند وتقریباً بی خطر هستند.
برخی دیگر از داروها مانند بی حس کننده های موضعی، محرک ها و اتانول با اعداد15:1 و 10:1 خطر کمتری دارند.
گلیکوزیدهای قلبی و دیگوگسین دارای شاخص درمانی باریکی، تقریباً 2:1 هستند.

اغلب جایگزینی داروهای تجاری با شاخص درمانی وسیع با نمونه های ژنریک آن بدون مشکل خاصی ممکن است. ولی جایگزینی فرم های تجاری یک دارو با یکدیگر یا با اشکال ژنریک آن، به شرط باریک بودن شاخص درمانی دارو، می تواند خطرساز باشد و به جای ایجاد اثرات درمانی در بیماری ها، سبب بروز عوارض سمیت ناشی از دارو می شود.داروهای معروف پرخطر که شاخص درمانی خیلی کوچک دارند وبایستی در درمان نهایت دقت در دوز ومقدار آنها مد نظر قرار بگیرند مثال داروهای جدول زیر که فاصله دوز درمانی ودوز سمی این داروها بسیار کم است.
کاربامازپین داروی ضد تشنج
THERAPEUTIC DRUG MONITORING مانیتورینگ وتعیین غلظت پلاسمایی داروها
پایش دارو در خون که به اختصار تی دی ام گفته می شود با بیش از پنجاه سال سابقه تحقیقاتی در سال های اخیر به طور جدی به حیطه درمان ورود پیدا کرده تا جایی که در کشورهای پیشرفته برای تعداد معینی از داروها به یکی از ارکان درمان تبدیل شده است.تصاویری از دستگاههای مانیتورینگ داروها را ذیلا مشاهده مینمایید.

اندازه گیری میزان دارودر خون و تفسیر آن با محاسباتی که در آن ویژگی های دارو و شرایط بیمار هر دو در
.نظر گرفته می شود، صورت می گیرد.
وقتی از ویژگی دارو و شرایط بیمارسخن می گوییم،یعنی رفتار دارورا در بدن پیش بینی می کنیم.
ویژگی هایی مثل سمیت بالای یک دارو،شایع بودن عوارض،تداخلات دارویی وپارامترهایی مانند سن،بیماری زمینه ای،بارداری و...این دقت و سخت گیری را می طلبد.
رفتار دارو
از زمان ورود به بدن باید مراحل مختلفی را پشت سر بگذارد. به عبارتی باید جذب و توسط خون و مایعات در بدن حمل و توزیع شود تا به بافت هدف رسیده، اثر مورد نظر را برجای گذارد.دارو در مرحله متابولیسم، تغییرات مختلف را می پذیرد که این تغییرات ممکن است، قبل یا بعد از اثر بر بافت هدف رخ دهد. سپس در مرحله دفع بدن را ترک می کند. برای آن که این ورود و خروج تا حد امکان تحت کنترل، ایمن و اثر بخش باشد، ارگان ها و مکانیسم های هوشمند و متعددی در بدن وارد عمل شده، مراحل مختلف این روند را کنترل می کند
هرگونه تغییر در هر کدام از مراحل جذب، توزیع، تغییرات ممکن است، قبل یا بعد از اثر بر بافت هدف رخ دهد. سپس در مرحله دفع بدن را ترک کند. برای آن که این ورود و خروج تا حدامکان تحت کنترل، ایمن و اثر بخش باشد، ارگان ها و مکانیسم های هوشمند متعددی در بدن وارد عمل شده، مراحل مختلف این روند را کنترل میکند.هرگونه تغییر در هر کدام از مراحل جذب، توزیع، متابولیسم و دفع می تواند رفتار دارو را در بدن ما تغییر دهد.
پس سلامت و عملکرد صحیح ارگان ها و مکانیسم های بدن نیز باید کنترل شود. ویژگی های فردی مثل حساسیت، ناسازگاری، تاثیر ناپذیری و در روش های کاملاً پیشرفته، ویژگی های ژنتیکی هم در تفسیر نتایج و اتخاذ تصمیم صحیح برای ادامه درمان مهم اند و گروهTDM باید از تمام پارامترهای ممکن برای رسیدن به بهترین رژیم دارویی با کمترین عارضه استفاده کند

TDM در مورد چه داروهایی کاربرد دارد؟
به طور معمول بسیاری از داروها را با توجه به نتایج فیزیولوژیک آنها ارزیابی می کنیم. مثلاً اثر داروهای پایین آورنده فشار خون را با اندازه گیری فشار خون، اثر داروهای پایین آورنده قند یا چربی یا انعقاد خون را با اندازه گیری قند یا چربی و یا زمان انعقاد خون ارزیابی می کنیم و به این ترتیب می توانیم از کارایی یا دوز مناسب داروهای مورد استفاده اطمینان پیدا کنیم.به عبارت ساده تر آثار دارو به روشنی پزشک را در تعیین دارو و دوز دارو هدایت می کند.
درحالی که برای بعضی از داروها یا اساساً روشی برای پایش عینی علایم وجود ندارد یا روش از حساسیت لازم برخوردار نیست در مورد این گروه از داروها می توان با اطلاع از غلظت دارو در خون بیمار به صحیح بودن رژیم دارویی پی برد

یکی از کاربردهای تی دی ام در مورد داروهایی است که سمیت بالایی دارد. به طور کلی برای آن که اثر درمانی یک دارو و موفقیت در درمان بروز کند لازم است دارو در خون به محدوده معینی از غلظت برسد.بدیهی است در صورتی که غلظت دارو در خون کمتر از میزان لازم باشد دارو بی اثر است و در صورتی که از سقف مجاز این محدوده بالاتر برود،مسمومیت دارویی ایجادمیشود.
البته در تمام داروها احتمال ورود به منطقه سمی وجود دارد اما داروهایی که اصطلاحاً سمی تر هستند غلظت درمانی آنها به غلظت سمی آنها نزدیک است.
بنابراین بیمار را بیشتر و سریع تر در معرض خطر مسمومیت قرار می دهد و به همین دلیل پایش این داروها از اهمیت بالایی برخوردار است.به این ترتیب و با توضیحات مختصر فوق، برخی داروهای قلبی و اعصاب، ضد تشنج ها، آنتی بیوتیک های مشخص و ... در دستور کار TDM قرار می گیرد.
TDM به روند درمان چه کمکی میکند؟
به کمکTDM می توان از بروز سمیت دارو پیشگیری یا احتمال آن را ارزیابی کرد.مثلاً در شرایطی که دفع دارو دچار اختلال باشد، غلطت دارو در خون و به تبع آن بروز عوارض و احتمال مسمومیت بالا می رودیا در صورت زیاده روی در مصرف دارو( OVER DOSE) به طور اتفاقی یا عمدی – اندازه گیری دارو در خون این امر را برای درمانگر روشن می کند و او می تواند صحیح تر و سریع تر درمان را آغاز کند. از طرف دیگر در صورتی که خطا در تجویز دارو یا نسخه پیچی اتفاق افتاده باشد. درمانگر رااز کم وکیف آن مطلع می سازد.
از سوی دیگر تی دی ام از دارو و درمانی بی اثر پیشگیری می کنیم. زیاد پیش آمده که دارو در بدن بیمار به اندازه لازم تامین نمی شود. برای مثال دوز ناکافی، ضعیف و نامناسب بودن جذب دارو، بالا بودن دفع دارو به هر دلیل، تداخل دارویی و ... در این حالت پیشرفت نکردن درمان در حالی که بیمار در حال دریافت دارو است، پزشک را سردرگم می کند و وی را در برابر این پرسش ها قرار می دهد که آیا دوز دارو ناکافی است؟ آیا دارو باید با داروی قوی تر جایگزین شود؟ آیا داروی جدیدی باید به نسخه دارویی بیمار اضافه شود؟
در بسیاری از موارد و بدون استفاده ازTDM پزشکان می بایست به حدس و گمان متوسل شوند. درحالی که به شیوه علمی می توان از اصول آنالیز آزمایشگاهی، داروسازی بالینی و فارماکولوژی به منظور هدایت روند درمان استفاده کردتا با بهره گیری از مدارک و کاردرمانی گروهی، بهترین نتیجه در درمان بیماران حاصل شود به این ترتیب که با انجام آزمایشTDM اگر میزان دارو در خون ناکافی بود، دوز را تا رسیدن به سطح مطلوب درمانی تصحیح می کنیم. اما اگر دارو در بدن بیمار موجود بود ولی اثر درمانی مورد نظر مارا نداشت بدون اتلاف وقت دارو را عوض می کنیم وبا اطمینان به سراغ گزینه بعدی میرویم.
TDM در چه گروه هایی از بیماران مهم تر است:
در بیماران پرخطر و آسیب پذیر که به هر دلیل درمان آنان خطیر و پیچیده تر است، اهمیت پایش دارویی بیشتر می شود.
این گروه ها شامل نوزادان ( به ویژه نوزادان نارس ) ، خانم های باردار، سالمندان، بیماران مبتلا به بیماری های زمینه ای خاص- مانند بیماری های کلیوی، متابولیسمی و همچنین بیمارانی هست که درحال مصرف چند نوع دارو به طور همزمان هستند.
در خانم های باردار به دلیل تغییرات متابولیک و فیزیولوژیک، شامل تغییر در جذب، متابولیسم، دفع، حجم توزیع، غلظت پروتئین پلاسماو ... و در نوزادان به ویژه نوزادان با شرایط ویژه مانند نوزادان بستری در بخش آی سی یوی نوزادان( NICU ) مانیتورینگ دارویی از ارزش بالایی برخوردار است.
............................................................................................................................
آنقدر قوی باشکه نتوانی رها باشی وآنقدر عاقل که برای چیزی که شایسته توست صبر کنی.
Be strong enough ti let go And wise enough to waight for what you deserve.
امید دارویی است که ........... شفا نمیدهد ......... ولی درد را ............. قابل تحمل می کند ...............
خدایا کمک کن سبب درمان باشیم نه باعث درد ، حضورمان همراه آرامش باشد نه ناقل نا امیدی
عشق را پرورش دهیم ونه نفرت را . آمین
سرطان های دستگاه گوارش
دکتر حسین جعفری عضو هیئت علمی دانشگاه آزاد اسلامی واحد پزشکی تهران گروه فارماکولوژی
مدرس فارماکولوژی بالینی بیمارستان بوعلی تهران
با دیدن جلوه های خداوند در فصل بهار، بیش از پیش به عظمت و مهر خداوندی پی می بریم.کمتر از طبیعت نباشیم، ما نیز دگرگون شویم.
سرطان چگونه آغاز میشود؟!
سرطانها همگی از یک اختلال در سلولهای بدن آغاز میشوند. سلولها در حالت طبیعی رشد میکنند و تقسیم میشوند سپس بسته به نیاز بدن سلولهای قدیمی از بین میروند و سلولهای جدید جایگزین آنها میشوند اما گاهی اوقات این روند دچار اختلال شده و خطر سرطان مطرح میشود. به این ترتیب که سلولهای قدیمی از بین نمیروند و سر جای خود باقی میمانند یا اینکه سلولهای جدید زمانی تشکیل میشوند که بدن به آنها نیازی ندارد. این سلولهای اضافه تودهای را تشکیل میدهند که تحت عنوان غده یا تومور شناخته میشود. تومورها ممکن است بدخیم یا خوشخیم باشند.
تومورهای خوشخیم باعث سرطان نمیشوند و معمولا بعد از خارج شدن از بدن مجددا رشد نمیکنند. همچنین به بافتهای مجاور و بخشهای دیگر بدن نفوذ نمیکنند اما تومورهای بدخیم میتوانند به بافتهای مجاورشان منتقل شوند. سلولهای سرطانی همچنین میتوانند از تومورهای بدخیم جدا شده و وارد دستگاه لنفاوی یا جریان خون شوند و تومورهای جدیدی را در اندامهای
دیگر ایجاد کنند که به این حالت متاستاز گفته میشود.
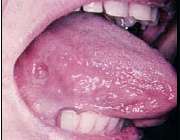
سرطان دهان
سرطانهایی که در نواحی لب، لثه، زبان یا مخاط دهان ایجاد میشوند، در این دسته قرار میگیرند. این سرطانها معمولاً در افراد بالای ۴۰ سال ایجاد میشوند و احتمال بروز آنها با بالا رفتن سن افزایش مییابد.
این سرطانها بیشتر مردان را گرفتار میکنند ولی با وجود افزایش استعمال دخانیات در زنان ممکن است این نسبت تغییر یابد. سرطانهای دهان بهراحتی قابل تشخیص هستند. علایم اولیه سرطان بهراحتی قابل مشاهده یا لمس است.
هرگونه زخم یا تورم در ذهان یا وجود توده در گردن که بیشتر از دو هفته باقی بماند، باید توسط پزشک مورد بررسی قرار گیرد. گرچه بیشتر این علائم مربوط به سرطان نیستند مراجعه به موقع به پزشک میتواند باعث نجات جان بیمار شود.
سرطانهای دهان در صورتی که در مراحل اولیه تشخیص داده شده و درمان شوند، شانس زیادی برای بهبود کامل دارند. گرچه هنوز علت اصلی سرطانهای دهان شناخته شده نیست، تحقیقات نشان داده است که بیشتر این سرطانها توسط عواملی که با روش زندگی ارتباط دارد، ایجاد میشوند. بیمارانی که زیاد سیگار میکشند یا تنباکو میجوند و افرادی که مشروبات الکلی به مقدار فراوان مصرف میکنند، در معرض خطر بیشتری برای ابتلا به سرطانهای دهان هستند. علاوه برآن، افرادی که مدت طولانی در آفتاب میمانند، احتمال بیشتری برای ابتلا به سرطان لب دارند. تغییرات مختصر در روش زندگی مثل عدم استعمال دخانیات و مصرف الکل و محافظت از تابشهای نور آفتاب میتواند باعث کاهش احتمال ابتلا به سرطان دهان شود.
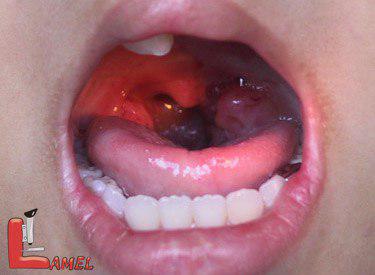
محل سرطان دهان
شایعترین محلهای ایجاد سرطان دهان، لب پایین، زبان، کف دهان و لثهها است. همچنین در نقاطی مثل اطراف لوزهها، غدد بزاقی دهان و سطح داخلی گونهها ممکن است سرطان ایجاد شود. اگر سرطانهای این نقاط تشخیص داده نشود و بهموقع درماننشود، سلولهای سرطانی به غدد لنفاوی گردن و استخوانهای فک انتشار مییابند.
منشأ سرطان دهانبین ۹۰ تا ۹۵ درصد انواع سرطانهای دهان از سلولهای سنگفرشی که سطح داخلی دهان را میپوشانند، منشأ میگیرند. وقتی که رشد این سلولها از کنترل خارج شود، سرطانی را ایجاد میکند که به آن کارسینوم اسکواموس یا «سرطان سلولهای سنگفرشی» میگویند.
بیشتر زخمها، تودهها و لکههای سفید و قرمزی که در دهان یا اطراف لب دیده میشوند، سرطان نیستند و اغلب به دنبال گازگرفتن زبان، واکنشهای بیش حساسیتی، عفونتها و دندانهای خراب ایجاد میشوند. اگر این تحریکها در عرض دو هفته بهبود نیابد، باید توسط پزشک پیگیری شود.
علل سرطان دهان
تعداد زیادی از سرطانهای دهان (۷۵ تا ۷۰درصد) در اثر استعمال دخانیات، مصرف طولانی مدت تنباکوی غیراستنشاقی یا مصرف الکل همراه با استعمال دخانیات ایجاد میشود. تماسهای مکرر با نورخورشید میتواند باعث ایجاد سرطان لب پایینی شود. همچنین تحریکهای مزمن توسط دندانهای خراب در موارد نادری ممکن است به سرطان دهان منجر شود.
تنباکو
میزان مرگومیر ناشی از سرطان دهان در افراد سیگاری چهار برابر بیشتر از افراد غیرسیگاری است. احتمال ابتلا به سرطان دهان در افرادی که تنباکو میجوند بیشتر از افراد عادی است. پیپ و سیگار هر دو باعث سرطان لب میشوند.
وقتی که مصرفکنندگان دخانیات همزمان الکل نیز به مقدار زیاد مصرفکنند، احتمال ابتلا به سرطان باز هم افزایش مییاب
نور خورشید
ارتباط بین سرطان لب و تماسهای مکرر با پرتوهای ماورای بنفش نور خورشید بهخوبی شناخته شده است. کشاورزان، ماهیگیران، کارگران ساختمانی، اسکیبازان و کسانی که مدت طولانی از وقت خود را زیر نور خورشید به سر میبرند، باید خود را از صدمات ناشی از آفتاب محافظت کنند.
یک کرم محافظ آفتاب با قدرت SPF (فاکتور محافظت از آفتاب) بیش از ۱۵ یا یک محافظ آفتاب حاوی اکسید روی یا دیاکسید تیتانیوم که قبل از ورود به آفتاب روی لب مالیده شود، بهترین عامل پیشگیری از سرطانهای لب است. استفاده از کلاه لبه پهن به محافظت از پوست صورت کمک میکند.
تحریکهای ناشی از دندان : تحریکهای مزمن ناشی از دندانهای خراب یا دندانهای مصنوعی نامناسب اغلب باعث ایجاد سرطان نمیشود. با این حال در موارد نادر، ممکن است مشکلاتی را در ارتباط با سرطان دهان ایجاد کند.
به عنوان یک اقدام پیشگیرانه مناسب، وقتی که دندانها باعث صدمه به مخاط اطراف خود شوند، باید توسط دندانپزشک معاینه شوند.
تشخیصعلائم سرطان دهان اغلب شبیه اختلالات معمولی است که در دهان پیدا میشوند (مثل زخمها، تودهها و لکههای سفید و قرمز). این علائم بهراحتی مشاهده و لمس میشوند. اگر این تغییرات در عرض دو هفته بهبود نیابند، باید توسط پزشک معاینه شوند.
درد بهندرت جزء علائم اولیه سرطان دهان است.
علائم با اهمیت عبارتند از:
ـ زخمهای دهان که بهبود نمییابند
ـ زخم یا لکههای شبیه زگیل روی لب
ـ گلودرد مداوم
ـ وجود زخم زیر محل قرار گرفتن دندان مصنوعی
ـ توده گردنی
ـ اختلال در جویدن یا بلع
با مشاهده لکههای مخملی قرمز (اریتروپلاکی) یا سفید (لکوپلاکی) در دهان، احتمال تغییرات پیش سرطانی افزایش مییابد.
گرچه در بیشتر موارد، لکههای سفید، قرمز یا مخلوط آنها مربوط به سرطان نیست، باید معاینه دقیق توسط پزشک صورت گیرد.برای تشخیص سرطان ممکن است عمل نمونهبرداری انجام شود. طی این عمل، محل مشکوک بیحس شده و قطعه کوچکی از بافت برداشته میشود، سپس در آزمایشگاه سلولهای آن به دقت زیر میکروسکوپ مشاهده شده و معلوم میشود که طبیعی هستند یا خیر. نمونهبرداری تنها راه تشخیص سرطان دهان است.
درمان
وقتی سرطان تشخیص داده شد، انتخاب درمان براساس محل تومور و گسترش آن و وضعیت عمومی بیمار صورت میگیرد. پرتودرمانی، جراحی یا ترکیبی از هر دو درمان اولیه سرطانهای دهان هستند.
راه تشخیص: در ابتدا پزشک بیمار را معاینه کرده و در مورد سوابق سلامت شخصی و خانوادگی او سوال میکند سپس بسته به شرایط بیمار آزمایش خون، تست بلع باریوم (عکسبرداری از مری و معده بعد از نوشیدن محلول حاجب)، آندوسکوپی و نمونهبرداری درخواست میشود.
راه درمان: بسته به اینکه سرطان در چه مرحلهای باشد میتوان از روشهای جراحی، شیمی درمانی و پرتودرمانی استفاده کرد. جراحی معمولا در مراحل اولیه سرطان کاربرد دارد و در مراحل پیشرفته فقط برای کمک به عبور غذا انجام میشود. قرار دادن استنت در مری از طریق آندوسکپ نیز میتواند باعث بهبود بلع شود.
راه پیشگیری: اجتناب از مصرف الکل، دخانیات، چای داغ، ترشیجات و مواد غذایی چرب، پرنمک یا دودی شده، مصرف فیبر کافی، سبزی و میوه تازه، انجام معاینات دورهای پزشکی و کاهش سطح استرس.
دندانپزشکان بهترین افراد برای تشخیص سرطان دهان هستند. هنگام مراجعه به دندانپزشک از وی بخواهید دهان وحلق را به طور دقیق معاینه کنند و هر تغییر رنگ یا مورد نامتعارف را گزارش دهد. معمولاً پزشکان در صورت مشاهده هر ناهنجاری در بافت دهان، از محل مورد نظر نمونه برداری می کنند تا مور بررسی دقیق قرار بگیرد.
سرطان مری
وقتی غذا از گلو پایین نمیرود. . .
مری لولهای ۲۵ سانتیمتری در قفسه سینه است که غذا بهوسیله آن از دهان به معده منتقل میشود. سرطان مری معمولا از سلولهای لایه درونی مری آغاز میشود و بعد به تدریج به داخل مری و بافتهای اطراف آن انتقال پیدا میکند.
عوامل خطرساز: سن ۶۵ سال یا بالاتر، مذکر بودن، استعمال دخانیات و مشروبات الکلی، برنامه غذایی نامناسب و مصرف کم میوه و سبزی، کمبود آهن و ویتامینها، مصرف زیاد روغن جامد، شکر، نمک، ترشی، نوشابه گازدار و کنسروها، چاقی مفرط، بازگشت اسید معده یا ریفلاکس، مصرف نوشیدنیهای خیلی داغ و سابقه سرطان مری در خانواده.
علائم ابتلا: سرطان مری در مراحل اولیه معمولا علامتی ایجاد نمیکند اما پیشرفت آن به تدریج باعث میشود غذا در مری گیر کند یا گاهی برگردد. حتی بعد از مدتی نوشیدن مایعات نیز دشوار میشود. درد هنگام بلع غذا، احساس توده و برجستگی در گلو، درد در قفسه سینه و ناحیه پشت، کاهش وزن، سوزش سر دل یا ترش کردن، گرفتگی صدا، سرفه مزمن و سکسکه همراه با استفراغ خونآلود نیز از علائم این سرطان محسوب میشوند.

راه تشخیص: در ابتدا پزشک بیمار را معاینه کرده و در مورد سوابق سلامت شخصی و خانوادگی او سوال میکند سپس بسته به شرایط بیمار آزمایش خون، تست بلع باریوم (عکسبرداری از مری و معده بعد از نوشیدن محلول حاجب)، آندوسکوپی و نمونهبرداری درخواست میشود.
راه درمان: بسته به اینکه سرطان در چه مرحلهای باشد میتوان از روشهای جراحی، شیمی درمانی و پرتودرمانی استفاده کرد. جراحی معمولا در مراحل اولیه سرطان کاربرد دارد و در مراحل پیشرفته فقط برای کمک به عبور غذا انجام میشود. قرار دادن استنت در مری از طریق آندوسکپ نیز میتواند باعث بهبود بلع شود.
راه پیشگیری: اجتناب از مصرف الکل، دخانیات، چای داغ، ترشیجات و مواد غذایی چرب، پرنمک یا دودی شده، مصرف فیبر کافی، سبزی و میوه تازه، انجام معاینات دورهای پزشکی و کاهش سطح استرس.

سرطان معده
سرطان معده دومین سرطان شایع در مردان و چهارمین سرطان شایع در زنان ایرانی به حساب میآید. این بیماری معمولا از لایه مخاطی معده شروع میشود و بعد به تدریج به لایههای دیگر سرایت میکند.
عوامل خطرساز: تغذیه نامناسب، زیادهروی در مصرف نمک، گوشت قرمز، مواد غذایی کنسروی و فرآوری شده، خوراکیهای حاوی نیترات و مواد نگهدارنده، فستفودها، مواد غذایی دودی شده، ذغالی و سرخشده، خوراکیهای کهنه، کمبود سلنیوم، ویتامین E و آنتیاکسیدانها، استعمال دخانیات و مواد مخدر، آلودگیهای محیط زندگی، عفونت هلیکوباکترپیلوری (عامل ۱۰ درصد از زخمهای معده و اثنیعشر)، چاقی، سابقه خانوادگی سرطان معده، استرس مزمن، زخم معده مقاوم به درمان، جنس مرد، سن بالای ۵۰ سال، کمخونی بدخیم، بعضی از انواع پولیپ معده، عمل جراحی قبلی روی معده و بعضی مشاغل خاص مثل فلزکاری و جوشکاری همگی از عوامل مستعدکننده این سرطان محسوب میشوند. سرطان معده همچنین در افراد با گروه خونی A شایعتر است.
علائم ابتلا: سرطان معده ابتدا فقط ممکن است باعث سوءهاضمه، حالت تهوع، درد خفیف معده، بیاشتهایی، سیری زودرس و ترش کردن شود. در مراحل پیشرفته نیز کاهش وزن، وجود خون در مدفوع و مدفوع سیاهرنگ (ملنا) و در مراحل پیشرفتهتر
استفراغ خونی بروز میکند.
راه تشخیص: تشخیص سرطان معده معمولا از طریق آندوسکوپی، سی تی اسکن،ام آرای و اولتراسونوگرافی به روش آندوسکوپی صورت میگیرد.
راه درمان: بسته به اینکه سرطان در چه مرحلهای باشد میتوان از روشهای جراحی، شیمیدرمانی و پرتودرمانی استفاده کرد.
راه پیشگیری: دوری از عوامل خطرساز و مصرف انواع غلات کامل، سبزیجات و میوهجات تازه بهخصوص مرکبات به پیشگیری از سرطان معده کمک میکند. همچنین از آنجایی که یک درصد از مبتلایان به میکروب هلیکوباکتر پیلوری دچار سرطان معده میشوند اگر در بستگان درجه اولتان سرطان معده وجود دارد حتما باید این میکروب را از بدنتان ریشهکن کنید. علاوه بر این اگر زخم معدهای پس از سه ماه به درمان پاسخ ندهد باید مورد بررسی بیشتری قرار گیرد و در صورت لزوم جراحی شود.
سرطان روده باریک : مدام استفراغ میکنید و وزنتان کم شده؟!
روده باریک بین معده و روده بزرگ قرار دارد و طول آن حدود شش متر است. وظیفه اصلی آن نیز هضم و جذب مواد غذایی است. این روده از سه بخش تشکیل شده است: دوازدهه، تهی روده و روده دراز. سرطان روده کوچک انواع مختلفی دارد اما اغلب در
دوازدهه ایجاد میشود.

عوامل خطرساز: مذکر بودن، سن بالا، سابقه سرطان روده در خانواده، مصرف دخانیات و الکل، بیماری کرون (نوعی بیماری التهابی روده)، سابقه سرطان روده بزرگ، رژیم غذایی نامناسب، مصرف فیبر کم، مصرف بیش از اندازه قند و شکر و مواد غذایی
پرنمک یا دودی شده.
علائم ابتلا: درد شکم همراه با تهوع، نفخ و کاهش اشتها از علائم این سرطان است. خستگی، کاهش وزن، کمخونی ناشی از فقر آهن، تهوع و استفراغ شدید به دلیل انسداد در روده کوچک، مشاهده خون در مدفوع یا استفراغ و زردی پوست نیز ممکن است
نشاندهنده پیشرفت بیماری باشد
سرطان روده بزرگ و رکتوم مدفوعتان تیره یا خونآلود است؟!
روده بزرگ حدود یک و نیم متر طول دارد و وظیفه آن گرفتن آب و مواد مغذی از غذاهای هضم شده و دفع باقیمانده آنها از بدن است. سرطان روده بزرگ بسیار شایع است و به آهستگی رشد میکند. لازم به ذکر است که ۱۵ سانتیمتر انتهایی روده بزرگ رکتوم و مجرای مقعد نامیده میشود و سرطانی که هر یک از این ارگانها را درگیر کند، سرطان کولورکتال نیز خوانده میشود.
عوامل خطرساز: رژیم غذایی پرچرب و مصرف کم فیبر، سبزیجات، میوهها و غلات کامل، فعالیت بدنی کم، چاقی، مصرف دخانیات، مواد مخدر و الکل، سن بالای ۵۰ سال، سابقه خانوادگی سرطان روده، وجود پولیپهای روده، کولیت اولسروز (التهاب جدار روده بزرگ) و سابقه سرطان تخمدان، رحم و پستان
علائم ابتلا: سرطان در مراحل ابتدایی معمولا علامتی از خود نشان نمیدهد. در مراحل پیشرفتهتر نیز ممکن است احساس خستگی، کاهش اشتها، کاهش وزن، تغییر در دفعات اجابت مزاج، یبوست، اسهال، وجود خون در مدفوع یا مدفوع تیرهرنگ، کاهش قطر مدفوع، خونریزی از مقعد، ناتوانی در تخلیه کامل مدفوع، درد شکم، نفخ، استفراغ و زردی پوست و چشمها ایجاد شود.
راه تشخیص: معاینات فیزیکی، آزمایشهای خون، کولونوسکوپی، پروکتوسکوپی، آندوسکوپی ماورای صوت، سیتیاسکن، معاینه
راستروده و نمونهبرداری.
راه درمان: با غربالگری بهموقع سرطان روده بزرگ میتوان پولیپهای پیشسرطانی و پولیپهایی که در مراحل اولیه سرطان هستند را شناسایی و خارج کرد. بهطور کلی درمان این سرطان به سلامت عمومی بیمار و مرحله بیماری بستگی دارد و شامل جراحی، پرتودرمانی و شیمیدرمانی میشود.
راه پیشگیری: غربالگری منظم و انجام کولونوسکوپی از ۵۰ سالگی، مصرف میوهها و سبزیجات تازه، حبوبات و غلات کامل، مصرف گوشت ماهی به جای گوشت قرمز، نوشیدن آب زیاد، آبپزکردن مواد غذایی به جای سرخکردن آنها، ترک مصرف الکل و دخانیات، فعالیت بدنی منظم و حفظ وزن مناسب.
سرطان کبد
بالای شکمتان احساس سنگینی میکنید؟!
کبد بزرگترین ارگان شکم است و پشت دندهها در سمت راست بدن قرار دارد. وظیفه اصلی آن نیز پاکسازی خون از مواد مضر است. کبد همچنین با تولید صفرا و آنزیمهای خاص به هضم غذا کمک میکند. اغلب سرطانهای بدخیم کبد از سلولهای هپاتوسیت کبد آغاز میشود. با این حال بعضی تومورهای کبد نیز خوشخیم هستند.
عوامل خطرساز: عفونت با ویروس هپاتیت B (HBV) یا ویروس هپاتیت C (HCV)، مصرف بیش از حد الکل، آفلاتوکسین (ماده سمی تولید شده توسط انواع خاصی از کپکها روی بادامزمینی، ذرت و سایر حبوبات و دانههای کهنه و غیر بهداشتی)، بیماری ذخیرهای آهن (ذخیره بیش از حد آهن در کبد یا سایر اندامها)، سیروز کبدی (آسیب دیدن سلولهای کبد و جایگزین شدن آنها بهوسیله بافت جوشگاه)، چاقی و دیابت.
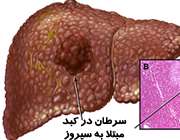
علائم ابتلا: سرطان کبد معمولا در مراحل ابتدایی علامتی ندارد اما با پیشرفت به تدریج باعث علائمی چون درد یا احساس توده و سنگینی در بخش بالایی شکم زیر دندههای سمت راست یا نزدیک به کتف راست، ورم و نفخ شکم، کاهش اشتها و احساس سیری زودرس، کاهش وزن، احساس ضعف، حالت تهوع و استفراغ، تب، زرد شدن پوست و چشمها، مدفوع کمرنگ و ادرار تیره ناشی از یرقان میشود.
راه تشخیص: بررسی و معاینه فیزیکی ناحیه شکم، کبد، طحال و سایر اندامهای مجاور از لحاظ وجود توده یا هرگونه تغییر در اندازه یا شکل اندامها، معاینه چشمها و پوست از لحاظ وجود علائم یرقان، آزمایشهای خون، سی تی اسکن، ام آر آی، سونوگرافی و نمونهبرداری.
راه درمان: بسته به پیشرفت بیماری و همچنین سن بیمار و وضعیت عمومی سلامتیاش میتوان از روشهای جراحی، پیوند کبد، تخریب بافت، امبولیزاسیون (رگبندی)، دارو درمانی، پرتودرمانی، شیمیدرمانی یا ترکیبی از آنها استفاده کرد.
راه پیشگیری: اجتناب از عوامل خطرساز سرطان، حفظ وزن مناسب، تغذیه سالم، خودداری از مصرف الکل، تزریق واکسن هپاتیت B
واستفاده ازوسایل استریل شده و یکبار مصرف برای تزریق درون وریدی،
سرطان لوزالمعده یا پانکراس وقتی هضم غذا مختل میشود. . .
لوزالمعده در بالای معده قرار دارد و غدد مترشحه بیرونی آن با تولید آنزیمهای خاصی به هضم غذا کمک میکند. این عضو همچنین دارای غدد مترشحه داخلی است و با تولید هورمونهایی از جمله انسولین باعث کنترل قند خون میشود. سرطان لوزالمعده هم میتواند مربوط به غدد مترشحه بیرونی و هم غدد مترشحه درونی آن باشد. درواقع حدود ۹۵ درصد از سرطانهای لوزالمعده از غدد مترشحه بیرونی آغاز میشود. تومورهای غدد مترشحه درونی در بیشتر موارد خوشخیم هستند. عوامل خطرساز: سن بالای ۶۰ سال، مصرف دخانیات، دیابت، جنسیت مذکر، سابقه خانوادگی سرطان لوزالمعده یا سرطان تخمدان و روده بزرگ، التهاب مزمن لوزالمعده و رژیم غذایی چرب.

علائم ابتلا: سرطان لوزالمعده در مراحل اولیه هیچ علامتی از خود نشان نمیدهد اما در مراحل پیشرفتهتر نشانههایی چون احساس درد در بخش فوقانی شکم یا پشت، زرد شدن پوست و چشمها، تیره شدن ادرار، احساس ضعف، کاهش اشتها، حالت تهوع، استفراغ و کاهش وزن ممکن است دیده شود
راه تشخیص: بررسی سوابق پزشکی و خانوادگی، معاینه پوست و چشمها از لحاظ علائم یرقان، لمس ناحیه شکم و بررسی تغییرات نواحی نزدیک به لوزالمعده، کبد و کیسه صفرا، آزمایش خون، ادرار و مدفوع، سونوگرافی و سیتیاسکن از لوزالمعدهودیگراندامها و رگهای خونی درون شکم، بررسی آندوسکوپیک مجاری صفراوی و لوزالمعده و نمونهبرداری.
راه درمان: سرطان لوزالمعده تنها در درجات اولیه و قبل از انتشار به بخشهای دیگر بدن قابل درمان است. با توجه به نوع و درجه سرطان میتوان از روشهای جراحی، پرتودرمانی و شیمیدرمانی یا ترکیبی از آنها استفاده کرد.
راه پیشگیری: ترک دخانیات، پیروی از رژیم غذایی سالم و کمچرب، حفظ وزن مناسب، مصرف میوه و سبزی تازه، داشتن برنامه ورزشی منظم، کاهش مصرف گوشت قرمز و قند و شیرینی و افزایش مصرف حبوبات، فیبر و غلات کامل.
سرطان کیسه صفرا
پوستتان زرد شده و خارش دارید؟!
کیسه صفرا یک ارگان کوچک شبیه به گلابی است که زیر کبد قرار دارد. این کیسه از صفرای تولید شده توسط کبد نگهداری میکند. درواقع کبد، مایع صفرا را برای کمک به هضم و تجزیه چربیها تولید میکند. این مایع طی عمل هضم از کیسه صفرا به بخش پایینی دستگاه گوارش تخلیه میشود. سرطان کیسه صفرا نسبتا نادر است اما شیوع آن در خانمها دو برابر آقایان است.
عوامل خطرساز: وجود سنگ کیسه صفرا یا سابقه ابتلا به آن، کیست کلدوک (کیست پر از صفرا)، کیسه صفرای کلسیفیه (پوشانده شدن دیواره کیسه صفرا با رسوبات کلسیمی)، پولیپهای کیسه صفرا، قرار گرفتن در معرض مواد شیمیایی بهخصوص در صنایع لاستیک و بافندگی، جنسیت زن، سن بالای ۶۵ سال، سابقه عفونت مزمن کیسه صفرا، مصرف دخانیات و اضافه وزن.
علائم ابتلا: سرطان کیسه صفرا در ابتدا علائم واضحی ایجاد نمیکند اما به تدریج با رشد تومور ممکن است روی معده فشار وارد کند و باعث درد شکم بهخصوص در ناحیه فوقانی و سمت راست آن شود. از دیگر علائم این سرطان میتوان به نفخ، خارش، تب، کاهش اشتها، کاهش وزن بیدلیل، حالت تهوع و زردی پوست و چشمها اشاره کرد.
راه تشخیص: تشخیص سرطان کیسه صفرا در مراحل ابتدایی کمی دشوار است. این بیماری معمولا طی آزمایشها و جراحیهای غیر مرتبط کشف میشود. با این حال برای تشخیص آن میتوان از روشهایی مثل آزمایش خون جهت بررسی عملکرد کبد و تصویربرداری از کیسه صفرا از طریق سونوگرافی، سی تی اسکن و امآرآی استفاده کرد.
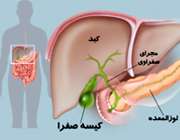
راه درمان: درمان این سرطان بستگی به پیشرفت آن دارد، برای مثال در مراحل ابتدایی پزشک سعی میکند تا با جراحی و برداشتن کیسه صفرا از گسترش سرطان جلوگیری کند. دیگر روشهای درمانی مثل شیمیدرمانی و پرتودرمانی نیز معمولا
بلافاصله بعد از جراحی به کار میروند.
راه پیشگیری: اجتناب از عوامل خطرساز سرطان، انجام غربالگریهای منظم، پیگیری و درمان سنگها، کیستها و پولیپهای کیسه صفرا، ترک دخانیات، پیروی از رژیم غذایی سالم و حفظ وزن مناسب.
سرطان مقعد
خانمها در خطر بیشتری هستند!
مقعد بخشی عضلانی در انتهای دستگاه گوارش است که به دفع مواد زائد از بدن کمک میکند. رشد غیر عادی بافتهای نرم جدار داخلی مقعد یا مجرای مقعد به تدریج تبدیل به سرطان میشود. سرطان مقعد بسیار نادر است اما در زنان شیوع بیشتری نسبت به مردان دارد.
عوامل خطرساز: ویروس پاپیلومای انسانی (ویروس زگیل تناسلی یا HPV)، مقاربت از طریق مقعد، ضعف سیستم ایمنی، مصرف دخانیات و الکل، سن بالای ۵۰ سال، برنامه غذایی سرشار از چربی و مواد فرآوری شده، مصرف کم فیبر، چاقی، فعالیت بدنی کم، سابقه سرطان مقعد در خانواده، سندرم روده تحریک پذیر، بیماری کرون، ورم مخاط روده بزرگ، دیابت نوع دو و سابقه سرطان یا پولیپ روده.
علائم ابتلا: این سرطان در مراحل اولیه ممکن است هیچ نشانهای نداشته باشد. خونریزی از مقعد، درد، ناراحتی، خارش و برجستگیهای کوچک اطراف مقعد، درد زیاد ناشی از گاز معده یا دلپیچه زیاد، احساس نفخ و پر بودن شکم، بیاختیاری در دفع مدفوع، اسهال یا یبوست، تغییر در سایز یا شکل مدفوع (باریک شدن)، ترشحات ژلهای مانند از مقعد، زخمهای اطراف مقعد، تغییر در اشتها، کاهش وزن بیدلیل، احساس کسالت یا خستگی نیز از علائم شایع این سرطان در مراحل پیشرفتهتر است.
راه تشخیص: آزمایش خون، معاینه مقعد و روده بزرگ با کمک اسکوپ (لولهای بلند و انعطافپذیر مجهز به دوربین)، آندوسکوپی ماورای صوت، سیتیاسکن، امآر آی لگنی و نمونهبرداری.
راه درمان: در بیشتر موارد برای درمان این سرطان، ترکیب رادیوتراپی و شیمیدرمانی به کار میرود. برای درمان تومورهای کوچک نیز از جراحی یا ترکیب جراحی با شیمیدرمانی یا رادیوتراپی استفاده میشود.
راه پیشگیری: دوری از عوامل خطرساز از جمله رفتارهای پرخطر جنسی، استفاده از وسایل محافظ مثل کاندوم، تزریق واکسن گارداسیل (ضد ویروس زگیل تناسلی)، ترک دخانیات و الکل، پیروی از برنامه غذایی مناسب و مصرف میوه و سبزی تازه، داشتن فعالیت بدنی و حفظ وزن مناسب
خدایا:
بجز خودت به دیگری واگذارمان نکن تویی پروردگار ما پس قرار ده
بی نیازی در نفسمان یقین دردلمان روشنی در دیده مان بصیرت در قلبمان
از صدای گذر آب که من فهمیدم: تندتر از آب روان عمر گران میگذرد.
زندگی را نفسی ارزش غم نیست آنقدر سیر بخند که ندانی غم چیست.


_pics/%D8%AF%D8%B1%D9%85%D8%A7%D9%86-%D9%88%D8%A7%D8%B1%DB%8C%D8%B3.jpg)
























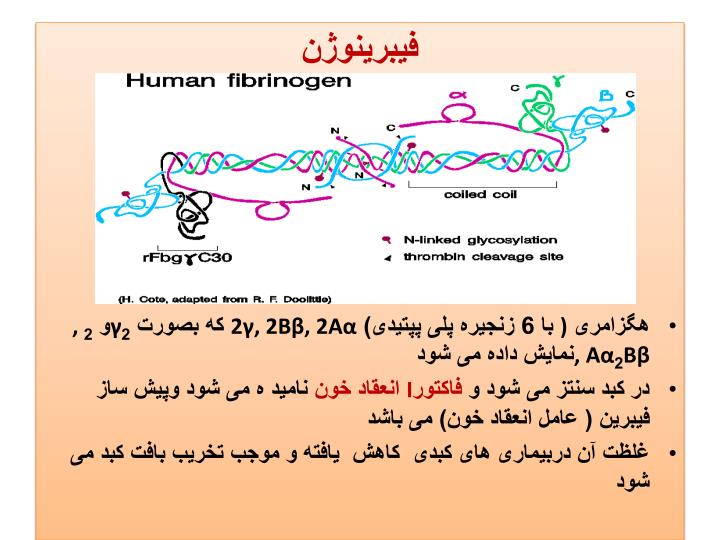
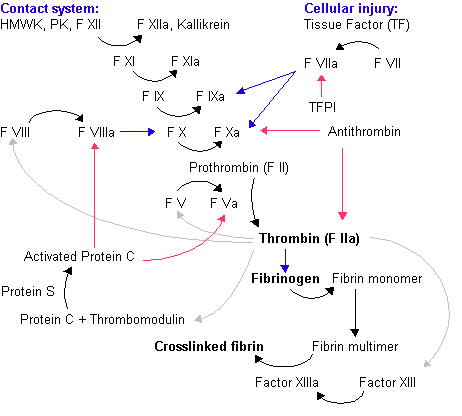
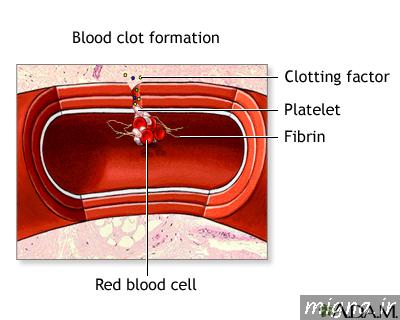
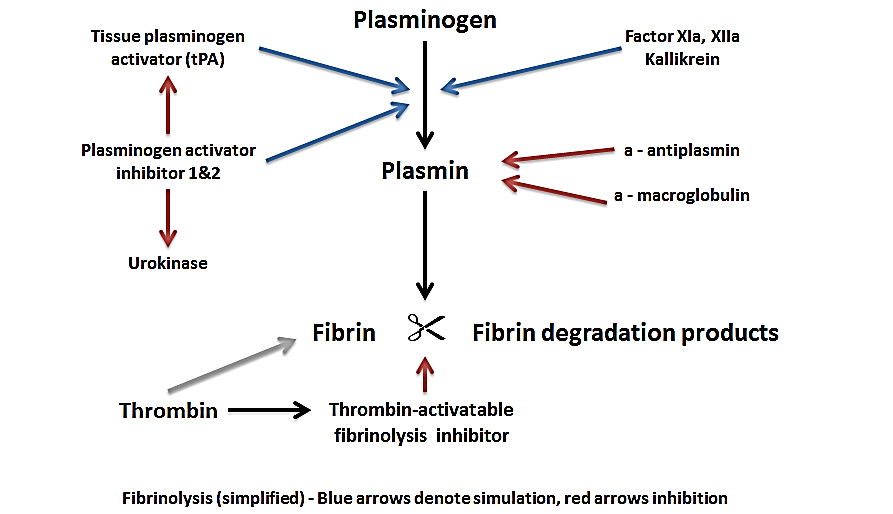
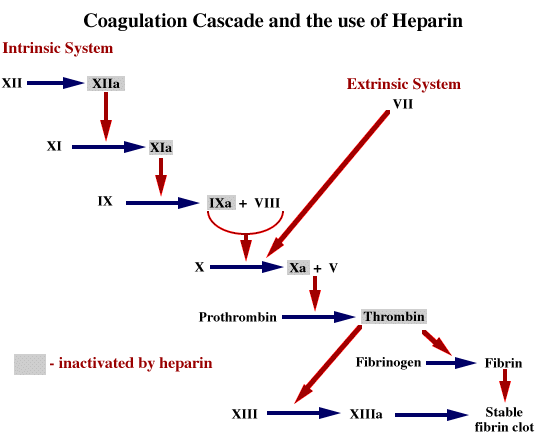 محققان ومتخصصان دارویی کشوردر قالب طرح کلان ملی فناوری ونوآوری حوزه داروهای وارداتی وبا حمایت معاونت علمی و فناوری ریاست جمهوری موفق به تولید داروی استراتژیک فاکتور 7 و شکست انحصار کشور دانمارک شدند.
محققان ومتخصصان دارویی کشوردر قالب طرح کلان ملی فناوری ونوآوری حوزه داروهای وارداتی وبا حمایت معاونت علمی و فناوری ریاست جمهوری موفق به تولید داروی استراتژیک فاکتور 7 و شکست انحصار کشور دانمارک شدند.